Удаление матки яичника и маточной трубы последствия
Содержание статьи
Последствия удаления матки без яичников и альтернативные методы лечения
Содержание статьи
Удаление матки — это распространенная гинекологическая операция, которую только в России выполняют примерно миллиону женщин. При этом средний возраст пациенток, которым проводят столь радикальную процедуру, составляет около 40 лет, хотя в большинстве случаев можно было использовать другие альтернативные методики лечения и сохранить матку.
Многие доктора недооценивают функциональную значимость матки, считая, что она необходима лишь для вынашивания ребенка и участия в родовом процессе. По этой причине они с легкостью назначают пациентке гистерэктомию, настаивая на выполнении радикальной процедуры для лечения патологии. Но в организме не существуют органов, выполняющих лишь единичные задачи. Матка полностью интегрирована в половую систему и участвует в регуляции множества процессов в организме, влияющих на общее состояние и самочувствие. Если есть возможность ее сохранения и жизни женщины ничего не угрожает, то за матку стоит бороться до конца.
Гистерэктомия: виды и особенности
Объем гистерэктомии может быть разным. Различают тотальную гистерэктомию, при которой удаляется матка и шейка матки, субтотальную, подразумевающую удаление только матки, радикальную, при которой удаляется не только матка, придатки, шейка матки, но и регионарные лимфоузлы и тазовая клетчатка. Тотальная и субтотальная гистерэктомия может выполняться с удалением яичников или их сохранением.
Ошибочно полагать, что гистерэктомия — простоя операция. Удаление матки без яичников — сложная и трудоемкая процедура, требующая от врача серьезной теоретической и практической подготовки. Чаще всего вмешательство выполняется лапаротомическим путем (через разрезы на брюшной полости). Период восстановления пациентки после операции может достигать двух месяцев и требует соблюдения ряда рекомендаций, направленных на реабилитацию женщины и предупреждение развития негативных последствий. После операции женщина может испытывать боли разной степени выраженности, первое время наблюдаются мажущие кровянистые выделения. Не стоит забывать, что операция выполняется под общим наркозом, который также влияет на дальнейшее состояние пациентки.
Последствия удаления матки без яичников
Любое оперативное вмешательство связано с риском формирования осложнений, гистерэктомия не является исключением. Во время манипуляции могут развиться интраоперационные осложнения (кровотечения, гематомы, повреждения мочеточника и кишечника), которые могут негативно отразиться на состоянии здоровья пациентки и требуют срочного вмешательства врача. Эти последствия напрямую зависят от профессионализма хирурга и его бригады, соблюдения норм, правил и техники безопасности.
Также могут развиться послеоперационные осложнения: воспаление, кровотечение, сепсис, спайки, нарушение мочеиспускания, кишечная непроходимость, тромбоэмболия легочной артерии. С целью их предупреждения пациентке назначают лекарственные препараты и наблюдают за ее состоянием в условиях стационара.
После удаления матки неизбежно меняется жизнь пациентки, о чем многие доктора забывают рассказать. Практически у половины женщин, перенесших операцию, развивается постгистерэктомический синдром — комплекс симптомов, связанный с нарушением работы нервной, эндокринной и сердечно-сосудистой системы. Он формируется из-за резкого прекращения выработки гормонов и проявляется депрессиями, нарушением работоспособности, слабостью, раздражительностью, нарушением сна и другими признаками. Считается, что удаление матки с сохранением яичников не приводит к развитию подобной симптоматики, но во время манипуляции неизбежно нарушается кровоснабжение яичников, что со временем вызывает их дегенеративные нарушения и приводит к появлению негативных признаков.
Удаление матки сказывается и на психоэмоциональном состоянии женщины. На подсознательном уровне многие пациентки воспринимают потерю матки как утрату женственности, что отражается на их поведении и настроении. Часть женщин оценивают себя как неполноценных сексуальных партеров, у других появляется страх потери семьи. Согласно последним исследованиям, удаление матки также вызывает серьезные отдаленные последствия, значительно повышая риск развития сердечно-сосудистой патологии (ИБС, инсульта), онкологических заболеваний.
Все эти явления должны насторожить доктора и пациентку, ограничить применение гистерэктомии в пользу других альтернативных методик лечения, способных сохранить матку и избавить от заболевания.
Гистерэктомия и миома матки
50% всех гистерэктомий выполняются по поводу миомы матки. При этом в большинстве случаев операции можно было бы избежать, выполнив другие манипуляции, в частности эмболизацию маточных артерий. Подробную информацию об эффективных методиках лечения патологии вы можете получить в клиниках лечения миомы.
Гистерэктомия показана при злокачественных заболеваниях, серьезных травмах, при неэффективности других методов лечения, в экстренных ситуациях. При миоме матки гистерэктомия обоснована в запущенной форме патологии при формировании множественных больших узлов и увеличении матки более 20 недель беременности. Подобная поздняя стадия болезни обоснована халатностью женщины к своему здоровью или длительным откладыванием лечебных мероприятий из-за необоснованных страхов. Многим пациенткам предоставляют неверную информацию о заболевании, настаивая сразу же на радикальном лечении, поэтому женщины откладывают лечение, что приводит к плачевным результатам. А всего этого можно было бы избежать, если бы пациенткам рассказали обо всех возможных методах терапии и их результатах.
Отношение к миоме матки сильно изменилось за последние десятилетия. Раньше миому относили к категории доброкачественных опухолей, способных к озлокачествлению, этим объясняется высокая частота использования процедуры. Но благодаря многочисленным исследованиям врачи смогли тщательно изучить природу болезни и снизить онкологическую настороженность, доказав, что миома — это опухолеподобное заболевание, сравнивающееся по своим характеристикам с жировиком на коже. Риск малигнизации миомы матки стремится к нулю, поэтому можно использовать другие эффективные методы лечения пациенток, которые позволят сохранить матку.
Доктора по-разному относятся к патологии и методам лечения, поэтому встретившись с разными специалистами, вам могут назначить непохожие варианты терапии. Часть врачей после выявления узлов не предлагают лечения, а лишь динамическое наблюдение за состоянием. Этот вариант имеет ограниченное применение, к тому же предсказать скорость роста и развития миомы матки невозможно, а любая терапия эффективнее на начальных этапах. Другие доктора будут сразу настаивать на радикальных методиках (если женщина не планирует беременность), не предлагая альтернативы. При этом многие врачи отговаривают пациенток от выполнения ЭМА, пугая серьезными осложнениями, болевой реакцией и неэффективностью. Все эти доводы необоснованны и построены лишь на недостоверной информации. К тому же, рассказывая неправдоподобную информацию о негативных последствиях эмболизации маточных артерий, врачи умалчивают о серьезных осложнениях после удаления матки и о значительных изменениях в жизни женщины, неизбежно развивающихся после операции.
Альтернативные методы лечения миомы матки
Каждый метод лечения миомы имеет свои показания и противопоказания. На выбор способа лечения влияет множество факторов: возраст женщины, планирование беременности, размер, локализация и количество очагов, сопутствующая патология. Наиболее эффективными методами лечения миомы матки является миомэктомия и эмболизация маточных артерий. Это не конкурирующие варианты лечения, они выполняются по определенным показаниям. Миомэктомию целесообразно выполнять при единичных небольших миоматозных узлах. Но если есть высокий риск травматизации и деформации матки во время оперативного вмешательства, вскрытия полости, регистрируются множественные очаги различной локализации, то оптимальнее применять ЭМА.
Эмболизация маточных артерий — успешный и эффективный метод лечения миом, позволяющий уменьшить размеры узлов, прекратить их дальнейший рост, устранить неблагоприятные симптомы заболевания, сохранить шансы на беременность и вынашивание здорового ребенка. Процедура не требует длительной госпитализации. После ЭМА пациентка быстро восстанавливается, возвращаясь к привычному укладу жизни без непринятых симптомов. ЭМА позволяет сохранить функциональность и полноценность матки, поэтому женщины после процедуры могут успешно забеременеть, выносить здорового ребенка и родить его естественным путем.
Если ваш лечащий доктор настаивает на удалении матки, но на основании диагностики не выявлены угрожающие жизни состояния, то рекомендуется проконсультироваться с другими специалистами. Подробную информацию о методах лечения миом, их показаниях и противопоказаниях вы можете узнать путем консультации по или записавшись на приём к врачу.
Нежелание врача сохранить матку может быть связано с его некомпетентностью, недостаточной осведомленностью, либо он относится к той категории докторов, которые не придают матке большого значения. Но удаление матки — это крайняя мера, ведь изменения в жизни после гистерэктомии неизбежны и достаточно неприятны, поэтому необходимо бороться за сохранение органа до последнего.
Список литературы:
- Лубнин Д. М., Тихомиров А. Л. Селективная эмболизация маточных артерий в алгоритме органосохраняющего лечения миомы матки : дис. — Москва : [Моск. гос. медико-стоматол. ун-т МЗ РФ], 2005.
- Гистероскопия // Большая медицинская энциклопедия / под ред. Б. В. Петровского. — 3-е изд. — М. : Советская энциклопедия, 1974-1989.
- «Оперативная гинекология» под ред. Кулакова В.И., М. — Медицина, 1990, 390 с.
- Персианинов В.В. «Оперативная гинекология». — М. — Медицина, 1985, 100 с.
- Запорожан В.В., «Лечение заболеваний женских половых органов», Одесса, «Фолио», 2001, 456 с.
Акушер-гинеколог, онколог, кандидат медицинских наук
Врач акушер-гинеколог
Эндоваскулярный хирург, кандидат медицинских наук, самый большой персональный опыт ЭМА в России
Гинеколог, кандидат медицинских наук
Источник
Операция по удалению маточной трубы: последствия и реабилитация
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
По частоте эктомий в гинекологии лидируют придатки матки, а удаление маточной трубы (тубэктомия или сальпингэктомия) — на втором месте после удаления яичников.
Впервые такое радикальное оперативное вмешательство, спасшее жизнь пациентки с кровотечением при внематочной беременности, было проведено в 1883 году шотландским хирургом Робертом Лоусоном Тейтом.
[1], [2], [3], [4], [5]
Показания
Основные показания к проведению удаления маточной трубы включают удаление трубы при внематочной беременности: когда возникает кровотечение после сальпинготомии (операции по удалению трубной беременности с сохранением трубы); при перфорации маточной трубы из-за нарушения патологической беременности (трубного аборта); при размере плодного яйца в трубе более 3,5-4 см; в случаях повторной внематочной беременности в одной и той же трубе.
Если консервативная терапия не дает положительных результатов может проводиться удаление маточных труб при воспалении их тканей — сальпингите, а в случаях гнойного сальпингита маточная труба, где скопился гнойный экссудат, удаляется у большинства пациенток, как при пиосальпинксе и тубоовариальном абсцессе.
Сальпингит может спровоцировать воспалительный процесс в яичнике, и тогда гинекологами диагностируется воспаление придатков — аднексит или сальпингоофорит, угрожающий или внематочной беременностью, или необратимой, приводящей к бесплодию дисфункцией придатков. И выходом из положения может быть лапаротомическое или лапароскопическое удаление яичника и маточной трубы.
При спайках между яичником и трубой достаточно часто труба растягивается, и в этом месте накапливается выделяемая слизистой оболочкой жидкость с развитием хронической патологии — гидросальпинкса. Жидкость часто содержит гной, и при разрыве этой полости женщине реально угрожает перитонит. Кроме того, вследствие гидросальпинкса развивается непроходимость маточных труб, которая является одной из самых частых причин женского бесплодия. Предпринимаемое в таких ситуациях удаление трубы при гидросальпинксе повышает частоту наступления беременности после экстракорпорального оплодотворения и снижает риск развития беременности вне полости матки. Поэтому разработан протокол проведения ЭКО после удаления труб (обеих).
Кстати, и удаление спаек в маточных трубах, делающих бесплодными женщин, может осуществляться путем тубэктомии — при условии, что все другие методы разделения разросшихся фиброзных тяжей оказались безуспешными.
Среди показаний к проведению данной операции лапаротомическим способом следует отметить туберкулез придатков, миому матки, рак яичника и интраэпителиальный рак маточных труб.
Удаление гидатиды маточной трубы — субсерозной кисты — проводится в случаях перекручивания ее ножки, а удаление всей трубы может понадобиться только при значительных размерах этих кист и локализованных вокруг них множественных спайках.
В последние годы получены доказательства связи развития большинства серозных карцином яичников с маточными трубами. В результате появились рекомендации по применению профилактической сальпингэктомии (opportunistic salpingectomy) пациенткам с наследственными мутациями генов BRCA1 и BRCA2 — с целью предотвращения развития рака яичников. По данным International Journal of Obstetrics & Gynaecolog, одностороннее удаление трубы снижает риск рака яичников у данной категории женщин на 29%, а удаление обеих маточных труб — на 65%.
[6], [7], [8], [9], [10], [11], [12]
Техника проведения удалениея маточной трубы
Во многих источниках описывается техника проведения удаления маточной трубы лапароскопическим способом.
Данная операция проводится под общим наркозом, а при противопоказаниях к эндотрахеальному наркозу используют регионарную эпидуральную анестезию.
В наружной стенке брюшной полости — около пупка, над лобком и в нижней части (со стороны, противоположной удаляемой трубе) — производят три прокола (апертуры) для установки троакаров, через которые хирург будет вводить необходимые лапароскопические инструменты и собственно эндоскоп (выводящий изображение внутренних органов на монитор). Чтобы обеспечить пространство для манипуляций в брюшную полость нагнетают углекислый газ или кислород (это называется наложением пневмоперитонеума), а кровь убирается путем отсасывания.
На операционном столе оперируемая пациентка лежит на спине, но после отсасывания крови нижнюю часть тела, в частности, таз приподнимают на 45°, придавая так называемое положение Тренделенбурга, оптимальное при оперативном вмешательстве на органах малого таза. Подлежащая иссечению труба зажимается как можно ближе к месту отсечения (около соединения с маткой), натягивается и отсекается биполярным коагулятором, щипцами или лапароскопическими ножницами с одновременной монополярной коагуляцией. Затем производится коагуляция и отсечение верхней части широкой маточной связки (мезосальпинкса) и перешейка трубы с наложением лигатур. После чего отсеченная фаллопиева труба извлекается наружу через самый большой троакар.
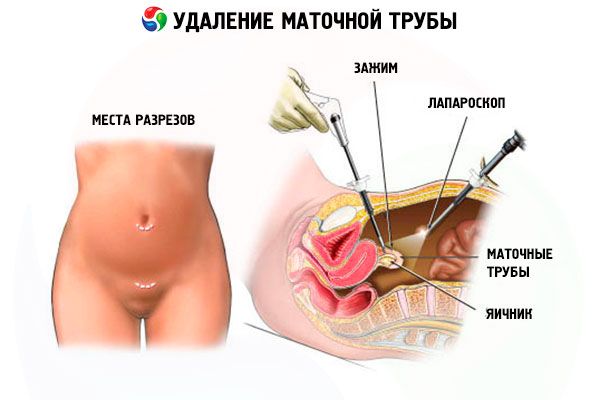
Если проводится удаление трубы при внематочной беременности, осуществляется осмотр верхних отделов брюшной полости и тщательная санация всей полости антисептиками.
После извлечения троакаров накладываются небольшие швы после удаления трубы.
Противопоказания к проведению
На сегодняшний день операцию по удалению маточной трубы выполняют либо путем лапаротомии — с доступом через аксиальное послойное рассечение стенки брюшной полости (с длиной разреза до 12 см) и открытым операционным полем, либо лапароскопическим методом — через три небольших разреза с использованием вводимых в полость эндоскопа и электрохирургических инструментов. Выбор типа оперативного вмешательства зависит от многих факторов, но применение лапароскопии — несмотря на ее явные преимущества относительно степени травматичности, осложнений, послеоперационных рубцов и скорости восстановления пациенток — имеет определенные медицинские противопоказания.
Противопоказано лапароскопическое удаление маточной трубы при развитии перитонита; в случае разрыва фаллопиевой трубы с большим кровотечением; при острых состояниях сердечно-сосудистого порядка (инсульте, инфаркте) и циркуляторной гипоксии; при диагностированном раке придатков или матки; при ожирении второй-третьей степени и декомпенсированном сахарном диабете.
Таким образом, пациенткам, имеющим перечисленные медицинские противопоказания, проводится лапаротомическое удаление маточной трубы.
Независимо от методики операции подготовка к ней заключается в ультразвуковом обследовании матки, маточных труб и яичников (а также всех органов, расположенных в области малого таза); общем и биохимическом анализах крови (в том числе на уровень тромбоцитов); проверке крови на наличие вирусного гепатита и ВИЧ; электрокардиографии (ЭКГ).
[13], [14], [15], [16], [17], [18]
Последствия после процедуры
Поскольку восстановление маточных труб после удаления невозможно, главное последствие такого хирургического вмешательства состоит в снижении фертильности: при удалении одной трубы возможность забеременеть снижается наполовину, а при билатеральной тубэктомии возможность естественной беременности исключается полностью, и единственный путь к рождению ребенка — технология ЭКО.
Кроме того, если осталась одна фаллопиева труба, а вторая удалена из-за внематочной беременности, риск того, что беременность после удаления трубы снова будет эктопической (вне матки), значительно повышается.
Следует иметь в виду, что регулярные месячные после удаления трубы восстанавливаются у всех пациенток по-разному, и часто отмечается нарушение менструального цикла из-за проблем с овуляцией и функционированием яичника со стороны удаленной трубы.
Как отмечают гинекологи, наиболее ощутимые последствия удаления маточной трубы бывают у женщин, которые перенесли удаление обеих маточных труб. Возможны головные боли, тахикардия, приливы и гипергидроз, увеличение щитовидной и молочных желез.
[19], [20], [21]
Осложнения после процедуры
Операция по удалению маточной трубы может иметь осложнения в виде присоединения вторичной инфекции и развитии воспаления, о чем свидетельствует повышенная температура после удаления трубы.
В подкожной клетчатке могут появиться внутритканевые гематомы, а в результате повреждения брыжеечных сосудов и их недостаточной коагуляции в ходе операции может возникнуть скрытое внутрибрюшное кровотечение после удаления труб.
Из-за наркоза пациенток может тошнить, и два-три дня бывают рвоты. А среди осложнений пневмоперитонеума хирурги называют скопление в тканях газа (эмфизему), гематому брюшной стенки, кровотечение.
Также в течение нескольких дней бывают незначительные кровянистые выделения после удаления маточной трубы, особенно при ее разрыве вследствие трубной беременности. И связывают это с попадание крови в полость матки во время операции.
Послеоперационные спайки после удаления трубы возникают не только при лапаротомии, но и при лапароскопическом способе. И часто признаком образования спаек являются боли после удаления труб, однако их может вызывать и кистозное образование яичника, потревоженного при операции. Как отмечают врачи, со временем спайки в малом тазу могут разрастаться и появляются спайки кишечника, которые могут негативно повлиять на его проходимость. Кроме того, они могут быть причастными к тому, что у женщин болит низ живота после удаления трубы.
[22], [23], [24], [25], [26]
Уход после процедуры
Реабилитационный период после тубэктомии может длиться до двух-трех месяцев, хотя больничный после удаления маточных труб дается со дня поступления в лечебное учреждение (срок пребывания в больнице обычно не превышает одной недели) не более чем на месяц (в зависимости от причины операции, ее сложности и состояния пациентки).
Как правило, назначается курс антибиотиков, подкожные инъекции экстракта алоэ (по 1 мл в день в течение двух недель), применение вагинальных суппозиториев Лонгидазаем (по одной свече раз в три дня).
Физиотерапия после удаления трубы включает сеансы электрофореза с йодом и цинком (стандартный курс — 20 процедур). Умеренные физические нагрузки (спокойная ходьба) обязательны — чтобы не образовывались спайки.
Уход за швами после лапароскопической операции состоит в предотвращении их инфицирования, поэтому рекомендации врача после удаление маточной трубы: соблюдать правила гигиены, но отказаться от ванн и принимать душ (закрывая швы от попадания воды). Также врачи советуют не менее месяца после операции надевать компрессионное белье.
Также на месяц прекращается половая жизнь после удаления трубы, а затем (при удалении одной трубы) следует около полугода (после первой полноценной менструации) принимать противозачаточные таблетки.
Какая-то особая диета после удаления трубы не требуется, однако надо избегать запоров и вздутия живота (метеоризма). В связи с чем нужно временно исключить употребление газированных напитков, бобовых, капусты, блюд из круп, красного мяса, свежего дрожжевого хлеба и сдобы, сладких фруктов, цельного молока.
[27], [28]
Источник