Тромб в маточной трубе
Содержание статьи
Тромбоз яичниковой вены
Тромбоз яичниковой вены — это частичная или полная обтурация просвета венозного сосуда яичника кровяным сгустком. Проявляется гипертермией, болезненными ощущениями справа или слева внизу живота, локальным напряжением брюшного пресса, иногда гематурией. Диагностируется с помощью КТ вен таза, трансвагинального УЗИ, цветового допплеровского картирования, исследования системы гемостаза. Для лечения применяют антикоагулянты, антибиотики, ангиопротекторы. При прогрессирующих и флотирующих тромбах показано оперативное лечение с тромбэктомией, лигированием, резекцией тромбированного яичникового сосуда.
Общие сведения
Тромбоз овариальной вены — редкий вариант тазового флеботромбоза, возникающий после родов или полостной гинекологической операции у пациенток, которые страдают варикозом венозной сети таза или наследственными дефектами системы гемостаза. По наблюдениям акушеров-гинекологов, распространенность заболевания не превышает 0,025%. Из-за анатомических особенностей прохождения сосудов и преимущественной декстрапозиции беременной матки чаще тромбируется правая яичниковая вена. Заболеванию более подвержены женщины репродуктивного возраста от 25 до 45 лет с воспалительными болезнями тазовых органов, миомой матки, внутренним эндометриозом, акушерским травматизмом. У 57,6% пациенток выявляются множественные тромбы. В 87,9% случаев кровяные сгустки в овариальных венах хорошо фиксированы, не склонны к росту и флотации.

Тромбоз яичниковой вены
Причины
Образование тромбов в просвете венозных сосудов яичников связано с наличием трех условий — изменением реологических показателей крови, замедлением кровотока, повреждением сосудистого эндотелия; при этом один из факторов риска может быть превалирующим. Специалисты в сфере гинекологии выделяют несколько причин, способствующих тромбозу вен яичников:
- Беременность и роды. Заболевание возникает у 0,05-0,16% родильниц на фоне повреждения сосудистой интимы бактериальными агентами, вызвавшими эндометрит, аднексит, оофорит. Дополнительными провоцирующими факторами становятся активация свертывающей системы, повышенная агрегация тромбоцитов, трехкратное расширение просвета яичниковых вен при гестации с увеличением их емкости более чем в 60 раз и усугублением клапанной недостаточности.
- Гинекологические операции. Тромбированием яичниковых вен осложняется до 25,8% циторедуктивных хирургических вмешательств. Вероятнее всего, это связано как с изменениями в системе гемостаза, воспалительными и посттравматическими повреждениями эндотелия, так и с послеоперационной лучевой или химиотерапией. Несколько реже тромбообразование в сосудах яичников вызвано проведением других полостных операций на органах малого таза.
- Варикозное расширение тазовых вен. Распространенность варикоза сосудов малого таза у женщин достигает 10,2%, при этом у 1,3% пациенток определяется тромбоз вен яичников. До 75,8% случаев заболевания возникают при II-III степени эктазии, чаще — у женщин в перименопаузе на фоне уменьшения диаметра яичниковых вен и снижения линейной скорости кровотока. Риск развития патологии повышается при наследственных коллагенозах, ангиодисплазиях.
- Заболевания с повышенной свертываемостью крови. Яичниковые вены чаще тромбируются при генетических аномалиях, приводящих к нарушению системы гемостаза: антифосфолипидном синдроме, дефиците антитромбина III, лейденской мутации V фактора, гипергомоцистеинемии, увеличении факторов VIII, XI, недостаточности протеинов C, S, пароксизмальной ночной гемоглобинурии, наследственных фибринолитических дефектах, дисплазминогенемии и др.
В качестве значимых факторов риска для развития тромбоза яичниковых вен рассматриваются сердечная недостаточность, сопровождающаяся общим венозным застоем, активное и пассивное курение, прием модуляторов эстрогеновых рецепторов (ралоксифена, тамоксифена) и КОК с высоким содержанием эстрогенов, миелопролиферативные болезни с повышенной вязкостью крови, состояние иммобилизации, рак прямой кишки, неоплазии поджелудочной железы, другие злокачественные новообразования, которые исходят из эндотелия и секретируют муцин.
Патогенез
Первичным звеном в образовании тромба яичниковой вены обычно становится изменение эндотелия под влиянием бактериальных токсинов при воспалительных заболеваниях тазовых органов, повреждающих факторов злокачественных неоплазий, механических воздействий во время операций. На поврежденном участке интимы агрегируются тромбоциты и фибрин, формируя сгусток крови (тромб). При повышении свертываемости и значительном замедлении кровотока из-за варикозного расширения, сердечной недостаточности, гиподинамии, сдавления яичниковой вены беременной маткой, опухолью тазовых органов процесс тромбообразования начинается даже при незначительных повреждениях эндотелиальной оболочки. Образовавшийся тромб может прогрессировать (расти по току крови в левую почечную или нижнюю полую вену), подвергаться асептическому аутолизу, организации, канализации, обызвествлению и петрификации с формированием флеболитов.
Симптомы
В течение первой недели после родов либо перенесенной операции температура тела пациентки поднимается до 37-38 °С. Женщина жалуется на боли разной интенсивности в подвздошной области на соответствующей стороне с иррадиацией в подреберье, поясницу. Возникают слабость, потливость. Пульс учащается до 100 ударов в минуту и более. Может наблюдаться локальное напряжение стенки живота над пораженным участком, определяться признаки раздражения брюшины. При возникновении расстройства в послеродовом периоде часто отмечается субинволюция матки. Для прогрессирующих тромбов характерны длительная гипертермия, ознобы, выраженная интоксикация. Клиника тромбирования правой овариальной вены в целом напоминает острый аппендицит, поэтому диагноз часто устанавливается в ходе операции. При правостороннем процессе возможно появление в моче примеси крови из-за сдавливания пораженным сосудом правого мочеточника. У части пациенток симптоматика стертая, атипичная с длительным периодом субфебрилитета, умеренно выраженным болевым синдромом, отсутствием перитонеальных симптомов.
Осложнения
В 4,9-5,1% случаев отмечается прогрессирование тромбоза с «ползучим» распространением тромба на нижнюю полую и левую ренальную вены и последующей тромбоэмболией легочной артерии при флотирующих кровяных сгустках. По данным разных исследований, частота ТЭЛА у женщин с послеродовым тромбозом вен яичников достигает 13-33%, при этом до 4% случаев завершаются летальным исходом. Расстройство склонно к рецидивированию: у 44% пациенток с характерной симптоматикой в сосудах определяются флеболиты, свидетельствующие о ранее перенесенном бессимптомном или клинически выраженном эпизоде заболевания. В редких случаях тромбоз осложняется отеком яичниковой ткани.
Диагностика
В связи с низкой распространенностью тромбоза данной локализации, отсутствием патогномоничных признаков, возможностью субклинического течения постановка правильного диагноза часто бывает затруднена. В пользу возможного тромбоза овариальных венозных сосудов обычно свидетельствует связь расстройства с перенесенными родами, гинекологической операцией. Для диагностики используют следующие методы:
- Гинекологический осмотр. При бимануальной влагалищной пальпации в нижнебоковой части живота или боковом своде влагалища на стороне поражения определяется болезненный инфильтрат. В ходе ректального исследования выявляется болезненность тазовой брюшины.
- КТ венография. Компьютерная томография тазовых вен — золотой стандарт диагностики тромбоза. Послойное сканирование сосудов после введения контраста позволяет оценить состояние просвета вены, выявить тромбы, установить их характеристики.
- Трансвагинальное УЗИ малого таза. При ТВУЗИ тромбы в яичниковой вене визуализируются в виде аваскулярных низко- или среднеэхогенных включений, частично или полностью перекрывающих просвет сосуда. Могут определяться кальцинаты (флеболиты).
- Цветовое допплеровское картирование (ЦДК). В ходе исследования особенностей кровотока у пациенток с частичным тромбозом овариальной вены выявляется пристеночный дефект заполнения. При полном тромбозе просвет сосуда совсем не окрашивается.
- Оценка системы гемостаза. Результаты исследования уровней фибриногена, антитромбина III, АЧТВ, протромбина, тромбинового времени свидетельствуют об усилении свертывающей системы крови. В общем анализе крови может изменяться содержание тромбоцитов.
Тромбоз овариальных вен дифференцируют с острым аппендицитом, почечной коликой, перекрутом ножки опухоли яичника, септическим тазовым тромбофлебитом, венозным полнокровием при тазовом варикозе, тромбозом почечной и других глубоких вен таза. По показаниям пациентке рекомендованы консультации общего и сосудистого хирургов, флеболога, уролога, нефролога, онколога.
Лечение тромбоза яичниковой вены
Врачебная тактика определяется особенностями клинической симптоматики, наличием или отсутствием признаков прогрессирования или флотации тромба. При стертой и умеренно выраженной симптоматике, частичной обтурации сосуда, хорошо фиксированном кровяном сгустке возможна консервативная терапия, направленная на купирование воспаления и предотвращение распространения тромбоза. Обычно схема лекарственной терапии тромботических заболеваний яичниковых вен включает:
- Антикоагулянты прямого и непрямого действия. Противосвертывающие препараты снижают активность тромбина и нарушают синтез протромбина в печени. В результате уменьшается или полностью приостанавливается рост кровяного сгустка.
- Антибактериальные средства. Назначение антибиотиков направлено на борьбу с бактериальной инфекцией, являющейся ключевым фактором риска при тромбозе. Элиминация возбудителя позволяет защитить венозный эндотелий от дальнейшей деструкции.
- Ангиопротекторы. Внутривенная инфузия препаратов, которые защищают сосудистую стенку, улучшает микроциркуляцию, метаболизм, реологические свойства крови. Ангиопротективные средства усиливают эффект антитромботической терапии.
Обнаружение в яичниковых венах флотирующих тромбов, прогрессирование процесса с вовлечением нижней полой вены является основанием для госпитализации пациентки в специализированный сосудистый стационар и проведения хирургического вмешательства. Наиболее часто пораженный сосуд лигируют выше и ниже участка тромбоза, выполняют тромбэктомию или резекцию вены в месте расположения кровяного сгустка.
Прогноз и профилактика
При своевременном выявлении тромбоза и правильном выборе тактики лечения размеры тромба существенно уменьшаются, происходит его качественная организация и кальцинирование либо реканализация. В ряде случаев отмечается аутолиз сгустка, и проходимость сосуда полностью восстанавливается. Вовремя выполненная операция при тромбозе с признаками прогрессирования и флотирования позволяет снизить риск тромбоэмболических осложнений. Пациенткам с высоким риском тромбообразования (варикозной болезнью, субклинической дисплазией соединительной ткани, наследственными заболеваниями свертывающей системы, ожирением) в послеродовом и послеоперационном периоде рекомендована антикоагулянтная терапия. Профилактические мероприятия у таких женщин предполагают отказ от курения, коррекцию веса тела, достаточную двигательную активность.
Источник
Тромбофлебит матки — Лечение Сердца
Варикоз MedPlus
Тромбофлебит вен матки
31 Янв 2015, 16:20 | Author: admin
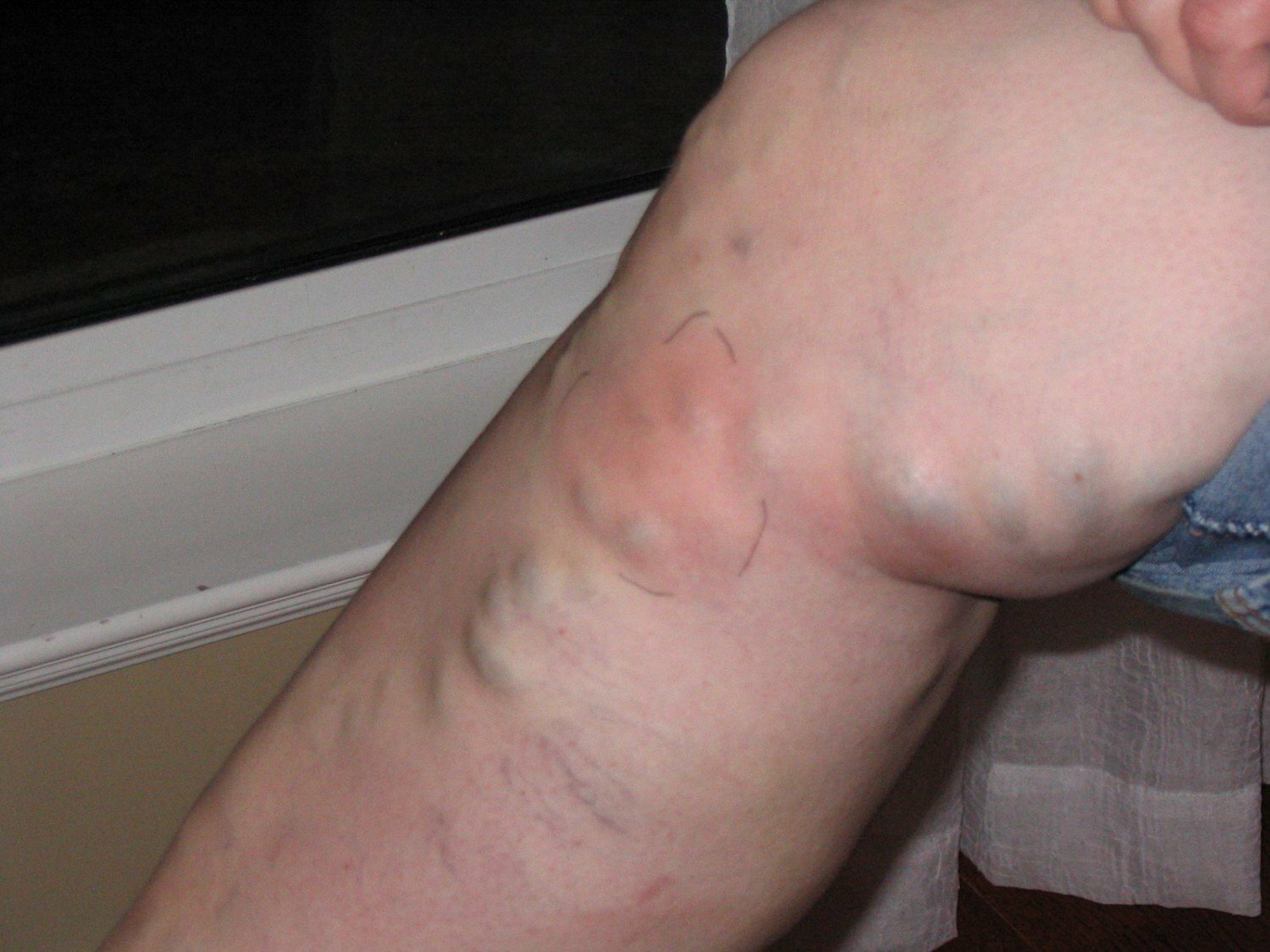
Вы наверняка слышали о таком заболевании, как варикоз. Оно связано со стойким необратимым расширением вен и нарушением вследствие этого нормального кровотока. Варикозные изменения вен наблюдаются чаще всего в нижней части тела – на ногах, на половых органах, в малом тазу. Одним из благоприятных факторов для возникновения таких изменений – это беременность. Конечно, это не означает, что, забеременев, вы обязательно столкнетесь с данным заболеванием: варикоз при беременности отмечает у себя только половина женщин. Если женщина страдала им и раньше, то при вынашивании малыша заболевание, скорее всего, начнет прогрессировать.
Причины появления варикоза при беременности
Варикоз вен при беременности развивается вследствие изменений в организме будущей мамы, строении ее тела и смене образа жизни женщины. Существуют некие специфические факторы, провоцирующие появление этого заболевания:
- Изменения гормонального фона. При беременности повышается уровень прогестерона, расслабляющего мускулатуру матки, но есть у него и «побочный эффект»: расслабление стенок кровеносных сосудов. В результате восходящие вены не могут активно перекачивать кровь, начинается застой, который способствует еще большему расширению сосудов – замкнутый круг!
- Повышенное венозное давление – кровь у беременных становится более текучей. Это нужно для улучшения кровоснабжения плода. Но вот для вен это не так уж хорошо: возникает их стойкое расширение.
- Усиление образования тромбов – так организм готовится к родам, чтобы женщина не потеряла слишком много крови после того, как плацента отделится. Но, если варикозная болезнь уже началась, склонность к тромбозам только ухудшит ситуацию.
- Снижение уровня физической активности – беременные женщины часто предпочитают полежать, чем выполнять какую-то гимнастику. Однако, если нет противопоказаний, гимнастику нужно делать обязательно! Или совершать долгие прогулки пешком. Все это улучшает кровообращение и служит профилактикой варикозного расширения вен. Подробнее о гимнастике для будущих мам →
Виды варикоза при беременности
Кстати, варикоз бывает различных видов. Рассмотри те, которые при беременности встречаются наиболее часто:
- варикоз при беременности в паху – появление в паху вздувшихся вен, женщина ощущает «распирание» в этой области;
- варикоз матки при беременности – результат наследственной предрасположенности и усиленной работы подвздошных вен. Также может возникнуть вследствие длительных воспалительных процессов, абортов, сбоя менструального цикла и т.д.;
- варикоз влагалища при беременности – довольно распространенная форма заболевания, которой особенно часто страдают женщины, чьи мамы и бабушки страдали от расширения вен на ногах;
- и, наконец, варикоз на ногах – самая распространенная форма данного заболевания.
Лечение варикоза
Не все методы, применяемые для лечения варикозного расширения вен, могут применяться к женщинам в «интересном положении». К примеру, склеротерапия (инъекции специальных препаратов) и хирургическое вмешательство – радикальные, но и наиболее действенные способы – беременным категорически противопоказаны. Их не стоит применять еще и в том случае, если женщина планирует в течение последующих двух лет стать мамой, потому что тогда рецидива заболевания практически не избежать.
Поэтому единственные средства от варикоза при беременности, которые наверняка не повредят ни будущей маме, ни малышу – ношение компрессионного белья (специальных чулок и колгот) и различные средства для местного применения (кремы, мази). Если говорить о последних, то хорошо зарекомендовали себя средства на основе гепарина («Лиотон-гель») и экстракта конского каштана (препараты типа «Др. Тайсс», «Венитан» и т.д.). Если же врач порекомендовал вам ношение компрессионных чулок или гольфов, будьте готовы к тому, что носить их придется и в период родов – в это время существенно увеличивается риск развития тромбоза.
Как проходят роды при варикозе?
Варикозное расширение вен – это вовсе не противопоказание к вынашиванию и появлению на свет малыша. Вам нужно просто более внимательно отнестись к своему здоровью. Врач предложит профилактику тромбоза и воспаления вен. Также встанет вопрос о том, каким путем рожать – естественным или с помощью кесарева сечения. Решать это будете вы совместно с гинекологом и флебологом. Если это возможно, предпочтение всегда отдается естественным родам. Но перед родами вам обязательно наденут компрессионные чулки либо забинтуют ноги эластичными бинтами, чтобы препятствовать обратному забросу крови при родовых потугах.
Проходит ли варикоз после родов?
Кстати, многие интересуются: если во время беременности врач поставил диагноз «варикоз», то чего ждать после родов – выздоровления или, наоборот, обострения ситуации? Однозначного ответа на этот вопрос вам не даст никто, даже лечащий врач. Все зависит от особенностей вашего организма. Одни женщины после родов забывают о том ,что такое варикозное расширение вен (по крайней мере, на некоторое время), а другие – продолжают мучиться и искать способы устранения этой проблемы. Итак, как же лечат варикоз после родов?
На сегодняшний день медицина может предложить 2 пути лечения варикозного расширения вен: консервативный – с помощью медикаментов и оперативный – путем хирургического вмешательства.
После родов у женщин нередко развивается, в придачу к варикозу, еще и венозный тромбофлебит, воспаление стенок вен, венозный тромбоз. Симптомы обычно одни: напряженность вен, болезненные ощущения при ощупывании, покраснение кожи на пораженном участке тела, вплоть до повышения температуры. Если вы наблюдаете все эти неприятные явления у себя, срочно обращайтесь к врачу и будьте готовы к тому, что он назначит вам госпитализацию.
Сейчас вам необходим постельный режим, причем большую часть времени ноги должны находиться в приподнятом положении. Если говорить о медикаментозном лечении в данный период, то в таких случаях обычно назначают сульфаниламиды, антибиотики, противовоспалительные средства и, при необходимости, обезболивающие препараты. Иногда врачи борются с проблемой с помощью коагулянтов – препаратов, препятствующих свертыванию крови. Есть одна особенность: принимать их можно не раньше чем через 3 дня после родов, чтобы избежать маточного кровотечения.
Профилактика варикоза вен при беременности
Как обычно, предотвратить заболевание намного проще, чем лечить его. Поэтому каждой женщине необходимо знать о мерах профилактики варикоза при беременности – независимо от того, есть ли у нее предрасположенность к этому заболеванию.
Если ни вы, ни ваши родные с такой проблемой никогда не сталкивались, вы не проводите весь день на ногах и у вас нет лишнего веса – профилактика варикозного расширения вен не составит особого труда. Если же все эти «отягчающие» факторы налицо, то к профилактическим мерам нужно прибегать с двойным усердием: это действительно дает очень хорошие результаты.
Кстати, помните и о том, что каждая последующая беременность увеличивает риск возникновения и развития варикоза.
Если вы заметили, что на ногах появились вздувшиеся венозные «узелки» (пусть даже очень маленькие), идите к флебологу или хирургу: врач будет наблюдать вас на протяжении всего срока беременности и какое-то время после родов.
Как избежать варикоза при беременности
Пусть долгие (не менее 2 часов) пешие прогулки по городу станут вашей ежедневной привычкой. Это – хорошая разминка для икроножных мышц, да и кровообращение при ходьбе значительно улучшается. Вот только в сильную жару лучше остаться дома.
Еще один прекрасный вариант – плавание. это и физическая нагрузка, и своеобразный водяной массаж. Оно полезно еще и тем, что благотворно влияет на позвоночник, который по мере роста вашего животика испытывает все большие нагрузки. Также вам будет полезен контрастный душ, только разница температур не должна быть слишком большой, иначе вам может стать плохо (не из-за варикоза, а просто из-за «интересного положения»). Ориентируйтесь по своим ощущениям.
Внимательно отнеситесь к выбору обуви. Никаких высоких каблуков. Если и каблук, то низенький (не более 3-5 см) и устойчивый. На ней не должно быть резинок, завязок и шнурков, сдавливающих и стягивающих ногу – это нарушает кровообращение. То же самое касается тесных резинок носков.
В течение дня старайтесь периодически полежать по 15-20 минут с приподнятыми ногами. Видели в фильмах, как американцы сидят, закинув ноги на стол? Мы считаем это неприемлемым, но зато какая отличная профилактика варикоза! На стол ноги, конечно, закидывать не обязательно, а вот на мягкую подушку – самое оно.
Приучайтесь спать только на левом боку. это облегчает давление матки на вену, которая находится справа, и уменьшает венозное давление в ногах. Попробуйте подложить под живот маленькую подушечку, это очень удобно.
Для профилактики варикоза при беременности, да и просто для хорошего самочувствия, старайтесь распределять в течение дня время, которое вы проводите в положениях «стоя-сидя-лежа». Любые крайности неприемлемы: не стоит ни ходить до изнеможения, ни лежать на диване по 10 часов подряд.
Не сидите, закинув ногу за ногу, тем более на низком сидении.
Отрегулируйте свое питание. Во-первых, важно нормализовать работу кишечника, а во-вторых, благотворное влияние на состояние вен оказывает специальный режим питания, о котором мы расскажем ниже.
Диета при варикозе
Обратите внимание на жидкость: ее должно быть много. Это и вода, и соки, и супы, да и овощи содержат много воды (огурцы, например, состоят из нее на 97%). Чрезвычайно полезен вам красный виноградный сок: полстакана в день снизят активность тромбоцитов на 75%.
Свертываемость крови снижают клюква, сельдерей, лук, чеснок, киви, вишня, помидоры.
А еще вам для уменьшения вязкости крови и повышения эластичности стенок сосудов нужен йод. Он содержится в морепродуктах (в частности, морской капусте) и йодированной соли.
Варикоз при беременности – это не так уж и страшно, если знать, что делать и не волноваться лишний раз по этому поводу. Придерживайтесь данных рекомендаций и не болейте!
Как определить варикоз на ранней стадии
Советуем почитать: Крупный плод — чем это опасно для мамы и самого малыша
Поделиться с мамами:
Источник: https://mama66.ru/pregn/907
Тромбофлебит
После родов могут возникнуть:
- тромбофлебиты поверхностных вен нижних конечностей;
- тромбофлебиты вен матки;
- тромбофлебиты вен нижних конечностей.
Как правило, заболевание проявляется через 1-2 недели после родов .
Симптомы тромбофлебита
При патологии поверхностных вен наблюдается:
- небольшое повышение температуры тела;
- отек в области поражения;
- болезненность при касании;
- могут прощупываться уплотнения.
Для лечения данного заболевания может применяться гирудотерапия, зачастую область поражения бинтуется эластичным бинтом. Необходимо ограничить двигательную активность или придерживаться постельного режима.
Тромбофлебиты вен матки проявляются:
- повышением температуры до 38 градусов;
- учащением пульса;
- ознобом;
- может возникнуть сильное кровотечение;
- при обследовании полости матки, в стенках матки прощупываются увеличенные вены или их пучки. При этом матка плохо сокращается в послеродовом периоде.
Рекомендуется полный постельный режим, нижние конечности рекомендуется держать на возвышении. Также может применяться гирудотерапия. Кроме того, при тромбофлебите вен матки и таза, применяют медикаментозное лечение.
Тромбофлебит нижних конечностей и таза характеризуется:
- повышением температуры тела до 39 градусов;
- одним из первых симптомов заболевания является боль в конечности;
- позже может появиться отечность;
- при пальпации можно почувствовать утолщенные воспаленные вены;
- если поражены тазовые вены, то отмечаются обильные кровянистые выделения, матка болезненна и плохо прощупывается через брюшную стенку. Кроме того матка плохо сокращается.
В этом случае также рекомендуется постельный режим, положение конечностей — на возвышении. В лечении применяются различные антибиотики и противовоспалительные препараты.
Причины возникновения тромбофлебита
- варикозное расширение вен в анамнезе;
- о жирение;
- тяжелый поздний гестоз;
- работа, связанная с долгим пребыванием на ногах;
- тяжелое течение родов;
- нарушение свертываемости крови;
- анемия;
- заболевания сердечно-сосудистой системы.
После окончания лечения женщина первое время должна передвигаться с помощью костылей, затем с палочкой. Отек конечностей спадает очень медленно. При отсутствии адекватного лечения острый тромбофлебит может перейти в хронический.
При первых симптомах данного заболевания необходимо проконсультироваться с врачом. Тромбофлебит опасен тем, что оторвавшиеся тромбы могут попасть в легочные вены и сердце. Попадание тромба в сердце может спровоцировать его остановку.
Тромбофлебит вен матки, таза и яичников при беременности
Что такое Тромбофлебит вен матки, таза и яичников при беременности —
Тромбофлебит вен матки и таза чаще всего отмечается у родильниц после оперативного родоразрешения. Развитие данного осложнения возможно также при травматично проведенных родах, которые приводят к обширным повреждениям тканей родовых путей с образованием гематом влагалища или вследствие раневой инфекции швов на промежности.
Симптомы Тромбофлебита вен матки, таза и яичников при беременности:
Клинические симптомы и лабораторные признаки тромбофлебита появляются не ранее 6 сут послеродового периода. К ним относятся:
болезненность при пальпации боковых поверхностей матки и паховых областей, которая длительно сохраняется (до 16-20 сут после родов);
частый пульс;
ознобы, как правило, легкие и кратковременные;
повышенная температура тела (от субфебрильной до высокой);
длительно сохраняющиеся (до 15-20 сут послеродового периода) темно-кровянистые выделения из половых путей.
Диагностика Тромбофлебита вен матки, таза и яичников при беременности:
При бимануальном исследовании определяется увеличение матки, ее мягкая консистенция и болезненность. По боковым поверхностям матки иногда удается пропальпировать извитые, плотные, болезненные «шнуры».
В клиническом анализе крови отмечается умеренный лейкоцитоз с небольшим сдвигом лейкоцитарной формулы влево. Имеются признаки анемии, повышено ВСК, протромбиновое время в пределах нормы.
Лечение Тромбофлебита вен матки, таза и яичников при беременности:
В рамках лечения применяют антибактериальную терапию:
аугментин в разовой дозе 1,2 г внутривенно 2 раза в день в течение 5 дней;
цефалоспорины II поколения в сочетании с аминогликозидами и нитроимидазолами — цефуротаксим по 0,75 г 3 раза в день внутримышечно в сочетании с гентамицином по 0,08 г 3 раза в день внутримышечно и метрогилом (500 мг) 100 мл 3 раза в день внутривенно. Терапия проводится в течение 7-10 дней;
цефалоспорины I поколения в комбинации с аминогликозидами и нитроимидазолами — цефазолин по 1 г 3 раза в день внутримышечно с гентамицином по 0,08 г 3 раза в день внутримышечно и метрогилом по 100 мл 3 раза в день внутривенно. Продолжительность лечения 5 дней.
Кроме того, используют:
антикоагулянты: гепарин (2500-5000 ЕД подкожно); НМГ: фраксипарин (по 0,3 мл подкожно);
непрямые антикоагулянты в течение 3- 6 мес — фениндион по 25 мг 2-3 раза в день, варфарин по 2,5-5 мг/сут с индивидуальным подбором дозы;
антиагреганты: ацетилсалициловая кислота в суточной дозе 0,002 г; трентал по 200 мг 2 раза в день; плавике 75 мг 1 раз в день;
инфузионную терапию (реополиглюкин, гемодез).
Источник