Сколько раз проверять маточные трубы на проходимость
Содержание статьи
Как часто надо проверять проходимость маточных труб
Анализ на проходимость труб
УЗИ ГСГ (ультразвуковая гистеросальпингография) — это проверка функционального состояния и фактической проходимости фаллопиевых (маточных) труб при помощи ультразвука.
Данное исследование производится с целью установления возможности нормального оплодотворения и прохождения яйцеклетки в полость матки. В случае недостаточной проходимости маточных труб (воспалительный процесс, спайки, деформации и т.д.) возможно развитие трубной беременности и бесплодия (трубный фактор). Оценка может производиться несколькими способами. Наиболее щадящим методом является «УЗИ ГСГ», с недавнего времени его стали предлагать сделать в некоторых клиниках Москвы.
Общая информация
Суть данного обследования в гинекологии состоит в том, что полость матки и маточных труб заполняется контрастным веществом, которое вводится с помощью катетера через влагалище. Затем, используя рентген или УЗИ, врач изучает состояние этих органов и смотрит, выходит ли контраст через маточные трубы в брюшную полость. Если это происходит, состояние труб в норме, их проходимость не нарушена.
ЧТО ЛУЧШЕ — ГСГ УЗИ ИЛИ РЕНТГЕН?
Преимущества ультразвукового анализа результатов при проверки маточных труб на проходимость следующие:
- Проводится в амбулаторных условиях, т.е. без госпитализации,
- Не требует общего наркоза,
- Минимальный дискомфорт,
- Отсутствует лучевая нагрузка.
первичное или вторичное бесплодие,
хронические воспаления матки и придатков,
нерегулярный менструальный цикл,
отсутствие менструации,
боли внизу живота неясной причины,
спаечный процесс малого таза.
маточные кровотечения, менструация,
обострение хронического воспаления матки и придатков,
наличие в анализах вагинальных инфекций,
подозрение на беременность,
онкология урогенитальной области,
применение ВМС.
Подготовка к УЗИ труб
Процедура занимает по времени порядка 15-30 минут и не требует специальной сложной и длительной предварительной подготовки. Проверка проходимости маточных труб на УЗИ может выполнять с 5 по 20 день цикла. Обычно же врачи советуют проводить ее перед овуляцией (9-12 день менструального цикла).
В этот период слизистая оболочка матки имеет наименьшую толщину, шейка более мягкая, поэтому гинеколог имеет лучший обзор и введение катетера не требует особых усилий. При этом менструальные выделения должны закончиться, в противном случае остатки крови могут исказить результаты исследования.
Необходимое обследование:
- Гинекологический осмотр;
- Анализ мазка на флору;
- ПЦР на инфекции;
- Бакпосев микрофлоры влагалища (по показаниям);
- Анализы на сифилис, ВИЧ, гепатит В, С;
- Цитология шейки матки (по показаниям).
Как проверяют трубы на проходимость
Во время проведения процедуры УЗИ ГСГ женщина лежит на гинекологическом кресле, для диагностики врач использует вагинальный датчик. Перед введением в шейку катетера гинеколог обрабатывает половые органы, влагалище и шейку матки антисептиком.
Как правило, исследование проходит безболезненно, но некоторый дискомфорт может быть пока катетер вводится во влагалище и вводится жидкость. Ощущения примерно сравнимы с тянущими болями в первые дни менструации. Нерожавшие женщины, как правило, испытывают бОльшие неприятные ощущения, так как шейка матки у них плотная, продвижение катетера может быть затруднено. С целью минимизировать дискомфорт и волнение перед обследованием в нашей клинике предлагается эффективное местное обезболивание. Также для УЗИ труб можно принять препарат, снимающий спазмы (например, «Но-шпу»): спазмированные маточные трубы могут исказить результаты проверки.
Продолжительность процедуры составляет около 30 минут, большая часть времени занимает ультразвуковой контроль результата процедуры. После УЗИ ГСГ в течение нескольких дней возможны незначительные мажущие выделения из влагалища.
Цена проходимости труб
Сколько стоит сделать ГСГ УЗИ на проходимость маточных труб
| Услуга | Цена, руб, |
|---|---|
| УЗИ ГСГ (гистеросальпингография) | 7 000 |
| Санация + местная анестезия | 2 000 |
| Общая стоимость | 9 000 |
Что делать, если в результате диагностики выявились нарушения? Узнайте, как можно пройти лечение спаек в трубах без операции!
ГДЕ ПРОВЕРИТЬ ПРОХОДИМОСТЬ ТРУБ
Если Вам надо сделать УЗИ маточных труб для проверки их проходимости, в Москве с этим вопросом Вы можете обратиться в наш медицинский центр к этому врачу-специалисту. На приеме расскажете свои жалобы, пройдете осмотр и сдадите анализы. Если нет никаких противопоказаний, будет проведено обследование. Диагностика проводится на аппаратуре последнего поколения, предварительная запись обязательна!
Источник
Проверка проходимости маточных труб
Фаллопиевы трубы – важная часть репродуктивной системы женщины. Они обеспечивают транспорт яйцеклетки от яичников до полости матки. Если нарушена их проходимость, это может стать одной из причин бесплодия.
- Гистеросальпингография
- Лапароскопия
- Как выбрать лучший метод
- Подготовка
- Записаться на диагностику
Одна из самых распространенных причин бесплодия — непроходимость маточных труб. Около 30 % семейных пар не могут зачать ребенка из-за этой патологии, поэтому медики уделяют ей особое внимание.
Возникают спайки в маточных трубах в основном из-за воспалительных процессов, которые развиваются вследствие различного рода инфекций. Например, после воспаления придатков образовываются спайки, они давят на фаллопиевы трубы, что нарушает их проходимость. Кроме того, непроходимость маточных труб развивается вследствие эндометриоза, опухолей, врожденных аномалий, перенесенной внематочной беременности, а также после хирургического вмешательства. Перед использованием вспомогательных репродуктивных технологий часто проводится проверка проходимости маточных труб. Она предусматривает оценку их возможности обеспечения нормального пассажа оплодотворенной яйцеклетки для последующего прикрепления к эндометрию. Но как проверить проходимость маточных труб?
Для этого существует несколько основных методов, позволяющих точно оценить состояние данных органов:
Гистеросальпингография
Гистеросальпингография может проводиться рентгенологическими или ультразвуковыми методами. В случае использования УЗИ процедура носит название соногистеросальпингоскопия.
Преимущества использования рентгена:
- Более высокая информативность, по сравнению с УЗИ
- Меньше риск диагностической ошибки
Преимущества использования УЗИ:
- Нет дозы радиации для женщины
- Нет облучения яйцеклеток
- Используется физраствор, а не рентгеноконтрастное вещество, поэтому нет риска аллергии
ГСГ базируется на возможности зафиксировать на экране рентгенположительный контраст. Специальное вещество вводят непосредственно в фаллопиевы трубы через тело органа и его шейку. Дальше делают несколько снимков (2-3). Данный метод позволяет выявить наличие перетяжек, сужений или полного отсутствия прохождения контраста. Процедура проводится без наркоза и после предварительного дезинфицирования внешних половых органов. Для снижения дискомфортных ощущений женщине могут предложить спазмолитические или легкие обезболивающие препараты. Проводить исследование проходимости маточных труб лучше до овуляции для предупреждения облучения яйцеклетки.
При выполнении диагностики женщина не испытывает боли. Выраженные дискомфортные ощущения во время прохождения контраста в большинстве случаев тоже отсутствуют. Поэтому вам не нужно нервничать, отправляясь на процедуру.
При обычном исследовании малого таза с помощью УЗИ маточные трубы оценить невозможно, поэтому их наполняют физиологическим раствором по принципу, аналогичному описанному выше. При прохождении жидкость можно будет зафиксировать на экране. Проверять проходимость труб таким образом стоит на 5-20 день менструаций. Для исследования может использоваться как наружный, так и трансвагинальный датчик. Данный анализ на проходимость маточных труб является самым безопасным. Именно поэтому многие пациенты стараются отказаться от рентгенологических методик в пользу УЗИ. Однако стоит учитывать, что в определенных ситуациях ультразвук может «не увидеть» того, что легко найти при лапароскопии или рентгеновском исследовании. Всегда стоит предварительно консультироваться с врачом, выбирая метод диагностики. Кроме того, перед тем как сделать УЗИ маточных труб, женщине следует пройти исследование на воспалительные, инфекционные заболевания.
Лапароскопия
Лапароскопия тоже помогает оценить проходимость маточных труб. Процедура эта инвазивная, она проводится через миниатюрные разрезы в брюшной полости. Поскольку это малоинвазивная хирургическая процедура, пациентки находятся в клинике до 2-3 дней. Проводится лапароскопия под наркозом, при помощи жесткого эндоскопа, который через три прокола вводят в брюшную полость. Затем начинают процесс определения проходимости — введение стерильной, подкрашенной жидкости в полость матки.
Главными преимуществами данной методики остаются:
- Визуальный контроль прохождения контрастного вещества.
- Возможность параллельного проведения мелких хирургических вмешательств в полости таза.
- Возможность лечения трубной непроходимости.
- Быстрое восстановление после в течение нескольких дней после операции.
Многие врачи именно так проверяют проходимость маточных труб. Спустя 14 дней после лапароскопии снимают швы. Иногда возможны боли в брюшной полости, поэтому пациенткам назначают обезболивающее средство. Также нередко бывают нарушения менструального цикла. Отзывы докторов свидетельствуют о высокой информативности подобной диагностики. Ничто не заменит врачу его собственных глаз. Несмотря на инвазивность, данный метод безопасен для пациентов и очень информативен для докторов.
Существует еще один анализ проходимости маточных труб — пертубация. Эта процедура представляет собой исследование фаллопиевых труб при помощи газа, который вводят в полость матки. Проводится с применением местного обезболивающего в первую фазу менструального цикла. Противопоказания — болезни половы органов, сердечно-сосудистые заболевания, воспалительные процессы и инфекции.
Как выбрать лучший метод?
Многие пациенты теряются в изобилии методов диагностики и часто не знают, что лучше выбрать для данного исследования. Важно понимать, что всегда нужно консультироваться с врачом. Кому-то лучше подойдет гистеросальпингоскопия, а кому-то нужно дополнительно убрать кисту с яичника. В данном случае методом выбора становится лапароскопия. Получается, что подбор диагностического метода в большинстве случаев достаточно индивидуален.
Главными критериями, которыми пользуются врачи для оценки той или другой процедуры, остаются:
- Потенциальная достоверность диагностической информации. В данном случае часто «побеждает» именно лапароскопия, поскольку врач своими глазами сможет увидеть происходящее внутри.
- Безопасность для пациента.
- Необходимости применения дополнительных медикаментов (наркоз).
- Длительность процедуры.
- Тяжесть состояния пациентки.
При оценке всех этих критериев можно выбрать наиболее подходящий диагностический метод.
Подготовка
Учитывая то, что большинство процедур являются непростыми, они требуют соответствующей подготовки со стороны пациентки, особенно, если предусматривается использование общего наркоза. Наиболее важными моментами остаются:
- Полное предварительное обследование (консультация с врачом и сдача всех анализов).
- За 2 дня до проведения практически всех процедур нужно воздержаться от половой связи. Врач может приостановить прием тех или иных лекарств, если они влияют на конечный результат.
- За неделю до соответствующей процедуры надо прекратить использование вагинальных свечей, спринцеваний и тому подобное.
Таким образом, удастся получить максимально достоверные результаты любого из указанных выше обследований. Сделать гистеросальпингографию можно в клинике «АльтраВита». Здесь исследование пройдет максимально безопасно и комфортно для пациента. Наши специалисты используют ультрасовременное диагностическое оборудование и обладают огромным опытом работы в данной сфере, что позволяет добиться высокоточных результатов исследований.
Источник
Пора ли мне проверять проходимость маточных труб?
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
Здравствуйте!
Мне 26 лет (в декабре будет полных 27). Рост 168 см. Вес 68 кг. Месячные с 14 лет. Никогда не принимала гормональные препараты. До планирования беременности с мужем предохранялись презервативом.
Год не получается забеременеть.
Месячные регулярные.
Цикл по длине разный -варьируется от 29 до 34 дней.
По данным узи, базальной температуры за семь циклов,тестам на овуляцию и цервикальной жидкости предполагаю,что овуляция у меня происходит на 20-21 день цикла.
Узи на 20 дц: в структуре яичника доминантный фолликул диаметром 20мм. свободной жидкости в позадиматочном пространстве не выявлено.
Узи на 22дц (тот же цикл): в струтуре яичника желтое тело 17×14мм. в позадиматочном пространстве небольшое количество свободной жидкости.
Узи на 29дц ( другой цикл) :в структуре яичника жёлтое тело 11×8мм.
Вторая фаза (по графикам базальной температуры) — от 12 до 14 дней (чаще 12 дней). Разница температур между первой и второй фазой — 0,39-0,41 градус. Но во второй фазе температура никогда не держится ровно на 37 градусах. Поднимается 2-3-4 дня и обычно бывает на уровне 36,8 — 36,9 градусов.
Гормоны:
Один раз был повышен пролактин 570,6 (при норме 102-496мкМЕмл). Но через месяц я этот гормон пересдала — норма 278мЕд/л (при норме 109-557). Предполагаю,то он был повыщен из-за стресса (были слабые вторые полоски на 7 тестах на беременность, а беременности не было, расстроилась).
Сдавала прогестерон на 7ой день после овуляции. Результат — 15,66 нг/мл (норма — 1,7 — 27).
ТТГ (чувствительный) на 7ой дц — 3,95мкМЕмл(норма 0, 270 — 4, 20)
спермограмма мужа:
объём эякулята 2 (норма 3-6), но он промахнулся просто с непривычки
разжижение 20 мин. (норма 15-30)
цвет серо-елый
pH 7,2
число сперм. в 1 мл эякулята — больше 125
число всего — больше 250
активноподвижные 68%
слабоподвижные — 12%
неподвижные — 20% (норма 10%)
патология головки 15%
патология денекративные — нет
спермагглютинация — слизь неб.колво
клетки спермагенеза норма
лейкоциты 8-10
эритроциты единичные
вязкость 0,1
2 врача сказали, что спермограмма в норме. Анализ мужа на скрытые инфекции будем сдавать на след.неделе.
Я сама на скрытые инфекции проверялась — сейчас всё в порядке. Два года назад была обнаружена и вылечена уреаплазма. Спустя год проверялась, всё в порядке. Муж тогда не проверялся, но курс лечения пропил.
У меня есть небольшая эрозия шейки матки, которую 3 врача сказали не прижигать, так как планирую беременность. Эрозию наблюдаю, раз в год проверяюсь(колькоскопия). Обнаружена она у меня 2 года назад.
2,5 года назад мне делали операцию по удалению фиброаденомы молочной железы. После была мастопатия — но я её вылечила (принимала мастодинон).
До начала планирования беременности грудь не болела никогда. Теперь болит очень часто — и во время овуляции, и после, и перед месячными. Иногда очень сильно. Возможно, силу боли я преувеличиваю, т.к каждый раз прислушиваюсь к телу, стараясь обнаружить признаки беременности. А может, грудь болит, так как пролактин скачет?
ВОПРОСЫ:
1. Можно ли предположить, что у меня недостаточность второй фазы? Какие анализы мне нужно сделать, тобы подвердить или иключить этот диагноз? Если диагноз всё же недостаточность — то какая гормональная (или негормональная) терапия необходима?
2. Извините, если глупость спрошу, но боюсь такой вещи: а вдруг я периодически беременею (овуляция-то есть и у мужа сперма в порядке), но из-за недостаточности второй фазы каждый раз всё это обрывается. Может такое быть? Просто и месячные у меня теперь болезненные очень стали (раньше я вообще даже не помнила о них, а сейчас порой загибаюсь), и грудь оень сильно болит.
3. Врачи говорят, то с моей эрозией всё же тянуть нельзя, за два года она так и не рассосалась, а кто знает, сколько она у меня была до этого, до её обнаружения. Либо скорее беременеть — либо прижигать, понимая, что для беременности это не очень хорошо. Насколько опасно прижигание (или иное лечение эрозии) при планировании беременности? Может ли невылеченная эрозия препятствовать наступлению беременности?
4. Нужно ли мне проверять проходимость маточных труб? И каким способом лучше? Мне ни денег, ни времени своих не жалко. Вообще не хочу растягивать на месяцы все эти анализы и проверки, но врачи мне направления пока не дают — говорят «рано», но ведь год уже прошёл. Проверка проходмости маточных труб представляет опасность для меня и для моей будущей беременности?
5. Есть ли какие-то специфические показания для того, чтобы давали направление делать тест на совместимость (слышала о таком, но не знаю, что это).
6. Что ещё нужно проверить? Хотим сделать всё, что зависит от нас.
Заранее большое спасибо за ответы! Ваш форум очень многим помогает и мне помогал уже не раз!
Источник
Источник
Как проверяют проходимость маточных труб: отзывы и сколько стоит?
Автор Мария Семенова На чтение 14 мин. Опубликовано 29.01.2018
Маточные трубы – это по сути две трубки с просветом внутри, по обеим сторонам матки – они несут функцию соединительного протока между репродуктивным органом и яичниками. Вслед за тем как в женскую клетку проникает сперматозоид по одной из данных труб она попадает в пространство матки, где далее развивается плод.

Если проницаемость маточных труб нарушена, зигота не сможет пройти в комфортную для развития и роста среду матки и по истечении некоторого срока погибнет либо имплантируется вне пространства матки и возникнет патология, так называемая «внематочная» беременность.
Лидерами среди причин подобного отклонения являются воспаления и ИППП. Кроме того непроницаемость данных каналов может появиться из-за аборта или после перенесенной хирургии в брюшном пространстве.
Когда же все показатели в порядке, но забеременеть не получается уже более чем полугода, то специалисты советуют женщинам провести тестирование на проходимость труб матки.
Что означает диагноз «непроходимость маточных труб»?
Трубы репродуктивного органа, выглядят как 2 тонких ответвления от матки, по двум сторонам к яичникам.
Слизистая оболочка внутри труб оснащена слоем с ресничками, и их основной функцией является передвижение оплодотворенной яйцеклетки и просто яйцеклетки по трубному каналу, в пространство матки.
В данном анатомической строении наступает встреча сперматозоида и женской клетки, там же и происходит оплодотворение.
Непроходимость труб матки – это отклонение, при которой мужские клетки из- за какого-либо препятствия не могут проникнуть к яйцеклетке, и следовательно беременность у пациентки даже при постоянной половой активности и овуляции без нарушений не происходит.
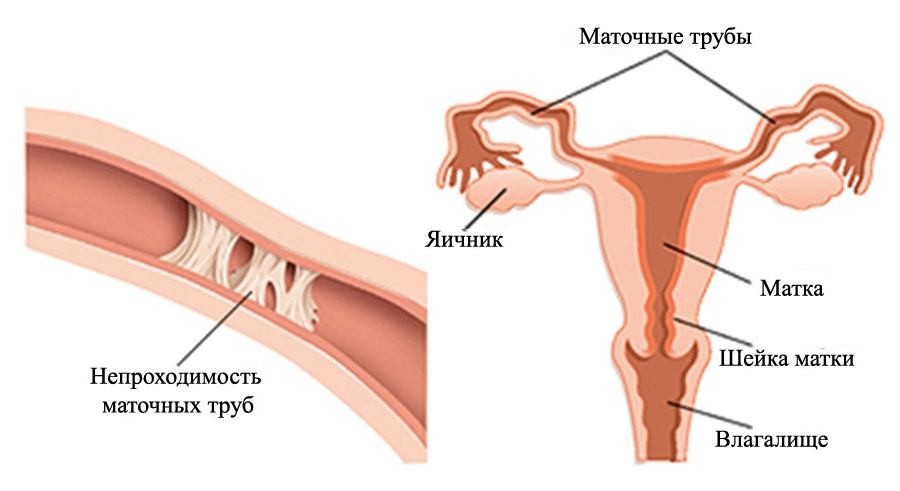
Виды непроходимости маточных труб
Обычно непроницаемость может появиться из- за проникновения несвойственных микроорганизмов в просвете маточных труб, или же секретирования жидкостей, которые и становятся преградой в просвете.
На практике выявлены два вида нарушения просвета:
- Функциональная. Возникает из- за расстройства функциональности труб матки, анатомические предпосылки которой не установлены;
- Органическая закупорка возникает в ситуациях, когда случаются определенные трансформации в просвете фаллопиевых труб, что и обеспечивает непроходимость.
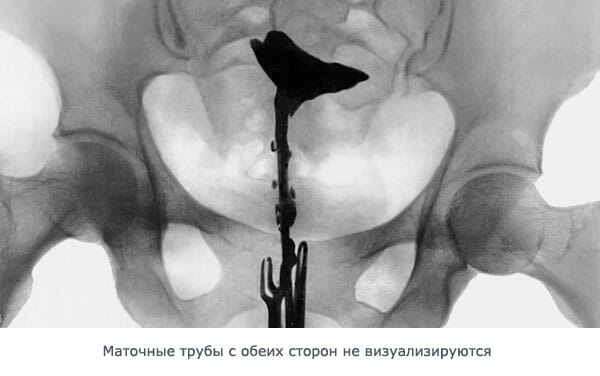
Методы проверки проходимости маточных труб
Возникновение препятствий или сужение пространства трубы формируется как последствие внутреннего перекрытия или сдавливания извне.
Особенность отклонения в том, что симптомы трансформаций во внутренних органах не проявляются, привычными лабораторными и при помощи приспособлений методами причину бесплодия не выявить.
В целях определения проблемы, необходимо осуществление эндоскопического диагностирования на проходимость и наличие просвета в маточных трубах. Исследование нуждается в подготовке, показано при продолжительном не наступлении зачатия без обоснованных причин, препятствующих беременности.
Медицинская практика на сегодняшний день, имеет в арсенале несколько способов тестирования проницаемости маточных труб, любой из которых характеризуется своими нюансами, противопоказаниями и степенью прояснения ситуации.
Гистеросальпингография (ГСГ)
Гистеросальпингография, по-другому ГСГ маточных труб, означает рентгенографическое диагностирование с использованием красителя. Принадлежит к классическому исследованию непроходимости прохода фаллопиевых труб, способ весьма информативен и подтвержден многолетней практикой.
Его второе наименование — метросальпингография (МСГ маточных труб). Данный способ используется, зачастую благодаря своей большой практичности, дает возможность постановки правильного диагноза в 80% случаев.
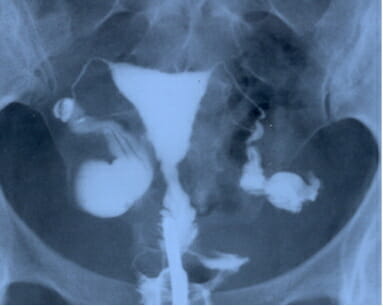 Рентген маточных труб обеспечивает:
Рентген маточных труб обеспечивает:
- определение размер пространства внутри маточных труб;
- визуализацию отклонений в анатомии матки;
- оценивание состояния внутреннего слоя;
- диагностирование новообразований в матке.
В оценке состояния труб незаменимость гистеросальпингографии в том, что она визуально указывает на все трансформации труб — то есть все, что стоит на пути беспрепятственного продвижения плодного яйца в маточное пространство.
Каким образом выполняется ГСГ маточных труб?
-
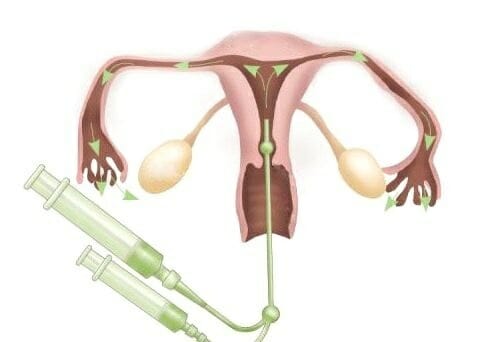 В маточное пространство впрыскивают специальный состав — раствор на основе йода. Под воздействием рентгеновского излучения, состав оптимизирует качество картинки. В целях обеспечения четких границ матки довольно 3 мл жидкости;
В маточное пространство впрыскивают специальный состав — раствор на основе йода. Под воздействием рентгеновского излучения, состав оптимизирует качество картинки. В целях обеспечения четких границ матки довольно 3 мл жидкости; - Затем, получив рентген матки, присоединяют еще 4-6 мл для наполнения до пределов полости матки. Если нет препятствий, состав просачивается в фаллопиевы трубы, из них изливается в брюшное пространство;
- На снимке отлично просматривается размещение контрастной жидкости, согласно его распределения, делают выводы о состоянии труб. Осуществляется гистеросальпингография на старте менструального цикла, на 5-8 сутки.
- Наркоз на момент диагностики не применяется, поэтому пациентка чувствует все манипуляции. При психоэмоциональной нестабильности или значительном болевом пороге, может быть применено введение успокоительных препаратов, иногда все же используется парентеральный наркоз.
Подготовка
Принципиальным становится подготовка к выполнению ГСГ. Основное условие – предварительное исследование касаемо противопоказаний к манипуляции.
 Кроме общих анализов биоматериалов, женщина сдает также на:
Кроме общих анализов биоматериалов, женщина сдает также на:
- Гонорею;
- ВИЧ-заболевание;
- Возбудитель гепатита B и C типа.
Забор мазка на выявление состояния влагалищной микрофлоры.
Также перед вмешательством нужно:
- воздержаться от сексуальных контактов;
- не есть продукты, обеспечивающие газы в кишечнике;
- если нет показаний не осуществлять спринцевание инее вводить вагинальные свеч.
Гистеросальпингография не рекомендована при:
- вынашивании ребенка;
- при тромбофлебите;
- при крововыделениях;
- при воспалениях;
- при поражениях инфекционной этиологии.
Гидросонография (Эхогистеросальпингография)
 Исследование маточных труб и матки способом УЗИ выполняется по монитору, а не по изображению, как при ГСГ.
Исследование маточных труб и матки способом УЗИ выполняется по монитору, а не по изображению, как при ГСГ.
Плюсом его становится отсутствие лучевого воздействия.
К тому же, эхографию также выполняют без госпитализации. Необходимое для диагностики время – это канун овуляции. Преимущество данного времени – маточная шейка расслаблена.
При подготовке к эхографии пациентке необходимо лишь не принимать пищу 2-3 часа до исследования.
При газообразовании в кишечнике, врач может назначить Эспумизан, его употребляют 2 дня до манипуляции.
Для осуществления эхографии, пациентка должна сдать такие биоматериалы: на гепатиты, ВИЧ, гонорею и влагалищную микрофлору. Это нужно для выявления в организме вирусов.
В ходе исследования о проходимости свидетельствует то, что краситель свободно протекает по фаллопиевым трубам и проникает в брюшное пространство. Многие пациентки говорят о том, что после выполнения ЭХО-ГСГ присутствуют незначительные боли, которые исчезают в продолжении суток.
Диагностическая лапароскопия
Этот метод определения проходимости труб репродуктивного органа, причислен к хирургическим способам, выполняется посредством лапароскопии, когда манипуляция осуществляется через проколы в передней стенке брюшины.
Вмешательство чувствительное, поэтому его выполнение нуждается в использовании общего наркотического обезболивания.
Поскольку лапароскопия — хирургическое вмешательство, предварительно необходимо проведение обследования пациентки в целях предопределения появления осложнений и установления противопоказаний.
В лабораторных условиях исследуются такие биоматериалы как: кровь и моча, мазок из половых органов и электрокардиограмма.
Как проводится лапароскопия:
- В момент вмешательства осуществляется 2 или
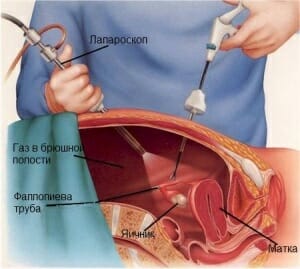 3 прокола, через которые внедряется видеокамера и манипулятор, посредством которого хирург передвигает органы для доступа к рассмотрению;
3 прокола, через которые внедряется видеокамера и манипулятор, посредством которого хирург передвигает органы для доступа к рассмотрению; - В целях расширения внутренних пространств и обеспечения визуализации применяется углекислый газ. Его эксплуатация осуществляется благодаря анестезирующего действия, а также свойству связываться с белком крови для выведения. Картинка с видеокамеры транслируется на монитор при большом увеличении, что дает возможность выявления причины непроходимости, объем и природу отклонения;
- По возможности хирург старается избавить просвет от препятствия. Продолжительность вмешательства зависит от особенностей патологии в трубе, примерно для постановки диагноза достаточно получаса, на устраняющие манипуляции может истечь полтора часа.
В больнице женщина пребывает сутки, выход на работу рекомендован через неделю.
Однако для восстановления без сложностей следует соблюдать некоторые установки:
- месяц воздерживаться от половой активности;
- вредны жирная пища и употребление алкоголя;
- исключение нагрузок.
Наблюдается болезненность первых месячных после лапароскопии, беременность наступает достаточно скоро.
Фертилоскопия
Способ диагностирования маточных труб также именуется как трансвагинальная гидролапароскопия. Это тоже модификация хирургической операции, но не столь болезненна, если сравнивать с лапароскопией.
В данной ситуации прокол осуществляется в задней части влагалищного свода, где располагается перегородка, разграничивающая его от брюшного пространства.
К плюсам этого метода можно отнести:
- лучшее отражение состояния чем ГСГ фаллопиевых труб;
- скорое заживление;
- неприменение общего наркоза;
- на поверхности не оставляет рубцов.
Все же такая диагностика противопоказана, когда в наличие миома либо патологическое нарастание внутреннего слоя матки, ретрофлексия матки ( отклонение в расположении).
Проведение фертилоскопического обследования:
-
 Зеркалами раздвигаются влагалищные стенки, обеспечивая допуск к маточной шейке;
Зеркалами раздвигаются влагалищные стенки, обеспечивая допуск к маточной шейке; - Выполняется прокол, в рану вводится зонд окружностью 5 мм с камерой и фонариком;
- Впрыскивается незначительный объем жидкости, в целях обеспечения осмотра;
- От наполнения кишечный клубок к верху поднимает газ, а маточные трубы напротив спускаются в воду;
- В невесомости распрямляются все реснички внутри просвета, это дает возможность диагностирования отклонения ворсиночного эпителия;
- Краситель применяется для установления проходимости маточных труб. Картинка внутренних органов передается на цветной монитор.
Продолжается манипуляция 15-30 минут, в это время, гинеколог определяет реальное состояние протоков и яичников, устанавливает причину непроходимости. Если в наличии незначительная спайка, старается ее ликвидировать.
Пертрубация
-
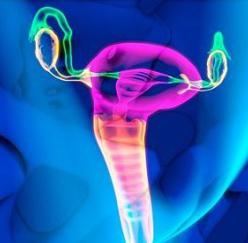 Посредством данного способа выполняют так называемое «продувание» фаллопиевых труб – в маточное пространство вводят специальное приспособление, при помощи которого в полость впрыскивается углекислый газ под давлением.
Посредством данного способа выполняют так называемое «продувание» фаллопиевых труб – в маточное пространство вводят специальное приспособление, при помощи которого в полость впрыскивается углекислый газ под давлением. - Врач устанавливает отклонение, опираясь на данные прибора, который фиксирует давление в трубках, и посредством некоторых непрямых признаков – при наличии проходимости в момент процедуры в брюшном пространстве возникает свойственный шум, а женщина может почувствовать боль в области ключицы.
Противопоказаниями к данной диагностике являются воспалительные процессы разной природы в мочеполовой сфере, крововыделения из матки, и повышенный уровень лейкоцитов в русле крови.
Пертрубацию осуществляют лишь в первой половине цикла, а до старта диагностической меры, надлежит сдать анализ для отражения влагалищной микрофлоры, а также провести бимануальное изучение и визуальный осмотр маточной шейки посредством гинекологических зеркал.
Опасным следствием процедуры может стать повреждение труб, однако подобное осложнение может случится, только при том условии, что специалист не халатно отнесся к выполнению техники операции.
УЗИ
До момента проведения УЗИ диагностики женщина должна сдать такие анализы:
- мазок на влагалищную микрофлору,
- кровь на ВИЧ, гонорею, прочие ИППП,
- тест на беременность,
- УЗИ мочеполовой сферы.
Диагностика УЗИ фаллопиевых труб запрещается:
- Острая форма хронических поражений;
- Присутствие воспаления и патогенной флоры;
- Острое воспаление;
- Вынашивание ребенка;
- крововыделения (нормальные или с нарушением цикла).
Проходимость маточных труб обычно тестируют в первой половине цикла до момента выхода яйцеклетки (на 8-11 день). У женщин со сбитым циклом УЗИ проверку можно выполнять в любой день. Перед проведением следует исключить беременность.
Сама процедура
Проверка УЗИ проницаемости маточных труб осуществляется в несколько стадий:
-
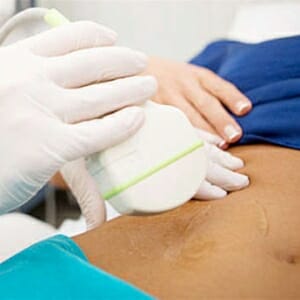 На старте гинеколог проводит осмотр посредством гинекологических зеркал, оценивая показатели предварительного диагностирования.
На старте гинеколог проводит осмотр посредством гинекологических зеркал, оценивая показатели предварительного диагностирования. - Когда не установлены противопоказания, в маточную шейку через цервикальный канал осторожно вводится тонкая сгибаемая трубка. Через нее в маточные трубы впрыскивается контраст.
- Для этих целей применяется стерильный физраствор — не вызывающий аллергии. По истечении 2-3 минут специалист выполняет трансабдоминальное УЗИ.
- Если проницаемость труб присутствует, контрастный состав будет протекать в брюшное пространство. Если обнаруживаются какие-то отклонения, гинеколог оценит их расположение, объемы и вероятные причины.
Диагностика по определению просвета в трубах посредством УЗИ безвредна и не вызывает боли. В каких-то случаях женщины жалуются на чувство вздутия живота и тянущее ощущение в матке в момент введения контрастного вещества. К завершению процедуры все неприятные проявления исчезают.
Какой из методов лучше?
Здесь приведены самые популярные методы, посредством которых выполняется проверка наличия просвета труб матки. Но какой из перечисленных на самом деле лучший?
Точный ответ на данный вопрос можно получить исключительно у врача, обоснованный анализами и общим исследованием организма пациентки.
Необходимо также понимание того, что хирургические способы определения состояния органов, представляют никак не меньший риск, чем выполнение операции.
Кроме того, они нуждаются в занимающей долгое время предподготовке, поскольку наркотические обезболивающие – достаточно большая нагрузка на пациентку, поэтому становится необходимым сдача всех анализов, которые прояснят, в состоянии ли сердце и иные внутренние органы перенести такое воздействие.
Когда существует возможность выбора, то оптимальнее всего предпочесть неоперационные способы диагностики настоящего времени – гистеросальпингография, либо гидросонография.
Требуется ли удаление маточных труб при их непроходимости?
Случаи, в которых требуется уда?