Симптомы при субмукозной миоме
Содержание статьи
Субмукозная миома матки
Субмукозная миома — доброкачественная гормонозависимая опухоль, расположенная в подслизистом слое матки и образованная гладкомышечными клетками миометрия. Почти в половине случаев протекает бессимптомно. Может проявляться меноррагиями, нарастающей анемией, схваткообразными болями внизу живота во время менструации, невозможностью забеременеть или выносить ребенка. Для диагностики заболевания используют трансвагинальное УЗИ, гидросонографию, гистероскопию, допплерографию и ангиографию малого таза. В зависимости от особенностей течения выбирают один из методов консервативного, комбинированного, хирургического органосохраняющего или радикального лечения.
Общие сведения
Субмукозную или подслизистую миому (лейомиому) диагностируют в 32% от всех случаев выявления миоматозных узлов. Заболевание поражает женщин репродуктивного возраста и никогда не возникает у девочек до наступления первой менструации. Чаще выявляется у пациенток в возрасте 33-40 лет. В последние годы намечается тенденция к «омоложению» патологии и обнаружению субмукозных узлов у больных 20-25 лет. После наступления климакса подслизистые миомы обычно не развиваются, а уже существующие узлы регрессируют. Существует тесная взаимозависимость между заболеванием и проблемой бесплодия — у каждой пятой женщины, которая не может забеременеть, наличие миоматозных узлов является единственной патологией репродуктивной системы.
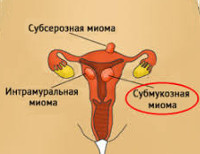
Субмукозная миома матки
Причины субмукозной миомы
Наиболее вероятными причинами возникновения подслизистых узлов являются гормональный дисбаланс и изменение чувствительности гладкомышечных клеток миометрия к действию женских половых гормонов. К развитию субмукозной лейомиомы могут привести:
- Наследственная предрасположенность. Пролиферацию клеток миометрия провоцирует генетически обусловленное изменение их чувствительности к эстрогену и прогестерону.
- Гипоталамо-гипофизарные нарушения. Гормональный дисбаланс возникает при изменении уровня фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов. Расстройство может наблюдаться при сосудистых и травматических повреждениях головного мозга, значительных психоэмоциональных нагрузках.
- Изменение эндокринной функции яичников. Уровень секреции эстрогена, прогестерона и нормальное соотношение между этими гормонами нарушается при воспалительных заболеваниях (оофорите, сальпингите, аднексите), травме, опухолях.
- Травматическое повреждение миометрия. Чувствительность гладкомышечных клеток изменяется из-за частых абортов, инвазивных лечебных и диагностических процедур.
- Действие экстрагенитальных факторов. Нарушение выработки женских половых гормонов наблюдается при сахарном диабете, поражении щитовидной железы, некоторых других эндокринных заболеваниях. Уровень эстрогена в крови может повышаться на фоне ожирения, поскольку клетки жировой ткани способны продуцировать этот гормон.
- Неконтролируемый прием гормональных контрацептивов. При длительном использовании контрацептивных препаратов может нарушаться секреция половых гормонов, регулирующих овуляторный цикл.
- Застой в малом тазу. По мнению ряда авторов, причинами гормонального дисбаланса является венозный застой из-за отсутствия регулярной сексуальной разрядки и сидячего образа жизни.
Стоит отметить, что далеко не во всех указанных ситуациях у женщин возникает субмукозная миома. Поэтому поиск пусковых факторов развития заболевания еще продолжается.
Патогенез
Сначала под влиянием провоцирующих факторов вблизи микрососудов в мышечном слое матки формируется активная зона, в клетках которой ускоряются обменные процессы, повышается тканевая проницаемость. В последующем гладкомышечные клетки этой зоны начинают скапливаться в микроскопически и макроскопически определяемые узлы. Со временем чувствительность пролиферирующей ткани к действию гормонов уменьшается, запускаются собственные аутокринопаракринные механизмы роста. Питание субмукозных миом обеспечивают сосуды, утратившие свою адвентициальную оболочку. Растущий подслизистый узел увеличивает площадь отторжения эндометрия и уменьшает способность миометрия к сокращению, что провоцирует более обильные, длительные и болезненные менструальные кровотечения.
Классификация
Подслизистые миомы отличаются количеством узлов, локализацией, размерами и строением. Для классификации заболевания используются следующие критерии:
- Количество узлов. Различают одиночные и множественные субмукозные миомы.
- Размеры. Подслизистые опухоли размером до 20 мм (до 4-5 недель беременности) считаются маленькими, от 20 до 60 мм (от 4-5 до 10-11 недель) — средними, больше 60 мм (12 недель и более) — большими.
- Место расположения. В большинстве случаев новообразования локализуются в теле матки, в 5% — в области шейки.
- Морфология. В зависимости от типа клеток и активности их пролиферации выделяют простые подслизистые миомы, пролиферирующие узлы и предсаркомы.
Симптомы субмукозной миомы
Симптоматика зависит от давности возникновения, размеров и интенсивности роста узла. На начальных этапах симптомы обычно отсутствуют, новообразование становится случайной находкой при гинекологическом осмотре или УЗИ. Первым наиболее характерным признаком роста субмукозного узла является меноррагия — обильное менструальное кровотечение со сгустками крови, длительность которого превышает продолжительность обычной менструации. Кровянистые выделения также могут наблюдаться в межменструальный период. Из-за частных значительных кровопотерь развивается анемия с общим недомоганием, бледностью кожи, головокружениями, головными болями, снижением работоспособности.
Боли при субмукозном расположении узла, по данным специалистов в сфере гинекологии, наблюдаются у 20-50% пациенток. Они обычно возникают во время менструации, носят схваткообразный характер, локализуются в нижней части живота и могут отдавать в поясницу. В отличие от субсерозной миомы, подслизистая опухоль обычно не влияет на расположенные рядом органы. В 10-40% случаев отмечается нарушение репродуктивной функции — невозможность забеременеть или самопроизвольное прерывание беременности.
Осложнения
Субмукозная миома может осложняться массивными маточными кровотечениями, развитием выраженной анемии. При значительной деформации полости матки возрастает риск бесплодия, выкидышей, патологической беременности и родов. В 7-16% случаев узел подвергается сухому или влажному некрозу. При наличии восходящей инфекции подслизистая миома может нагноиться или абсцедировать, при этом у пациентки повышается температура, возникает озноб, боли внизу живота, изменяется общее состояние. Наиболее грозным осложнением является «рождение» подслизистого узла, которое сопровождается «кинжальными» схваткообразными болями внизу живота, кровотечением, риском инфицирования. Злокачественное перерождение опухоли отмечается редко (в 1,5-3% случаев заболевания).
Диагностика
Поскольку клиническая симптоматика при субмукозной миоме неспецифична и выражена не у всех пациенток, важную роль в диагностике играют физикальные и инструментальные исследования. В план обследования обычно включают:
- Осмотр гинеколога. При бимануальной пальпации выявляется увеличенная матка.
- Трансвагинальное УЗИ, гидросонографию, допплерографию. Методики позволяют определить размеры, тип и структуру узлов, выявить патологию эндометрия, оценить толщину гладкомышечного слоя и интенсивность кровотока.
- Гистероскопию. В матке обнаруживают овальное или округлое образование с гладкой бледно-розовой поверхностью либо множественные узлы на ножках, свисающие в виде «гроздьев» в ее полость.
- Ангиографию органов малого таза. Визуализация кровеносной системы матки дает возможность подтвердить отсутствие неоваскуляризации своевременно дифференцировать доброкачественный узел от злокачественной неоплазии.
- Рентгенотелевизионную гистеросальпингографию. Выявляет изменение формы полости матки с участками просветления или дефектами наполнения. В настоящее время применяется редко.
- МРТ и КТ матки. Методы применяются для точной оценки топографии миоматозных узлов.
Поскольку для субмукозной миомы характерно развитие анемии, в общем анализе крови часто обнаруживается эритропения и снижение уровня гемоглобина. Заболевание необходимо дифференцировать от беременности, полипов, саркомы, внутреннего эндометриоза тела матки. При необходимости к обследованию привлекают онкогинеколога, эндокринолога.
Лечение субмукозной миомы
При выборе врачебной тактики учитывают возраст женщины, ее планы по сохранению репродуктивной функции, размеры, расположение и интенсивность роста узлов, выраженность клинической картины и наличие осложнений. Пациенткам с новообразованиями стабильных размеров при отсутствии меноррагий, болевого синдрома, сохраненной репродуктивной функции рекомендовано динамическое наблюдение с ежегодным осмотром гинеколога. В остальных случаях выбирают один из способов консервативного, комбинированного или хирургического лечения.
Медикаментозная терапия показана при опухолях размерами до 3 см, умеренных меноррагиях, медленном росте новообразований. Больным рекомендованы препараты, которые угнетают секрецию женских половых гормонов, устраняя одну из основных причин образования опухоли — гормональную стимуляцию роста. Такую терапию обычно дополняют симптоматическими средствами. Особенно эффективно консервативное лечение в пременопаузе, которая сменяется естественной менопаузой. Как правило, пациенткам назначают:
- Препараты, угнетающие секрецию гонадотропинов. При использовании антигонадотропинов и агонистов гонадотропных рилизинг-гормонов (А-ГнРТ) размеры узлов стабилизируются или даже уменьшаются, а кровопотеря при менструациях снижается.
- Оральные или внутриматочные гормональные контрацептивы. Показаны женщинам детородного возраста для стабилизации эффекта, достигнутого при угнетении секреции гонадотропинов.
- Гемостатики и препараты, сокращающие матку. Применяются для уменьшения кровопотери при меноррагиях.
- Общеукрепляющие средства. Для улучшения общего самочувствия назначаются витаминно-минеральные комплексы и препараты железа.
Комбинированное лечение — оптимальный вариант для пациенток, которые хотят сохранить репродуктивную функцию при наличии единичного узла или множественных образований размером от 50 мм с клинической симптоматикой и тенденцией к медленному росту. При этом методе назначение А-ГнРТ предваряет и завершает консервативную миомэктомию. Использование гормональных препаратов накануне вмешательства позволяет уменьшить размеры доброкачественных подслизистых узлов, снизить кровопотерю, сократить продолжительность операции и послеоперационного восстановления.
Хирургическое лечение рекомендовано, если узел достигает больших размеров (от 12 недель беременности), интенсивно растет (увеличение на 4-5 и более недель за год, особенно во время климакса и менопаузы), сопровождается нарастающей анемией, болями и развитием осложнений (в том числе бесплодия). В зависимости от течения заболевания и репродуктивных планов женщины могут быть выбраны следующие виды вмешательств:
- Органосохраняющие операции. Миоматозные узлы удаляют методом гистерорезектоскопии (трансцервикальной миомэктомии) с использованием механических, лазеро- или электрохирургических инструментов либо разрушают при помощи высокочастотного фокусированного ультразвукового воздействия (ФУЗ-абляции) или криомиолиза. Эмболизация маточных артерий позволяет ограничить питание опухоли и привести к ее рассасыванию.
- Радикальные вмешательства. При неблагоприятном течении заболевания женщине рекомендуют трансвагинальную, лапароскопическую, лапаротомическую дефундацию матки, субтотальную (надвлагалищную) или тотальную гистерэктомию.
Прогноз и профилактика
При своевременном выявлении и адекватном лечении прогноз субмукозной миомы благоприятный. В период менопаузы опухоль, как правило, регрессирует. Эффективность эмболизации маточных артерий составляет до 50%. Проведение органосохраняющих вмешательств позволяет восстановить репродуктивную функцию у женщин детородного возраста. Послеоперационный период в зависимости от объема операции и вида доступа длится от 7 до 24 дней. Срок диспансерного наблюдения после гистерэктомии составляет 5 лет, После миомэктомии из-за возможности развития рецидива женщины наблюдаются пожизненно. Основными методами профилактики заболевания являются рациональное назначение гормональных контрацептивов, ограничение инвазивных вмешательств, лечение заболеваний, при которых наблюдается гиперэстрогенемия.
Источник
Субмукозная миома матки: симптомы и лечение
Субмукозная миома матки представляет собой гормонозависимую опухоль, располагающуюся в подслизистом слое органа, состоящую из гладкомышечных клеток и имеющую доброкачественное течение. Такое новообразование принято считать одним из самых агрессивных. Это напрямую связано с тем, что данная опухоль склонна к достаточно быстрому росту и нередко приводит к развитию различных осложнений. В качестве примера можно привести маточное кровотечение, бесплодие, патологические беременности и роды.
Среди всех миом на долю субмукозной формы приходится около тридцати процентов. Как правило, такой патологический процесс формируется только у тех представительниц женского пола, которые находятся в репродуктивном возрасте. Наиболее часто он диагностируется в возрастном диапазоне от тридцати трех до сорока лет. Однако в последние годы данная болезнь значительно помолодела. Сейчас она все чаще обнаруживается у девушек после двадцати лет.
Важным моментом является то, что субмукозная миома матки никогда не развивается у девочек до становления менструальной функции. Она практически не встречается у тех женщин, у которых наступил климакс. Более того, в период климакса такая опухоль чаще всего подвергается регрессу. Установлено, что каждая пятая представительница женского пола, испытывающая трудности с зачатием ребенка, имеет эту патологию.
В настоящее время точные причины, приводящие к возникновению данного заболевания, все еще остаются под вопросом. Предполагается, что в основе развития субмукозной миомы матки лежат разнообразные изменения в гормональном фоне. Согласно еще одной теории, такое новообразование может являться следствием нарушения чувствительности клеток мышечного слоя к женским половым гормонам.
Существует ряд факторов, которые повышают вероятность формирования данного патологического процесса. В первую очередь — это наследственная предрасположенность. Еще одним важным моментом являются разнообразные нарушения со стороны гипоталамо-гипофизарной системы. За счет таких нарушений возникает гормональный дисбаланс в организме. К другим предрасполагающим факторам относятся: перенесенные воспалительные заболевания со стороны яичников, частые аборты, длительное отсутствие беременностей и родов, низкий уровень двигательной активности, частые стрессы, бесконтрольное применение оральных контрацептивов, отсутствие регулярной половой жизни, а также имеющиеся эндокринные патологии.
Данная опухоль может появляться под воздействием какого-либо одного из вышеперечисленных факторов или сразу нескольких. Возникшие изменения приводят к тому, что гладкомышечные клетки миометрия начинают активно пролиферировать. В некоторых случаях новообразование выходит из полости матки в область ее шейки, а затем и во влагалище. Однако оно может оставаться и только внутри матки.
Классификация субмукозной миомы матки
В первую очередь субмукозная миома матки может быть одиночной или множественной. На основании размера возникшего новообразования выделяют:
- Маленькую опухоль — размеры не превышают двадцати миллиметров;
- Среднюю опухоль — диаметр составляет от двадцати до шестидесяти миллиметров;
- Большую опухоль — новообразование больше шестидесяти миллиметров.
Помимо этого, в классификацию данной болезни включены четыре ее вида. Нулевой вид устанавливается в том случае, если новообразование располагается только в подслизистом слое и не затрагивает мышечные ткани. Первый вид характеризуется начальным распространением патологического процесса на миометрий. При втором виде опухоль значительно прорастает в мышечный слой. Третий вид подразумевает под собой полное отсутствие миометрия между новообразованием и слизистым слоем.
Симптомы при субмукозной миоме
Симптомы при данном заболевании напрямую зависят от размера опухоли, а также от скорости ее роста. Очень часто на первых порах больная женщина даже не догадывается об имеющейся у нее проблеме. В этом случае, патология обнаруживается случайно при проведении планового обследования.
Наиболее ранним симптомом, указывающим на такой патологический процесс, являются чрезмерно обильные и длительные менструации. Как правило, при менструальном кровотечении выделяются кровяные сгустки. Иногда между менструациями также возникают кровотечения. За счет этого у пациентки существует большой риск возникновения анемии со всеми характерными клиническими проявлениями.
Примерно у пятидесяти процентов больных женщин отмечается наличие болевого синдрома. Чаще всего боль схваткообразная, определяется в нижней части живота и появляется в период менструации. В том случае, если опухоль имеет очень большие размеры, она может оказывать сдавливающее воздействие на рядом расположенные органы. Именно этим моментом бывают обусловлены такие симптомы, как учащение позывов к мочеиспусканию и запоры.
Диагностика и лечение болезни
Диагностика этой болезни может представлять некоторые трудности в связи с тем, что какая-либо специфическая клиническая картина отсутствует. В обязательном порядке проводят гинекологический осмотр, позволяющий выявить увеличение матки в размерах, ультразвуковое исследование, а также гистероскопию. Наиболее точные данные могут быть получены при компьютерной томографии или магнитно-резонасной томографии. В сомнительных случаях применяется диагностическая лапароскопия.
Лечение субмукозной миомы матки может осуществляться с помощью как консервативных, так и хирургических методов. Консервативная терапия показана при небольших размерах опухоли и ее неинтенсивном росте. Она представлена гормональными препаратами. Хирургическое вмешательство бывает органосохраняющим и радикальным. Вариант операции выбирается индивидуально для каждой женщины.
Источник