Проходимость маточных труб во время месячных
Содержание статьи
Как проверяют проходимость труб во время месячных
ГСГ маточных труб
Причин, почему у некоторых женщин долгое время не выходит забеременеть, находят много. Одна из них заключается в непроходимости маточных труб. Чтобы выявить такую патологию, назначают специальные исследования. Узнайте, как проверяют проходимость маточных труб. Разберитесь в этой диагностической процедуре, подготовке и последствиях.
Что такое гистеросальпингография
Под этим сложно произносимым понятием подразумевается специальная медицинская процедура или рентген. Она проводится с целью проверки состояния матки и маточных труб, а также оценки их проходимости. Показанием к проведению гистеросальпингографии являются случаи, когда женщины долго не могут зачать ребенка или у них уже было несколько выкидышей.
Проверка проходимости маточных труб
Выделяется 3 метода, которым проводится проверка проходимости маточных труб. Основной – это гистеросальпингография. Процедура представляет собой рентген маточных труб. Сначала в шейку матки вводят наконечник из резины, а через него – тонкую трубочку под названием канюля. Посредством последней внутрь поступает красящее вещество, чаще синька. Затем с помощью лучей рентгеновского аппарата делают снимок. На нем отображается структура полости матки и труб, отходящих от нее. К другим методам изучения этих органов относятся:
- Соногистеросальпингография (синонимы – эхогистеросальпингография, сонография, эхография, гидросонография). Менее болезненный по сравнению с ГСГ маточных труб метод. Представляет собой введение через катетер в шейку матки физраствора комнатной температуры, а затем изучение прохождения жидкости с помощью ультразвукового аппарата.
- Диагностическая лапароскопия. Самый травматичный метод исследования маточных труб. Часто совмещен с удалением спаек, поэтому не назначается только с целью проверки. Представляет собой прокол брюшной стенки для введения хирургического инструмента, который позволяет осмотреть внутренние органы.
Эхогистеросальпингография
Оценка состояния маточных труб и матки методом УЗИ проводится по монитору, а не по снимку, как при ГСГ. Преимуществом его является отсутствие лучевой нагрузки. Кроме того, эхографию тоже осуществляют без госпитализации пациентки. Рекомендуемое для процедуры время – это накануне овуляции. Плюс ценного периода – шейка матки расслаблена. В качестве подготовки к эхографии женщине нужно только не есть 2-3 часа до процедуры. При усиленном газообразовании гинеколог может прописать Эспумизан, который пьют 2 дня перед исследованием.
Для проведения эхографии женщина должна сдать следующие анализы: на гепатиты, ВИЧ, сифилис и микрофлору влагалища. Это необходимо для исключения присутствия в организме вирусов. В процессе процедуры о проходимости говорит тот факт, что контрастное вещество свободно проходит по маточным трубам и попадает внутрь брюшной полости. По отзывам женщин можно сделать вывод, что после проведения ЭХО-ГСГ есть небольшие боли, проходящие в течение дня.
Рентген на проходимость маточных труб
Рентгеном или ГСГ исследуют маточные трубы только у небеременных женщин, ведь для эмбриона облучение вредно. В таких случаях используют предыдущий метод, т.е. эхографию. Рентген является более информативным, оценивать состояния органов брюшной полости проще. Процедура имеет некоторые недостатки. Среди них отмечаются:
- облучение, хоть и в незначительной дозе;
- возможные аллергические реакции на контрастное вещество;
- механические повреждения эпителия с последующими кровянистыми выделениями.
Цена гистеросальпингографии
Что касается стоимости ГСГ маточных труб, то она зависит от выбранного метода. В государственной клинике любая подобная процедура будет бесплатной. В частных учреждениях цена на рентген варьируется от 1500 до 5000 р., а на ЭХО-ГСГ – от 5000 до 8000 р. Существует разброс в связи с разнообразием процедур. Верхняя планка предполагает и другие услуги:
- консультацию гинеколога;
- проведение обследования под наркозом;
- присутствие на мероприятии мужа.
Как проверяют проходимость труб
При любом методе исследования проходимости маточных труб начинается все с осмотра гинекологом и назначения им сдачи необходимых анализов. Кроме того, врач должен подобрать время, когда пациентке лучше пройти процедуру. Во избежание неточности результатов специалист должен быть уверен, что в день исследования матка женщины будет находиться в расслабленном состоянии, тогда и риск спазмов гораздо меньше. После сдачи обязательных анализов и правильной подготовки проводится сама процедура по установлению проходимости маточных труб.
Какие анализы нужны для ГСГ
Первыми в списке необходимых анализов идут общие исследования мочи, крови и ее биохимия. Обязательными являются проверки на сифилис, ВИЧ, гепатит. Сдать нужно и мазок из влагалища на исследование его микрофлоры. При назначении рентгена маточных труб обязательно сделать тест на беременность или сдать анализ крови на ХГЧ. Это исследование является отличием процесса подготовки к ГСГ и ЭХО-ГСГ, ведь последний может быть применен для беременных женщин.
Подготовка к ГСГ труб
Такая процедура требует от женщины особого поведения в несколько дней до даты исследования. Последняя приходится исключительно на 5-9 сутки менструального цикла. Сама подготовка к ГСГ маточных труб включает следующие правила:
- За 1-2 дня до ГСГ нужно отказаться от половых контактов.
- В течение недели перед обследованием не рекомендуются процедуры спринцевания и использование специальных средств личной гигиены, т.е. тампонов.
- Прекратить за неделю до обследования нужно и применение вагинальных свечей, спреев или таблеток при отсутствии согласования их с врачом.
- В день обследования лучше удалить лишние волосы на наружных половых органах.
- Перед ГСГ обязательно опорожнить мочевой пузырь и кишечник. Если стула не было, то нужно провести очистительную клизму.
Последствия
Даже безопасность процедуры ГСГ не гарантирует отсутствия негативных ее последствий. Первой в списке идет аллергическая реакция на контрастный состав. Это явление характерно для женщин, у которых раньше уже отмечались такие «ответы» при других обследования. Аллергия может возникнуть и у пациенток, страдающих бронхиальной астмой. Еще реже отмечаются кровотечения, инфекции или перфорация матки.
Рентгеновское излучение и вовсе не несет никакой опасности для женщины, ведь его доза в количестве 0,4-5,5 мГр гораздо ниже, чем та, которая могла бы привести к повреждению тканей. В большинстве случаев боль и небольшие кровяные выделения проходят сами через несколько дней. Главное – это ограничить себя от тампонов, спринцеваний, посещений ванны, сауны или бани. Если же кровь не проходит в течение пары дней, при этом еще сопровождается неприятным запахом, то обратитесь к лечащему врачу.
Беременность после проверки труб
Точного научного обоснования, почему развивается беременность после ГСГ, у врачей нет. Статистика же отмечает, что эта процедура действительно повышает процент способности женщины зачать ребенка. Особенно часто это происходит, когда анализ на проходимость маточных труб проводится с использованием масляных контрастных веществ. По этой причине некоторая задержка месячных после ГСГ может указывать не только на перенесенный женщиной стресс, но и на возможную беременность, в чем стоит обязательно убедиться.
Видео: Как проверяют проходимость маточных труб
Отзывы
Антонина, 26 лет Когда с мужем решили, что пора заводить ребенка, отказались от контрацептивов. Все оказалось не так просто – в течение полугода ничего не получалось. Процедура ГСГ помогла маточным трубам активизироваться. Уже через месяц я оказалась «в интересном положении».
Елена, 29 лет При проблемах с зачатием ГСГ помогает маточным трубам избавиться от тонких спаек. Так было и у меня. Боль ощущалась только при подаче контраста. Рекомендую взять пару прокладок. Помимо кровяных выделений будет выходить оставшийся контраст. О беременности узнала на 2 месяце, по срокам получается, что она наступила через 2 недели после процедуры.
Александра, 32 года Ощущения у всех индивидуальны. Я не чувствовала никакой боли, но видела одну девушку, которая просто загибалась на кушетке. Длится ГСГ всего 10 минут, а лежать вы будете на привычной кушетке. Я сама видела на экране, как все происходит. Даже не бойтесь, ведь вы можете выбрать вариант и с обезболиванием.
Источник
Проходимость маточных труб — как называется процедура
Многие семейные пары сталкиваются с проблемами в процессе зачатия ребенка. В такой ситуации им нужно пройти комплексное обследование, результаты которого покажут причину бесплодия.
Иногда выясняется, что отсутствие беременности связано с непроходимостью маточных труб. Для выявления данной патологии пациентки прибегают к аппаратному обследованию, которое позволит специалистам определить место закупорки.
Заключение
- Непроходимость маточных труб – патологическое состояние, препятствующее наступлению беременности.
- Существует органическая и функциональная непроходимость, нуждающаяся в медикаментозном или хирургическом лечении.
- Для оценки состояния применяют различные диагностические методики, при которых задействуется специальное оборудование.
- Проверка проходимости маточных труб необходима тем женщинам, которые планируют беременность, но у них более года не случается зачатие.
Причины непроходимости
Спровоцировать развитие аномалии могут не только внешние, но и внутренние факторы:
- воспаления;
- внематочная беременность;
- проведённые гинекологические манипуляции или хирургические вмешательства;
- перенесённые заболевания в органах мочеполовой системы;
- инфекции, передающиеся во время сексуальных контактов;
- опухолевые процессы, полипы;
- спайки и т. д.
В каких случаях нужна проверка
Проверить проходимость маточных труб следует при безуспешном планировании беременности. Если зачатие не наступает в течение года, врачи могут назначить женщине аппаратное обследование.
Виды непроходимости
Учёными проводится следующая классификация непроходимости в маточных трубах:
- Органическая – сужение и ли перекрытие просвета на фоне опухолей, спаек, деформации матки.
- Функциональная – возникает в процессе повреждения оболочки фаллопиевых труб.
Степени непроходимости
При закрытии просвета может произойти частичная или полная непроходимость. В первом случае орган сужается в определённом месте, в результате чего повышаются риски внематочной беременности.
Локализация спаечного процесса
Спайки образовываются на фоне воспалительных поражений в органах мочеполовой системы или кишечника.
Но также патологическое состояние может возникнуть после удаления аппендицита, вследствие любого хирургического вмешательства в области брюшины. Спайки способны образовываться как внутри, так и снаружи маточных труб, препятствуя тем самым зачатию.
Как определить проходимость
Для проверки проходимости маточных труб применяют различные методики. Способ аппаратной диагностики выбирает лечащий врач, учитывая все сопутствующие факторы.
Гистеросальпингография ГСГ
Перед процедурой пациентка проходит лабораторное исследование на предмет различных инфекций и заболеваний. Во время проверки полость заполняется контрастом, после чего делаются рентгеновские снимки.
Гидросонография эхогистеросальпингография
При гинекологическом осмотре врач вводит через шейку матки специальный катетер, через который подаётся особый раствор. За распространением контрастной жидкости гинеколог следит посредством аппарата УЗИ.
Лапароскопия
Эта хирургическая методика отличается малой инвазивностью. Во время манипуляций врач может обследовать внутренние органы, осуществить забор биологического материала и провести лечение.
Фертилоскопия
Диагностическую процедуру можно проводить под местной и общей анестезией. Обследование пациентки занимает не более 20-ти мин.
На задней стенке влагалища делается микроразрез, в который вводится оптический прибор. Параллельно задний свод заполняется физраствором, чтобы опустились и расправились маточные трубы.
Пертурбация
Суть процедуры заключается в продувании маточных труб. Их полость заполняется углекислым газом, который подается под давлением, после чего врач фиксирует показания при помощи специального прибора.
Эта диагностическая методика позволяет безболезненно оценить проходимость маточных труб и выявить любые патологии на самой ранней стадии развития. Единственным недостатком методики является слишком высокая стоимость, из-за чего МРТ могут себе позволить только состоятельные пациенты.
Обычное ультразвуковое исследование не даёт возможности врачам оценить состояние маточных труб. Его проводят для изучения органов репродуктивной системы и выявления разных патологий, в частности опухолевых процессов.
Какой метод лучше
Каждый диагностический способ имеет свои достоинства и несовершенства. Достаточно сложно сделать выбор в пользу одной какой-либо процедуры. Женщинам в этом вопросе следует довериться своим лечащим врачам, которые подберут самый информативный, безопасный и безболезненный способ диагностики.
Можно ли оценить трубы в домашних условиях
Проверить проходимость можно только в больничных учреждениях, в которых есть специальное оборудование. Женщины могут заподозрить у себя патологию при наличии характерных признаков:
- нарушенный менструальный цикл;
- болевой синдром в нижней части брюшины;
- ощущение распирания в правой или левой стороне, в месте расположения придатков.
Внимание! При выявлении тревожной симптоматики нужно обратиться к гинекологу и пройти комплексное обследование.
Способы лечения непроходимости
При определении лечебной методики для больных с непроходимостью маточных труб узкопрофильные специалисты учитывают такие факторы:
- присутствие острых воспалительных процессов;
- возрастная группа;
- возникновение осложнений;
- выраженность клинической картины;
- наличие хронических недугов;
- венерические болезни.
Медикаментозный способ лечения
Чтобы восстановить проходимость в маточных трубах может применяться консервативная лечебная методика. В данном случае аномальный процесс должен иметь воспалительную этиологию.
Для нормализации состояния маточных труб врачи разрабатывают для пациенток индивидуальные схемы терапии, включающие:
- Антибактериальные средства. «Метронидазол», «Гентамицин», «Тетрациклин».
- Противовоспалительные препараты. «Аспирин», «Индометацин», «Диклофенак».
- Гормоносодержащие лекарства.
- Седативные средства.
- Витаминно-минеральные комплексы.
- Иммуностимуляторы.
- Физиотерапевтические процедуры.
Методы хирургического вмешательства
Если у пациентки произошло закрытие просвета механическим способом, то ей будет назначена операция:
- Лапароскопия.
- Реконструктивная методика.
- Лапаротомия.
Внимание! Ни один из применяемых сегодня хирургических способов не даёт стопроцентной гарантии того, что у маточной трубы восстановится функциональность.
Такая патология склонна к рецидивированию, поэтому после оперативного вмешательства и реабилитации женщине нужно поспешить с зачатием.
Отзывы
Мне в прошлом году проводили гистеросальпингографию. Процедура очень болезненная, хоть перед началом делали обезболивающие уколы. С трудом вытерпела, особенно больно было, когда контрастное вещество заполняло закупоренную трубу, прямо ощущалось, как она раздувается. Закончилось всё тем, что назначили хирургическое вмешательство, по восстановлению проходимости и устранению гидросальпинкса. Операция результата не принесла никакого, пришлось ещё раз ложиться под нож и удалять трубу.
Источник
Источник
«Непроходимость маточных труб» (ж-л «9 месяцев», №6, автор акушер-гинеколог, к.м.н.Пискунова Ю.А.)
Непроходимость маточных труб является одной из частых причин бесплодия. Каким образом выявляется эта патология и какое лечение предстоит пройти женщине на пути к материнству?
Экскурс в физиологию
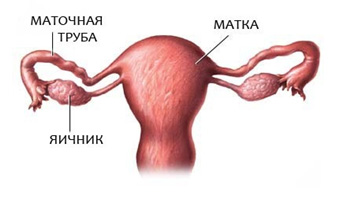
Маточным трубам отведена важная роль в наступлении беременности: они проводят сперматозоиды в брюшную полость к месту оплодотворения. При овуляции яйцеклетка выходит из яичника и попадает в брюшную полость, где захватывается бахромками маточной трубы и попадает в ампулярную ее часть. Там яйцеклетка встречается со сперматозоидом. Формируется зигота (оплодотворенная яйцеклетка), которая с помощью мышечных сокращений трубы и ресничек продвигается в полость матки. Нарушение или замедление проходимости может вести к различным проблемам — от бесплодия до наступления внематочной беременности.
Как устроена маточная труба
Маточная труба — парный орган, который располагается почти горизонтально по обеим сторонам верхней части матки. Трубы представляют собой цилиндрической формы канальцы, один конец которых открывается в брюшную полость, другой — в полость матки. Длина трубы у взрослой женщины достигает 10—12 см, а ширина — 0,5 см. Правая и левая трубы могут быть неодинаковой длины.
Наружный конец, или воронка маточной трубы, имеет брюшное отверстие, окруженное большим количеством бахромок; диаметр этого отверстия до 2 мм. Это отверстие соединяет полость брюшины через маточную трубу, матку и влагалище с внешней средой. Далее по направлению к полости матки маточная труба имеет расширенную часть – ампулу. Ампула является наиболее длинной частью маточной трубы, имеет изогнутую форму; просвет ее шире, чем у других частей, толщина до 8 мм. Более прямая и узкая часть маточной трубы, ее перешеек, подходит к углу матки — это самый тонкий участок трубы, просвет его очень узок, толщина около 3 мм; он открывается в полость матки отверстием, имеющим диаметр до 1 мм. Внутренняя оболочка маточных труб покрыта ресничками, которые создают колебательные движения в сторону маточного конца трубы; в просвете трубы содержится секрет.
Нарушение проходимости может быть вызвано изменениями внутри самой трубы, например слипанием стенок в результате воспалительного процесса или околотубарными (перитубарными) изменениями, такими, как спаечный процесс (формирование соединительно-тканных сращений, перетяжек, тяжей между соседними органами, которые меняют их правильное анатомическое расположение, нарушают нормальную физиологическую подвижность органов).
Если проходимость маточных труб нарушена, то оплодотворение становится невозможным. Если же повреждена мышечная оболочка трубы (в связи с воспалительным процессом) и нарушена динамика движения, то продвижение зиготы в сторону полости матки затруднено.
Если оплодотворенная яйцеклетка находится в трубе более 4 суток, то ее прикрепление может произойти там же. В результате этого развивается трубная (внематочная) беременность.
Нарушение проходимости и функциональную неполноценность маточных труб выявляют в среднем у 30—50% женщин, страдающих бесплодием. К факторам, приводящим к поражению маточных труб, относятся:
- воспалительные заболевания органов малого таза – сальпиноофориты – воспаление яичников и маточных труб;
- эндометриты – воспаление слизистой оболочки матки (особенно вызванные хламидийной инфекцией);
- аппендицит;
- эндометриоз (разрастание очагов эндометрия – слизистой оболочки матки в стенку матки и за пределы матки);
- спаечный процесс в малом тазу;
- перенесенные операции на маточных трубах и использование внутриматочных контрацептивов.
У 50% женщин с нарушением проходимости труб не удается распознать причину поражения.
Диагностика
При обследовании женщин со сложностями в наступлении беременности оценке проходимости маточных труб уделяется пристальное внимание. К методам, позволяющим оценить состояние маточных труб, относятся гистеросальпингография, соногистерография и лапароскопия. Обследование на проходимость маточных труб проводят всем женщинам, страдающим бесплодием.
Условия обследований. Все методы оценки состояния маточных труб основаны на прохождении специальных растворов в полость матки, маточные трубы, а потом — в брюшную полость. Вместе с ними могут проникать и микроорганизмы, находящиеся во влагалище, шейке матки. Если исследование проходимости маточных труб проводится на фоне не пролеченного хронического воспалительного процесса, оно может привести к обострению воспаления после процедуры и резко ухудшить состояние труб. Поэтому обязательным общим условием обследования перед процедурами является оценка характера выделений влагалища и канала шейки матки с помощью мазков и обследований на инфекции, передаваемые половым путем (методом ПЦР), и анализ крови на ВИЧ, сифилис, гепатиты В и С. В случае если результаты анализов неблагополучны, надо обязательно провести лечение до исследования и добиться их стойкой нормализации, разумеется, под наблюдением врача.
Остановимся на каждом из методов диагностики.
Рентгенологическая гистеросальпингография. Гистеросальпингография (ГСГ) до недавнего времени являлась одним из наиболее часто используемых методов исследования состояния маточных труб. Кроме этого, ГСГ также позволяет оценить состояние полости матки.
При этом методе в полость матки вводят водорастворимые препараты, которые видны при рентгеновском исследовании. Исследование проводится в рентгенологическом кабинете поликлиники или стационара.
При ГСГ после введения влагалищного зеркала в шейку матки вводят специальный наконечник. Через него вводят рентгенконтрастную жидкость в полость матки, откуда она попадает в маточные трубы и брюшную полость. Для рентгеновской ГСГ используются йодсодержащие контрастные вещества ВЕРОГРАФИН, УРОГРАФИН, УРОТРАСТ. По мере поступления жидкости последовательно производят несколько снимков.
ГСГ производят сразу после менструации. Это вызвано двумя причинами: во-первых, в эти сроки исключается радиационное воздействие на оплодотворенную яйцеклетку (так как овуляция еще не произошла), и во-вторых, не нарушается процесс прикрепления оплодотворенной яйцеклетки к стенке матки, так как имплантация происходит во второй фазе менструального цикла. ГСГ может проводиться и во второй фазе цикла, в этом случае помимо проходимости маточных труб более благоприятны условия для оценки таких патологий, как полипы, гиперплазия эндометрия (чрезмерное разрастание слизистой матки), эндометриоз – разрастание слизистой матки в мышечный слой. В любом случае женщине, планирующей рентгеновскую гистеросальпингографию, рекомендуют предохраняться от беременности на протяжении всего цикла, так как исследование, проводимое во второй фазе менструального цикла, станет причиной прерывания вероятной беременности.
ГСГ является достаточно информативным методом исследования. С его помощью можно выявить пороки развития внутренних половых органов, внутриматочные сращения (они называются синехии), заподозрить туберкулез половых органов (тела матки, маточных труб, яичников). Попадание контрастного вещества в брюшную полость с одной или с обеих сторон свидетельствует о проходимости маточных труб, при этом замедленное прохождение контрастного вещества по одной из маточных труб может указывать на наличие ее функциональной неполноценности. В случае поражения маточных труб ГСГ позволяет выявить место и вид поражения. На основании данных, полученных при ГСГ, можно прогнозировать объем и способ лечения, направленного на восстановление функции маточных труб.
Несколько особенностей проведения ГСГ:
- В зависимости от эмоционального состояния женщины в ряде случаев может наблюдаться спазм канала шейки матки и маточных труб, что затрудняет проведение процедуры. Для того чтобы решить эту проблему, врач за несколько дней до процедуры может назначить спазмолитики и обезболивающие препараты (например, БАРАЛГИН). При введении наконечника женщина может испытывать умеренные болезненные ощущения внизу живота. При введении контрастного вещества возникает чувство тяжести внизу живота.
- Во время исследования могут быть боли в животе, головокружение.
- Женщинам с аллергией на йод врач посоветует выбрать другой метод оценки проходимости маточных труб.
Эхогистеросальпингоскопия. В последние годы в клиническую практику активно внедряется новый метод исследования состояния маточных труб — метод ультразвуковой гистеросальпингоскопии, или соногистерографии (СГГ).
При обычном УЗИ маточные трубы обычно не визуализируются, поэтому просвет труб заполняют веществом, видимым при УЗИ, в качестве которого применяют обычный физиологический раствор (0,9%-ный раствор натрия хлорида), раствор глюкозы или фурацилина. Это исследование дает возможность визуализации трубного просвета в реальном времени.
Эта процедура может производиться в любой день менструального цикла, однако предпочтительнее проводить ее в дни накануне овуляции, когда имеется наибольшее физиологическое расширение канала шейки матки, когда наблюдается наименьшая вероятность спазма, а также вероятность того, что исследование проводится уже беременной женщине, так как беременность в этот период еще не могла наступить. В некоторых случаях проведенная в период перед овуляцией соногистерография способствует расправлению маточных труб, нормализации их проходимости, и беременность наступает в этом или ближайших менструальных циклах.
Перед началом проведения соногистерографии производится влагалищное исследование для оценки взаимного расположения шейки матки и тела матки, затем —обычное УЗИ с трансвагинальным (влагалищным) датчиком. После этого с помощью влагалищного зеркала через канал шейки матки в полость матки вводят специальный катетер. С помощью специального шприца в катетер под контролем УЗИ медленно вводят физиологический раствор и прослеживают продвижение раствора в полость матки, маточные трубы и брюшную полость. В дальнейшем процедура осуществляется так же, как обычное УЗ-исследование, и занимает 10—15 минут.
Для проведения соногистерографии подходит любая стерильная жидкость, которая не оказывала бы никакого патологического воздействия при попадании в брюшную полость, поскольку часть жидкости во время исследования через проходимые маточные трубы выходит за пределы матки. Результатом проведенного исследования может быть определение нормальной проходимости труб, при односторонней непроходимости маточной трубы ток жидкости будет виден с одной стороны. С помощью СГГ можно также выявить различную патологию полости матки: полипы, миоматозные узелки, пороки развития матки.
При выполнении исследования могут быть боли или неприятные ощущения внизу живота. Связаны они могут быть со спазмом маточных труб, а также с тем, что при проходимости маточных труб в брюшную полость поступает небольшое количество жидкости. Проведение СГГ может сопровождаться головокружением.
В сравнении с гистеросальпингографией, ожидаемые неприятные ощущения от процедуры меньше, так как используемый объем жидкости и размер катетеров меньше. В связи с тем, что у некоторых женщин после этого исследования боли могут сохраняться, желательно, чтобы после процедуры кто-нибудь из близких сопровождал женщину до дома; при этом лучше не пользоваться общественным транспортом.
Лапароскопия. При лапароскопии в брюшную полость через 2—3 маленьких отверстия (1—2 см) вводится специальная оптическая система, позволяющая осмотреть внутрибрюшное пространство.
Различают диагностическую и лечебную (оперативную) лапароскопию. Во время диагностической лапароскопии проводят осмотр внутренних органов брюшной полости, оценивают их анатомию, взаимное расположение, проводят хромогидротубацию — собственно проверку проходимости маточных труб (через канал шейки матки вводят окрашенный физиологический раствор натрия хлорида и оценивают его прохождение по маточным трубам в брюшную полость по появлению в брюшной полости окрашенной жидкости). Во время оперативного этапа проводят манипуляции, направленные на устранение обнаруженных патологических изменений, например коагуляцию эндометриоидных очагов на брюшине, яичниках; разделение спаек, в том числе перитубарных (расположенных вокруг маточных труб); пластику маточных труб, пластику воронки маточной трубы (фимбриопластику). После проведенных манипуляций повторно оценивают проходимость маточных труб.
Особенностью этого метода является возможность непосредственной оценки анатомии малого таза. Помимо оценки состояния маточных труб можно получить информацию о наличии спаечного процесса, эндометриоза, анатомических нарушений и т.д.
Проведение лапароскопии особенно показано в тех случаях, когда при проведении других методов выявляются нарушения со стороны маточных труб. Бывают ситуации, когда по данным СГГ и ГСГ проходимость труб нарушена, а при лапароскопии нарушений нет. Этот феномен обусловлен развитием спазма маточной трубы, который исчезает во время лапароскопии, которая проводится под общим наркозом.
Ход процедуры. Лапароскопия требует госпитализации в стационар. Операция проводится в операционной под общим наркозом. Объем оперативного вмешательства зависит от выявленных изменений, этим же определяется длительность операции. Так, диагностическая лапароскопия может занимать около 30 минут, а лечебная — до 2 часов.
Операция подразумевает раннюю активизацию женщины: уже через 2 часа рекомендуется вставать и начинать движения, к вечеру — свободно ходить. В план реабилитационных мероприятий включают физиотерапию, специальную терапию, направлению на уменьшение спайкообразования (внутримышечное введение специальных препаратов, гимнастику).
Среди женщин с непроходимостью труб наиболее частой находкой при лапароскопии являются последствия перенесенных воспалительных заболеваний. Это может быть спаечный процесс, скопление жидкости в маточной трубе, обнаружение наружной формы генитального эндометриоза, когда в малом тазу на яичниках, маточных трубах, брюшине имеются разрастания очагов эндометрия (внутренней слизистой оболочки матки). Во время лапароскопии возможно не только обнаружение патологического процесса, но и проведение лечебных манипуляций — разделение спаек, удаление эндометриоидных очагов, восстановление нормальной анатомической формы и проходимости маточных труб.
До настоящего времени остается спорным вопрос, касающийся необходимости проведения лапароскопии женщинам, у которых при ГСГ или СГГ не удалось выявить патологии со стороны маточных труб. Единственно верным решением этой задачи является индивидуальный подход к каждой конкретной ситуации.
Перед лапароскопией обязательно проводят ряд диагностических мероприятий — гормональное обследование, комплексное УЗИ, ГСГ или СГГ, исследования микрофлоры влагалища и цервикальной слизи, комплекс обследований для оперативного вмешательства (клинические анализы крови и мочи, определение группы крови и резус фактора, обследование на ВИЧ, сифилис, гепатиты, биохимическое исследование крови). При наличии у женщины спаечного процесса в малом тазу требуется проведение курса противовоспалительной терапии даже при отсутствии клинических данных о наличии воспаления.
Противопоказания. Лапароскопия противопоказана в следующих случаях:
- при имеющихся или перенесенных менее чем 6 недель назад острых и хронических инфекционных и простудных заболеваниях;
- при воспалении придатков матки, маточных труб и яичников (противопоказание для проведения оперативного этапа лапароскопии);
- при отклонении в показателях клинических, биохимических исследованиях крови, свертывающей системе, ЭКГ);
- при повышении уровня лейкоцитов в мазке влагалищного содержимого в сочетании с нарушением микрофлоры.
Лечение
В целом, лечение трубного фактора бесплодия сводится к восстановлению проходимости маточных труб. В случаях, когда это невозможно, решается вопрос о проведении экстракорпорального оплодотворения.
Эффективность лечения этой формы бесплодия зависит от степени выраженности патологических изменений в малом тазу. Так, при небольшой выраженности спаечного процесса реконструктивные операции, выполненные лапароскопически, эффективны в половине случаев, а при наличии выраженных изменений (распространенного спаечного процесса, выраженных последствий воспалительных заболеваний) успех может быть достигнут лишь у небольшого процента женщин.
Если указанное оперативное вмешательство проводится, контрольная СГГ или ГСГ после операции позволяет провести сравнительную оценку анатомического состояния органов малого таза до и после хирургического вмешательства и определить дальнейшую тактику ведения пациентки.
После проведенного лечения наступает период планирования и ожидания наступления беременности, обычно он длится 6 месяцев. Если в эти сроки беременность не наступает, то решается вопрос о проведении экстракорпорального оплодотворения (ЭКО).
Источник