Плодное яйцо в маточных трубах причины
Содержание статьи
Трубная беременность
Трубная беременность — это патология гестации, характеризующаяся имплантацией плодного яйца в фаллопиевой трубе. Проявления зависят от срока и варианта прерывания беременности. Заболевание может протекать бессимптомно или сопровождаться болевым синдромом, кровянистыми выделениями из влагалища, внутренним кровотечением различной степени выраженности. Диагноз устанавливается на основании анамнестических данных, результатов гинекологического осмотра, ультразвукового исследования, оценки уровня хорионического гонадотропина крови. Лечение чаще хирургическое, при разрыве маточной трубы одновременно проводится интенсивная терапия.
Общие сведения
Трубная беременность — наиболее распространённая форма внематочной беременности. Эктопическое расположение плодного яйца является одной из основных проблем практической гинекологии, частота встречаемости патологии составляет 1,5-6 случаев на 100 гестаций, на долю трубной нидации приходится 95-98,5%. Пик заболеваемости регистрируется у женщин 28-30 лет. Прогрессирование беременности продолжается до четвёртой-двенадцатой (реже — двадцатой) недели, исходом у двух третей больных является трубный аборт, у остальных происходит разрыв маточной трубы. Трубная нидация эмбриона является угрожающим жизни состоянием, её доля в структуре материнской смертности составляет около 7-8%.
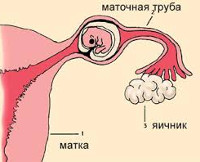
Трубная беременность
Причины
Трубная беременность имеет мультифакторную природу. К основным причинам её возникновения относятся нарушения транспортировки оплодотворённой яйцеклетки и имплантации эмбриона, обусловленные анатомическими или функциональными патологиями женской репродуктивной системы, изменением ферментной активности трофобласта. Среди наиболее значимых факторов риска выделяют:
- Патологии половых органов. 40-80% случаев эктопической беременности являются следствием острого или хронического сальпингита, влекущего нарушение проходимости фаллопиевых труб. Имплантация эмбриона к стенке трубы нередко обусловлена миоматозным поражением матки, трубным эндометриозом, овариальными образованиями, инфантилизмом полового аппарата, врождёнными пороками развития матки.
- Хирургические операции. Немаловажная причина нарушения транзита яйцеклетки — операции непосредственно на трубах (их перевязка, фимбриопластика). После оперативных вмешательств на органах малого таза, брюшной полости (например, аппендэктомии) может развиться спаечный процесс и, как следствие, сдавление труб, ослабление их перистальтики.
- Нейроэндокринные расстройства. Результатом нарушений гормонального статуса является изменение функциональной активности фаллопиевых труб, качества и количества синтезируемых трофобластом ферментов. Трубная эктопия бластоциста часто наблюдается на фоне дисбаланса женских половых гормонов и гиперандрогении, обусловленных заболеваниями яичников, надпочечников и гипоталамо-гипофизарной системы.
- Особенности контрацепции. Гестагенные оральные контрацептивы способствуют нарушению гравидарной трансформации эндометрия, ослабляют сократительную активность маточных труб. Длительное применение внутриматочного контрацептива приводит к изменению слизистой выстилки труб, что также повышает риск эктопической беременности.
К другим причинам тубарной беременности можно отнести возрастную инволюцию маточных труб (у женщин старше 40 лет), артифициальные аборты, психоэмоциональный стресс, иногда провоцирующий нарушения трубной перистальтики. Кроме того, трубная нидация является одним из основных осложнений ЭКО и других методов лечения бесплодия, предусматривающих применение гормональных индукторов овуляции.
Патогенез
В норме зрелая яйцеклетка после выхода из фолликула яичника захватывается фимбриальными ворсинами, находящимися в самом дистальном отделе фаллопиевой трубы, где происходит оплодотворение. Затем под воздействием перистальтики стенок и мерцания ресничек эпителия трубы по истечении трёх-четырёх дней бластоциста передвигается к полости матки, после чего происходит прикрепление яйца к готовому его принять эндометрию. Под воздействием неблагоприятных факторов передвижение зиготы может прекратиться на любом этапе, и имплантация происходит на соответствующем отрезке трубы.
При трубной нидации плодовместилище образовано с внутренней стороны эндосальпинксом, снаружи — мышечной и серозной оболочками трубы. В отличие от матки, этот орган не приспособлен к вынашиванию плода ввиду слабой растяжимости, малой толщины мышечной ткани, отсутствия адекватной дифференцировки эпителия, достаточного кровоснабжения. Таким образом, вследствие повышения давления, вызванного ростом эмбриона, и разрушительного воздействия трофобласта гестационный процесс неминуемо заканчивается самопроизвольным прерыванием.
Сроки прерывания зависят от величины просвета трубы, толщины мышечного слоя области прикрепления оплодотворённой яйцеклетки. Так, беременность в маточном отделе труб прогрессирует дольше ввиду наличия здесь достаточно толстой мышечной оболочки, хорошего сосудистого снабжения соединительной ткани. Имеется описание единичных случаев доношенной беременности, развившейся в этом отделе.
Прерывание может произойти с нарушением внутренней или наружной капсулы. При повреждении внутренней капсулы (такой исход характерен для прикрепления бластоцисты в отдалённых от матки отделах) плодное яйцо изгоняется в брюшную полость с излитием небольшого количества крови под воздействием сокращений миосальпинкса. Если эмбрион остался жизнеспособным, может развиться вторичная брюшная беременность. Повреждение наружной капсулы плодовместилища (обычно при беременности в проксимальных отделах) сопровождается перфорацией трубы с массивным кровотечением.
Классификация
По клиническому течению выделяют прогрессирующий, неразвивающийся и прервавшийся вариант трубной беременности. Прерывание процесса гестации может протекать по типу разрыва трубы (с нарушением целостности всех её слоёв) и трубного аборта (с разрушением внутренней капсулы плодовместилища) с изгнанием отторгнутого плодного яйца, его перемещением в полость живота, редко — в матку. По месту имплантации эмбриона в трубе различают следующие формы:
- Ампулярную. Плодовместилище располагается в ампулярном отделе маточной трубы, такая локализация составляет до 80% случаев трубной беременности. Нарушение этой формы чаще всего происходит по типу трубного аборта на шестой-двенадцатой неделе с изгнанием эмбриона в брюшное пространство.
- Истмическую. Вторая по распространённости (до 15-25%) форма, характеризующаяся нидацией в перешейке трубы, соединяющем ампулярный и маточный отделы органа. Исходом обычно является разрыв фаллопиевой трубы спустя четыре-шесть недель после оплодотворения.
- Фимбриальную. Эта разновидность локализации составляет 5% случаев трубной имплантации бластоцисты. Эмбрион прикрепляется к фимбриальным ворсинам её дистального отдела (воронки). Изгнание яйца на 6-12 неделе в абдоминальную полость происходит без разрыва наружной оболочки плодовместилища.
- Интерстициальную (интрамуральную). Наиболее редкая (1-2%) и опасная форма. Длится до 10-16 недель (иногда до пяти месяцев и более), завершается разрывом трубы или, намного реже, изгнанием эмбриона (плода) в маточную полость. Нарушение межуточной беременности сопровождается наиболее выраженным кровотечением.
Встречаются также переходные формы патологии — трубно-яичниковая, трубно-брюшная, маточно-трубная беременности. К казуистическим случаям можно отнести двустороннюю трубную, а также гетеротопическую беременность при многоплодии, когда одна эмбриональная камера прикрепляется внутри фаллопиевой трубы, а другая имеет типичную маточную локализацию. Такое осложнение чаще является следствием применения вспомогательных репродуктивных технологий.
Симптомы трубной беременности
К субъективным признакам прогрессирования эктопической беременности относятся симптомы нормальной гестации (задержка менструации, нагрубание молочных желёз, изменение аппетита). Тревожное проявление — кровомазание после задержки месячных, регистрирующееся у 75-80% пациенток с аномальным расположением эмбриона. При начинающемся трубном аборте могут наблюдаться схваткообразные боли, продолжающиеся нескольких дней или недель, однако у большинства больных это патологическое состояние протекает бессимптомно.
Яркой симптоматикой, присущей картине острого живота и внутреннего кровоизлияния, сопровождается разрыв трубы. Наблюдается резкая, иногда нестерпимая абдоминальная боль, вздутие живота, отхождение жидкого стула, холодный пот, общая слабость, обмороки и беспокойство, сменяющееся сонливостью и спутанностью сознания. Выраженному болевому приступу могут предшествовать схваткообразные боли с нарастающей интенсивностью внизу живота.
Осложнения
Самым опасным осложнением трубной беременности является массивная кровопотеря, влекущая геморрагический шок, полиорганную недостаточность. Более распространённое (у 90% больных) негативное последствие — обусловленный травматическим повреждением и внутрибрюшным кровотечением спаечный процесс в малом тазу, нередко приводящий к бесплодию. Ещё один результат потери больших объемов крови — развитие некроза гипофиза и связанной с ним гипофизарно-гипоталамической недостаточности (синдрома Шихана).
Диагностика
Диагностика трубной беременности проводится гинекологом. Патологию можно заподозрить во время клинического осмотра по анамнестическим данным, объективным признакам (болезненному опухолевидному образованию в области придатков, цианозу вагинальных и цервикальных слизистых, несоответствию размера матки сроку гестации). К другим обязательным диагностическим методам относятся:
- Ультразвуковое исследование. Ультрасонография является основным методом выявления эктопической беременности (в том числе прогрессирующей). Особую ценность представляет трансвагинальное УЗИ, позволяющее визуализировать плодное яйцо уже на первых неделях гестации. Среди диагностических критериев заболевания — признаки гравидарной гиперплазии эндометрия при отсутствии эмбриона в матке, объёмное образование в области трубы, скопление жидкости позади матки.
- Гормональное исследование. Единственный специфичный биохимический маркёр внематочной беременности — бета-субъединица хорионического гормона человека (b-ХГЧ) в сыворотке крови. Если у пациенток с маточной беременностью регистрируется средний прирост b-ХГЧ на 63-66% за двое суток, то при развитии гестации вне матки у 83% женщин этот показатель составляет менее 50-53%.
Для уточнения диагноза дополнительно может назначаться МРТ малого таза, лапароскопия, биопсия эндометрия. Дифференциальная диагностика проводится с внетубарной эктопической беременностью, угрожающим, начинающимся и неполным выкидышем при маточной беременности, аднекситом, пузырным заносом, опухолевыми образованиями матки и придатков, острой хирургической патологией (аппендицитом, перитонитом, холециститом, почечной коликой).
У больных с признаками внутрибрюшного кровотечения диагностические мероприятия включают оценку тяжести кровопотери и коагулопатии (измерение артериального давления, пульса, частоты дыхания, клинический анализ крови, коагулограмма, диурез). При геморрагическом шоке диагностика осуществляется в условиях операционной с привлечением реаниматолога, параллельно с интенсивной терапией.
Лечение трубной беременности
Лечение (как хирургическое, так и консервативное) проводится в медицинском учреждении с обязательным наличием отделения реанимации и интенсивной терапии. Показаниями к оперативному вмешательству являются нарушенная (прерванная, прерывающаяся) или прогрессирующая гестация с высоким (от 5000 единиц) уровнем b-ХГЧ. При сниженных (до 1000 МЕ/л) показателях b-ХГЧ применяется выжидательная тактика ввиду высокой вероятности спонтанного регрессирования беременности.
- Хирургическая операция. В ходе операции выполняется гемостаз, удаляется плодное яйцо. Показания к тубэктомии — значительное повреждение трубы, сильное кровотечение, сохранность второй трубы, незаинтересованность в сохранении фертильности. В иных случаях можно ограничиться консервативным вмешательством (сальпинготомией, сегментарной резекцией с последующей пластикой, фимбриальной эвакуацией). При интрамуральной локализации выполняется гистерорезектоскопия, иссечение угла матки или гистерэктомия.
- Консервативное лечение. Направлено на подавление роста эмбриона (как основной метод) или оставшихся после органосохраняющей операции тканей трофобласта, проводится метотрексатом. В качестве самостоятельного метода показано при прогрессирующей эктопической беременности пациенткам с уровнем b-ХГЧ менее 1500-5000 МЕ/л и размером плодного яйца до 35 мм с целью сохранения репродуктивной функции.
- Интенсивная терапия. Начинается на догоспитальном этапе, затем осуществляется одномоментно с хирургическим вмешательством при массивной кровопотере, шоковом состоянии. Направлена на коррекцию гемодинамических и гемостатических нарушений, включает парентеральное введение растворов (плазмозаменителей, кристаллоидов), переливание донорской крови и её компонентов, интраоперационную реинфузию, применение вазопрессоров и антифибринолитиков.
Женщинам, желающим в дальнейшем реализовать репродуктивную функцию, после выполнения консервативных операций назначают реабилитационное лечение, предусматривающее создание искусственного гидроперитонеума, курсы антибиотиков и гидротубаций, физиотерапию. Длительность проведения реабилитационных мероприятий достигает полугода, в течение этого времени необходима надёжная контрацепция.
Прогноз и профилактика
Летальность при трубной беременности составляет около 3,5 случаев на 10 000 эктопических нидаций. Прогноз репродуктивного здоровья после перенесённой трубной беременности ближе к неблагоприятному — частота повторных случаев достигает 7-17%, до 50-70% женщин после хирургического лечения страдают вторичным бесплодием. Лучших результатов удаётся добиться при ранней диагностике и лечении на этапе развивающейся беременности.
Первичная профилактика заключается в рациональной контрацепции, тщательном обследовании и лечении до наступления беременности женщин с воспалительными гинекологическими заболеваниями, эндокринными расстройствами. Мероприятия вторичной профилактики — наблюдение гинекологом беременных из групп риска с первых недель гестации и пациенток, недавно перенесших эктопическую беременность, послеоперационная реабилитация генеративной функции.
Источник
Внематочная беременность
Обзор
Внематочная беременность (эктопическая беременность) — прикрепление (имплантация) оплодотворенной яйцеклетки (зиготы) вне полости матки, обычно в одной из маточных труб.
При нормальной беременности сперматозоид оплодотворяет яйцеклетку в одной из маточных труб, соединяющих матку с яичниками. Затем оплодотворенная яйцеклетка попадает в матку, прикрепляется к ее слизистой оболочке (эндометрию), начинает расти и развиваться.
При внематочной беременности зигота имплантируется вне полости матки, чаще всего в одной из маточных труб (т. н. трубная беременность). Обычно это связано с повреждением трубы или нарушением ее функции. Реже (около 2% случаев) яйцеклетка прикрепляется к яичнику, остается в брюшной полости или спускается в шейку матки.
Пока эктопическая беременность прогрессирует (развивается), она не вызывает каких-либо заметных жалоб и обнаруживается лишь в ходе простого теста на беременность. Однако большинство женщин обращаются за медицинской помощью, когда беременность нарушается и появляются выраженные симптомы. Обычно это происходит на сроке 5-14 недель.
Рождение ребенка в результате внематочной беременности невозможно, и потеря плода может стать тяжелым ударом для женщины. Но если внематочную беременность не прервать, дальнейшее развитие яйцеклетки может привести к разрыву маточной трубы, что сопровождается обильным внутренним кровотечением, опасным для жизни.
Чаще всего эктопическая беременность встречается у женщин старше 35 лет. В нашей стране эта патология занимает 5-6 место среди причин материнской смертности и встречается приблизительно в 2% случаев всех беременностей.
Симптомы внематочной беременности
Единственным признаком внематочной беременности на ранних сроках может быть задержка месячных. На этом этапе выявить патологию можно лишь в ходе УЗИ. Обычно симптомы проявляются на 5-14-й неделе беременности, когда плод достигает определенного размера и происходит разрыв маточной трубы или трубный аборт — отторжение плода.
Признаки разрыва маточной трубы:
- сильная резкая боль;
- головокружение и предобморочное состояние;
- тошнота и рвота;
- понос;
- боль в плече.
Боль, как правило, возникает с одной стороны живота, и может быть чрезвычайно интенсивной. Иногда сопровождается потерей сознания. Боль усиливается при мочеиспускании и опорожнении кишечника. Также появляются темные, реже ярко-красные кровянистые выделения из влагалища. Кровотечение может быть не постоянным. Некоторые женщины принимают его за начало месячных и не знают, что беременны.
Типичные признаки беременности
Внематочная беременность сопровождается гормональными изменениями, свойственными нормальной беременности, а значит, и ее характерными симптомами на ранней стадии:
- тошнота;
- болезненные ощущения в молочных железах;
- задержка месячных;
- учащение потребности в мочеиспускании;
- повышенная утомляемость.
Тест на беременность может показать положительный результат, даже если беременность внематочная.
Боль в животе может отдавать в плечо. Она обычно возникает в положении лежа и указывает на внутреннее кровотечение, вызванное внематочной беременностью. Считается, что при кровотечении происходит раздражение диафрагмального нерва, расположенного в мышце, которая отделяет грудную полость от брюшной и участвует в процессе дыхания. Раздражение диафрагмального нерва вызывает отраженную боль в плечевом суставе.
Внематочная беременность иногда имеет схожие симптомы с заболеванием желудочно-кишечного тракта, в частности, сопровождаться поносом и рвотой.
Наиболее тяжелый симптом внематочной беременности — шок. Он наступает при разрыве маточной трубы и последующем внутреннем кровотечении. Признаки шока — головокружение и обморок. Также могут возникнуть следующие симптомы:
- внезапная резкая боль в области живота;
- тошнота;
- учащение сердцебиения;
- бледность;
- понос.
Разрыв маточной трубы требует немедленной медицинской помощи.
Вызовите скорую помощь по телефону 03 со стационарного телефона, 112 или 911 — с мобильного, если у вас появились кровянистые выделения и сильная боль в животе после задержки месячных.
В очень редких случаях разрыв маточной трубы приводит к смерти, однако при своевременном оказании медицинской помощи кровотечение удается остановить, а поврежденную маточную трубу восстановить или удалить.
Причины внематочной беременности
Ответить на вопрос, почему возникла внематочная беременность не всегда удается. Считается, что чаще всего причиной становится нарушение функции маточных (фаллопиевых труб). Под действием ряда факторов оплодотворенная яйцеклетка может не добраться до матки и прикрепиляется в трубе. Длина маточной трубы — около 10 см, изнутри она покрыта миллионами клеток с движущимися ворсинками — ресничками. При повреждении маточной трубы (ее непроходимости или сужении) реснички не могут доставить яйцеклетку в матку, и беременность развивается в маточной трубе.
Ниже описаны наиболее распространенные факторы риска внематочной беременности.
Воспалительное заболевание органов малого таза. Это бактериальная инфекция органов женской репродуктивной системы. Обычно воспаление начинается с влагалища или шейки матки и распространяется на выше расположенные половые органы.
Причина воспалительных заболеваний — бактерии, чаще хламидии, которыми можно заразиться во время незащищенного полового акта. Зачастую хламидиоз не имеет симптомов, и женщина не знает о болезни, однако бактерии могут вызывать воспаление маточных труб (сальпингит), повышающее риск внематочной беременности в четыре раза. Прочитайте подробнее о признаках и диагностике хламидиоза.
Перенесенная внематочная беременность. Если в прошлом у вас была внематочная беременность, риск повторного заболевания повышается и составляет от 10% до 25%, в зависимости от ее первоначальных причин.
Проконсультируйтесь с гинекологом, когда можно будет планировать следующую беременность после внематочной беременности. Как правило, этот вопрос решается индивидуально. Чаще всего рекомендуется подождать 2 полных менструальных цикла, чтобы маточные трубы могли полностью восстановиться. После лечения метотрексатом этот срок обычно увеличивают до 3 месяцев. Но даже по прошествии этого времени не все женщины психологически готовы к новой попытке.
Шансы на успешную беременность зависят от состояния маточных труб. В среднем 65% женщин могут забеременеть через полтора года. Если зачатие обычным способом невозможно, предлагается лечение бесплодия, например, экстракорпоральное оплодотворение (ЭКО) — оплодотворение яйцеклетки в пробирке и ее последующая хирургическая пересадка в матку.
Перенесенная операция. Риск внематочной беременности повышают перенесенные операции на маточных трубах, особенно:
- женская стерилизация (легирование, или перевязка, маточных труб) — примерно в 0,5% случаев операция оказывается неэффективной, женщина может забеременеть, и зигота прикрепляется вне матки;
- операция по устранению внематочной беременности в прошлом.
Лечение бесплодия. Препараты, стимулирующие овуляцию (выход яйцеклетки из яичника), повышают риск внематочной беременности приблизительно в 4 раза. Экстракорпоральное оплодотворение (ЭКО) не всегда эффективно и также может привести к неправильному расположению эмбриона (зародыша). По статистике, это происходит примерно в 1 случае из 22.
Контрацепция. Внутриматочная спираль очень эффективна (99-100%) в профилактике беременности, однако если при ее использовании беременность все же наступает, скорее всего, она будет внематочной. Такой же результат возможен при использовании экстренной пероральной контрацепции в случае ее неэффективности.
Прочие факторы риска:
- аборты;
- опухоли и аномалии развития половых органов, в том числе маточных труб;
- курение — риск внематочной беременности у курящих женщин в два раза выше, чем у некурящих;
- возраст старше 35лет.
Однако примерно в половине случаев явных факторов риска нет.
Диагностика внематочной беременности
Диагностировать внематочную беременность на основании одних только симптомов нельзя, так как они могут указывать и на некоторые другие заболевания. При задержке месячных и отсутствии жалоб на боли и кровотечение врач проведет общее обследование и назначит тест на беременность. При наличии характерных признаков беременности во время осмотра и положительном результате теста вас направят на дополнительное обследование.
Анализ ХГЧ. При задержке месячных и подозрении на беременность на раннем сроке назначается анализ крови на концентрацию хорионического гонадотропина (ХГЧ) — гормона, вырабатываемого плацентой. Концентрация ХГЧ при внематочной беременности повышается меньше, чем при нормальном расположении эмбриона в матке. Пониженная концентрация ХГЧ указывает также на риск выкидыша.
Трансвагинальное УЗИ. Для диагностики внематочной беременности, как правило, назначается трансвагинальное ультразвуковое исследование (УЗИ), при котором с помощью высокочастотных ультразвуковых волн создается изображение репродуктивной системы. Во влагалище вводится небольшой зонд, с помощью которого получают детальное изображение матки и окружающих тканей. Обычно это позволяет определить тип беременности.
Лапароскопия. Для подтверждения диагноза иногда назначается лапароскопия — непосредственный осмотр матки и маточных труб при помощи лапароскопа (оптический трубки), который вводится внутрь через надрез в брюшной стенке. Операция проводится под общей анестезией (под наркозом).
Лечение внематочной беременности
При внематочной беременности сохранить плод невозможно. Целью лечения является прервать беременность, по возможности сохранив репродуктивную функцию женщины. Варианты лечения при обнаружении внематочной беременности до разрыва маточной трубы:
- лекарственное лечение — назначаются лекарственные препараты, например, метотрексат, препятствующие развитию оплодотворенной яйцеклетки;
- хирургическая операция по удалению оплодотворенной яйцеклетки.
Проконсультируйтесь с врачом по поводу рисков и преимуществ каждого метода лечения.
Метотрексат при внематочной беременности
Развитие внематочной беременности на ранней стадии можно прервать при помощи лекарства метотрексат, препятствующего развитию клеток эмбриона. Он подходит в следующих случаях:
- плод не превышает 3,5 см в диаметре, сердцебиения нет;
- сильной боли нет;
- уровень ХГЧ ниже 1500 МЕл;
- внутриматочной беременности нет (подтверждено с помощью УЗИ).
Противопоказания:
- заболевание, которое ослабляет иммунитет, например, диабет;
- болезнь крови, сопровождающиеся снижением числа клеток крови, например, анемия;
- болезнь печени;
- болезнь почек.
Во время лечения за состоянием женщины тщательно следят врачи, после приема лекарства проводятся анализы крови.Обычно метотрексат вводится в виде внутримышечной инъекции в ягодицу один, реже — два раза.
После этого необходимо использовать надежный метод контрацепции в течение 3-6 месяцев (в зависимости от количества уколов), так как метотрексат повышает риск задержки развития ребенка, если зачатие произошло вскоре после приема лекарства. Также необходимо воздержаться от употребления спиртных напитков до разрешения врача, так как в сочетании с метотрексатом алкоголь может повредить печень.
Наиболее распространенный побочный эффект метотрексата — боль в животе, появляющаяся через 1-2 дня после приема лекарства. Как правило, боль умеренная и проходит спустя 24-48 часов.
Прочие побочные эффекты:
- тошнота;
- рвота;
- понос;
- головокружение;
- язвы в полости рта.
На четвертый и седьмой день после приема метотрексата обычно назначаются анализы крови. Если они не показывают значительного снижения концентрации ХГЧ, рекомендуют хирургическое удаление плодного яйца.
После лечения метатрексатом, даже при снижении концентрации ХГЧ, риск разрыва маточной трубы все равно сохраняется и составляет около 7%, поэтому необходимо следить за появлением потенциальных симптомов и в случае необходимости вызывать скорую помощь.
Хирургическая операция при эктопической беременности
Наиболее распространенный метод устранения внематочной беременности — хирургическая операция, как правило, лапароскопическая (операция минимального вмешательства).При этом через небольшой надрез в стенке брюшной полости в нее вводятся камера и хирургические инструменты. Операция проводится под общим наркозом (вы будете спать). Как правило, если вторая маточная труба выглядит здоровой, то маточная труба с оплодотворенной яйцеклеткой подлежит удалению (это называется сальпингэктомией). Это наиболее эффективный метод лечения, не снижающий шансы забеременеть в будущем.
Иногда лапароскопию начинают как диагностическую процедуру с целью обнаружить или исключить внематочную беременность. А при подтверждении диагноза операцию расширяют до лечебной — производят удаление плодного яйца или маточной трубы целиком.Поэтому врач должен сказать о вероятности проведения сдвоенной процедуры заранее и взять у вас согласие на удаление маточных труб в случае необходимости.
Чаще всего выписываться из больницы можно уже через несколько дней после операции, хотя полное восстановление может занять до одного месяца.
При разрыве маточной трубы требуется экстренная операция. Хирург сделает надрез на животе (это называется лапаротомией), чтобы остановить кровотечение и по возможности восстановить маточную трубу.
Если у вас отрицательный резус-фактор, после операции вам должны сделать укол антирезусного иммуноглобулина, чтобы избежать осложнений в ходе последующей беременности при резус-конфликте.
После устранения внематочной беременности следует прийти на повторный осмотр, чтобы обсудить с врачом ряд вопросов:
- возможность получения психологической помощи;
- влияние внематочной беременности и ее лечения на способность к зачатию;
- когда можно вновь пытаться забеременеть (и можно ли);
- что делать, если маточные трубы были повреждены или удалены.
Осложнения внематочной беременности
Обнаружение и лечение внематочной беременности на ранних сроках позволяет снизить риск осложнений. Некоторые из них описаны ниже.
Повторная внематочная беременность. При развитии и росте плодное яйцо повреждает маточную трубу. Чем позже будет обнаружена эктопическая беременность, тем выше риск необратимого повреждения маточных труб, что в дальнейшем нарушает их проходимость и повышает вероятность повторной внематочной беременности.
Разрыв маточной трубы. Последствием внематочной беременности может быть разрыв маточной трубы, что сопровождается обильным внутренним кровотечением. При большой потере крови возможно развитие шока (резкого падения артериального давления) и даже смертельный исход.
Бесплодие. После внематочной беременности нередко развивается бесплодие. Однако уже через полтора года удается забеременеть 65% перенесших эктопическую беременность женщин.
Потеря беременности — эмоциональная травма. Потеря беременности может стать ударом не только для самой женщины, но и для ее партнера, семьи и друзей. Зачастую люди переживают горе и чувство утраты, которые могут проявляться в следующих физических симптомах:
- усталость;
- отсутствие аппетита;
- нарушение концентрации внимания;
- проблемы со сном.
Кроме того, могут появиться следующие эмоциональные симптомы:
- чувство вины;
- шок и потрясение;
- злость (иногда на партнера, друзей или родных, у которых беременность прошла успешно);
- сильное чувство грусти и душевной боли.
Обычно эти симптомы наиболее выражены в течение 4-6 недель после внематочной беременности, а затем они постепенно проходят, хотя грусть может сохраняться на протяжении года.
Если вы или ваш партнер не можете справиться с горем, найдите хорошего психолога или психотерапевта.
Профилактика внематочной беременности
Снизить риск внематочной беременности можно с помощью профилактики воспалительных заболеваний органов малого таза.
Воспалительные заболевания половых органов считаются основной причиной внематочной беременности, так как инфекция может нарушать функцию маточных труб.
Обычно воспалительные заболевания связаны с половыми инфекциями, например, хламидиозом или гонореей, которые сначала поражают влагалище, а затем распространяются на расположенные выше репродуктивные органы.
Наиболее эффективный метод профилактики венерических болезней — использование мужского презерватива. Также необходимо регулярно проходить обследование в следующих случаях:
- появление нового полового партнера;
- незащищенный половой акт;
- половой акт с человеком, у которого может быть венерическая инфекция;
- появление симптомов половых инфекций.
При подозрении на половую инфекцию можно обратиться за медицинской помощью к гинекологу или венерологу. С помощью нашего сервиса вы можете найти этих специалистов, перейдя по ссылкам.
Отказ от курения поможет снизить риск внематочной беременности и многих тяжелых заболеваний, включая рак легких, инсульт и болезни сердца. Если вы желаете бросить курить, но не хотите обращаться в специальные службы, попросите врача назначить вам лекарство, помогающее справится с синдромом отмены, который может возникнуть при отказе от курения. Прочитайте подробнее о том, как бросить курить.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: «Department of Health original content © 2020»
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Источник