Папиллома во время климакса
Содержание статьи
Деликатные проблемы, о которых мы стесняемся говорить вслух
Не на все темы мы готовы говорить даже с близкими. Некоторые проблемы кажутся нам настолько неловкими, редкими и нерешаемыми, что мы предпочитаем терпеть и молчать. Однако в современной гинекологии нет почти ничего невозможного. О самых деликатных женских проблемах и путях их решения нам рассказал акушер-гинеколог, гинеколог-хирург, врач УЗИ, заведующий гинекологическим отделением МЦ «Ангио Лайн», Андрей Валентинович Бирюков.
Недержание мочи
Есть проблема, которую женщина стесняется озвучивать — недержание мочи. Это неудобство возникает чаще у рожавших женщин, у которых было больше одних родов, либо травматичные первые роды. Обычно недержанием страдают женщины старше 30 лет, но встречаются среди пациенток и девушки моложе.
Эпизоды недержания могут вызываться даже небольшой физической нагрузкой — кашлем, чиханием, напряжением каким-либо. Поначалу женщину спасают прокладки на каждый день, затем приходится постоянно пользоваться супервпитывающими средствами гигиены. Сопровождается проблема постоянным желанием сходить в туалет.
Большинство женщин, столкнувшихся с такой проблемой, долго не обращаются к врачу-гинекологу, надеясь, что пройдет само-собой. Они связывают это явление с воспалением мочевого пузыря, нередко самостоятельно принимают противовоспалительные лекарственные препараты, уменьшают прием жидкости, изменяют привычный образ жизни (бросают заниматься фитнесом, ограничивают половую жизнь и т. д.).
Врач-гинеколог, как правило, сначала выявляет природу этого неприятного состояния — дефекты связочного аппарата тазового дна, хронические воспалительные заболевания, опухолевидные образования органов малого таза, гормональные нарушения… Затем определяет ведущий механизм образования патологии. Например, бывает императивное недержание — с избыточно возбудимым мочевым пузырём. Есть стрессовая форма недержания мочи — непроизвольное мочеиспускание появляется при кашле, чихании и даже во время половой близости.
В зависимости от причин появления недуга, врач подбирает лечение. Правильно подобранная коррекция (медикаментозная, инъекции гиалуроновой кислоты, слинговые операции) позволяет полностью устранить нарушение функции мочевого пузыря.
На сегодняшний день для решения проблемы недержания мочи врачи проводят операции с использованием сетчатых имплантов (Элевейт, ТVT). Продолжительность операции TVT — 20-30 минут. После операции женщина находится, как правило, в дневном стационаре под наблюдением врача в течение 8-10 часов (максимум — сутки).
Опущение органов малого таза
Бывает такая неприятная и опасная проблема, как опущение (или даже выпадение) органов малого таза. Женщина при этом чувствует дискомфорт в области гениталий, ощущение инородного тела, как будто «что-то выкатывается», «что-то торчит». Также из симптомов — зуд, жжение, неестественные раздражающие выделения и часто возникающие половые инфекции. Опускаются либо стенки влагалища, либо матка. В основном, это случается с женщинами после 40 лет. Толчком к выпадению может послужить физическая нагрузка — работа в саду, подъем тяжестей и т.д., либо наступление менопаузы (климакса).
Главное, что нужно запомнить на случай, если такое произойдет с вами или с кем-то из ваших близких — не надо терпеть, надо как можно скорее идти к врачу. Обратите внимание на своих мам, бабушек — может быть, им нужна помощь. Чем раньше женщина обратится к гинекологу, тем лучше и быстрее вылечится. Ведь без лечения, особенно в связи с возрастными изменениями связочно-мышечного аппарата тазового дна, проблема только усугубляется. Ухудшается качество жизни. Нарушается процесс мочеиспускания. Приходится вправлять органы, чтобы сходить в туалет… и много других неприятных моментов.
Коррекция этого состояния — только оперативная. Объем и тактика вмешательства определяются индивидуально. Практикуются операции с влагалищным доступом (в том числе с использованием сетчатых имплантов), лапароскопические и лапаротомические методики. После операции важно соблюдать рекомендации доктора. Грамотно сделанная операция предотвращает появление рецидивов.
При абсолютных противопоказаниях к операции (возраст, болезни) врач может подобрать писсарий (поддерживающее приспособление, которое устанавливается влагалищно) и обучить, как с ним обращаться.
Нарушение микрофлоры влагалища
В организме человека присутствует громадное количество микроорганизмов, большинство из которых является «друзьями» человека, безвредны для него (так называемая условно-патогенная флора). Но периодически они начинают «агрессивно» себя вести, либо появляются микроорганизмы, которые не должны находиться в теле человека (это транзиторная микрофлора). Их состав очень изменчив и зависит от общего состояния здоровья. Так, «агрессия» микроорганизмов может провоцироваться изменением гормонального фона, нарушением иммунитета, обмена веществ, погрешностями в диете (например, когда в рационе слишком много сладкого).
Симптомы избыточного присутствия условно-патогенной флоры — выделения, зуд, жжение, дискомфорт в области половых органов. Когда женщина обращается к гинекологу, врач находит «буйный» микроорганизм или целую их группу. Но это не значит, что они являются единственной причиной воспаления. Поэтому важен индивидуальный и комплексный подход врача к лечению гинекологических заболеваний, в том числе к патологическому изменению микрофлоры влагалища. Воздействие должно быть направлено на все выявленные сбои в организме. В этом случае лечение получается более эффективным.
Для решения проблемы нарушенной женской флоры ни в коем случае нельзя использовать антибиотики (за редким исключением). Ведь они убивают и плохую, и полезную флору. С детства мы знаем о пагубном влиянии антибиотиков на полезные бактерии кишечника, но не все женщины знают, что такое же «выжженное поле» остается и в женских половых органах.
Лечение должно быть направлено на угнетение условно-патогенной флоры, преимущественно с помощью антисептиков, с минимальным воздействием на полезную микрофлору и последующим ее восстановлением. Также нужно воздействовать на улучшение местного иммунитета и нормализацию гормонального фона, обмена веществ в организме, если они нарушены, и соблюдать рекомендации врача по образу жизни.
Папилломы в интимных местах
ВПЧ — вирус папилломы человека — очень распространен сегодня. Внешне он проявляется как вытянутые тонкие наросты, которые женщины, бывает, замечают на коже промежности и принимают за бородавки. Папилломы растут и на слизистой влагалища, и на шейке матки. Но они — только одно из проявлений вирусной инфекции. ВПЧ опасна тем, что является путем к онкологии. Среди всех инфекций она несет в себе самый большой риск развития рака шейки матки. Именно поэтому ВПЧ надо лечить.
В комплекс услуг МЦ «Ангио Лайн» для диагностики ВПЧ входит осмотр, кольпоскопия (дополнительное инструментальное обследование), цитологический мазок, биопсия для исключения раковых клеток.
Начиная лечение, гинеколог в первую очередь удаляет папилломы. Дальше врач назначает медикаментозные препараты, как в виде таблеток, так и местных средств.
Климакс — это не только отсутствие месячных
Многие женщины в возрасте около 45 лет ощущают снижение качества жизни. Они испытывают неприятные ощущения приливов жара («как будто в бане внезапно оказываешься»), повышенного потоотделения, учащенного сердцебиения. Появляются или учащаются нарушения сна, нестабильность давления, головные боли, нарушается мочеиспускание, ухудшается качество половой жизни (из-за таких симптомов, как сухость, отсутствие удовлетворения). Женщину сопровождают болевые ощущения в области позвоночника, которые «отдают» в руки и ноги. Настроение «скачет», вплоть до депрессии, повышается вес. И конечно же, нарушается менструальный цикл — месячные становятся редкими или частыми, скудными или обильными, болезненными. Все это вкупе и называется климаксом.
Не все женщины знают об этом. И начинают лечить все подряд. Но верная дорога здесь одна — к гинекологу. Т.к. все вышеописанные симптомы имеют корень в гинекологии. При лечении гинекологических нарушений уходят и общие симптомы. Климакс — это переходный и очень сложный период в жизни женщины. У кого-то он возникает в 40 лет или даже раньше (это ранний климакс, месячные еще можно восстановить), у кого-то — только в 55.
Врач-гинеколог диагностирует климакс на основании осмотра, опроса, УЗИ-диагностики, дополнительного гормонального исследования крови. Определяет и общее состояние здоровья. Доктор назначает комплексное и исключительно индивидуальное лечение. Подбирает гормональный препарат, либо фитоэстрогены (растительное средство). Назначает местное воздействие на мочеполовой тракт, измененные кожные покровы, слизистую. Если присутствуют проблемы с весом, то параллельно проводится коррекция метаболических нарушений — нормализуется липидный спектр, инсулино-сахарный обмен, эндокринные нарушения (здесь гинеколог работает совместно с эндокринологом). Таким образом нормализуется вес.
Подбирая терапию, гинеколог исходит не только от медицинских показаний, но и от потребностей пациентки. Постепенно качество жизни женщины улучшается. Современная медицина способна остановить процесс «увядания» женщины и продлить ее молодость.
В МЦ «Ангио Лайн» создано отвечающее всем современным требованиям гинекологическое отделение. В клинике решают женские проблемы от и до, ведут пациентку полностью и несут ответственность за процесс и результат. Наличие собственной лаборатории, аппаратов УЗИ экспертного класса, высокотехнологичного оборудования, современной операционной, стационара, работа опытных врачей-гинекологов, владеющих всеми актуальными методиками обследования и лечения женских заболеваний — именно это отличает МЦ «Ангио Лайн».
В клинике проводятся любые гинекологические операции, в том числе малоинвазивным способом, то есть без разрезов, а также пластические операции любой сложности.
Записаться на прием к гинекологу
Источник
Папилломы: время лечиться
Она и встречается чаще, и лечится сложнее, да к тому же может вызвать злокачественное перерождение тканей.
О том, насколько опасна эта болезнь и как ее вылечить, рассказывает к.м.н., врач-гинеколог высшей категории Марина Олеговна Лазебная (Медицинский центр «ВитаМед»).
— Марина Олеговна, как передается вирус папилломы?
На сегодняшний день вирус папилломы человека (ВПЧ) является одной из наиболее распространенных и важных инфекций, передаваемых половым путем (ИППП). Этим вирусом инфицирована большая часть сексуально активного населения планеты. Инфицирование (заражение) происходит через микроповреждения (механические, бактериальные и др.). Чтобы вызвать инфекционный процесс, достаточно единичных вирусных частиц.
— Как проявляется заболевание?
Папилломавирусная инфекция может проявляться по-разному: эрозии шейки матки, папилломы на коже (бородавки), кондиломы на слизистых оболочках и др. Наиболее частым клиническим проявлением ВПЧ-инфекции являются генитальные бородавки, которые обычно возникают в местах трения и травматизации при половом контакте.
Инкубационный период при генитальных бородавках обычно длится от 1 до 3-х месяцев, но нередко бывает и более продолжительным.
— Считается, что папилломы — это предраковое состояние…
Без лечения генитальные бородавки могут спонтанно исчезать, длительно персистировать или увеличиваться в размере и количестве, трансформируясь в рак.
— Какие обследования включает диагностика ВПЧ-инфекции?
Для диагностики заболевания ВПЧ-инфекцией широко используется метод полимеразной цепной реакции (ПЦР). Метод имеет большую диагностическую значимость и позволяет идентифицировать отдельные типы ВПЧ.
Также весьма важным является обследование пациента на наличие сопутствующих ИППП. Генитальные бородавки в 90% случаев сочетаются с другими генитальными инфекциями, наиболее часто с генитальным хламидиозом, микоплазмозом, гонореей, гарднереллезом, вирусом простого герпеса человека 1-го и 2-го типов, кандидозом.
— Марина Олеговна, расскажите о лечении папиллом.
Тактика лечения ВПЧ-инфекции должна быть индивидуальной. При лечении следует учитывать: иммунный статус, сопутствующую соматическую патологию, сопутствующие урогенитальные инфекции, локализацию патологического процесса, предшествующую противовирусную терапию.
— Если болен один из партнеров, нужно ли лечиться обоим?
При наличии генитальных бородавок лечение нужно проводить обоим половым партнерам, причем начинать его необходимо с сопутствующей инфекции. В период лечения показан половой покой и барьерная контрацепция в течение 6 месяцев после окончания лечения.
— Самый неприятный симптом заболевания — генитальные бородавки. Как от них избавиться?
Их нужно удалять. В настоящее время эффективность различных методов лечения генитальных бородавок, с учетом проведения повторных курсов лечения, составляет 60-80%. Генитальные бородавки можно удалять хирургическим путем: радиоволновой методикой, широко применяемой в нашей клинике, электрокоагуляцией, лазерокоагуляцией, а так же химической деструкцией (обработка различными растворами). После удаления папилломатозных разрастаний, во избежание развития рецидива, необходима местная терапия противовирусными препаратами или прием их внутрь.
Источник
Папиллома
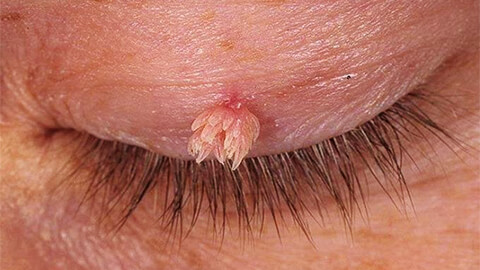
У многих людей на коже есть доброкачественные мягкие наросты телесного цвета. В большинстве случаев они имеют «ножку». В быту такие кожные образования окрестили бородавками. Но в дерматологии они называются папилломами.
Эти новообразования могут возникать на любом участке тела. Однако самыми распространенными являются зона подмышек, шея и паховая область. Если на них не обращать внимания, то они способны увеличиваться в размерах, травмироваться при соприкосновении с одеждой и кровоточить.
Почему возникают кожные полипы, обязательно ли обращаться к врачу и как от них избавиться навсегда — рассмотрим в нашей статье.
Из-за чего появляются папилломы
Главным виновником этой патологии является ВПЧ или вирус папилломы человека. Он есть в организме почти у каждого человека. Но далеко не у всех возникают внешние проявления в виде наростов. Это связано с тем, что при хорошем здоровье вирус благополучно подавляется иммунными клетками. А через 2-3 года, в большинстве случаев, он самостоятельно исчезает из организма.
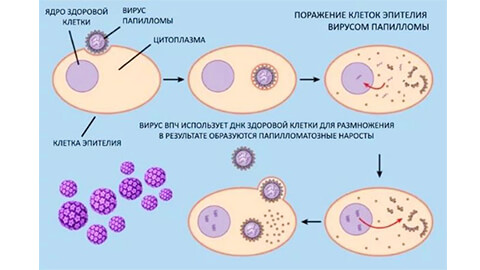
Что из себя представляет этот вирус? ВПЧ — это безоболочечный вирус, который встраивается в ДНК клетки кожи и слизистых оболочек. Он располагается на поверхности, не уходя в глубокие слои дермы.
Долгие месяцы, и даже годы он находится в спящем состоянии. При снижении иммунитета по разным причинам, вирус активизируется и начинает разрастаться. Так возникают папилломы.
К факторам, которые негативно влияют на иммунную систему, относят:
- Постоянные стрессы.
- Некачественное или однообразное питание.
- Недостаток витаминов.
- Хроническая усталость.
- Пассивный образ жизни.
- Вредные привычки.
- Злокачественные опухоли.
- Перенесенные тяжелые инфекционные заболевания.
- Бесконтрольный прием антибиотиков.
В группе риска находятся пожилые люди, так как в связи с возрастными изменениями организм хуже противостоит вирусам. Также часто кожные образования возникают у детей. Несформированный иммунитет ребенка не способен справится с вирусом. И он, спустя 2-3 месяца после заражения, вступает в активную фазу.
Важно! Если человек заражен ВПЧ, то полностью убрать его из организма невозможно. Либо происходит самоизлечение, либо он впадает в «спячку» при усилении иммунитета.
Факторы риска для женщин
В период беременности у женщин происходит естественное угнетение иммунной системы. Это необходимо для того, чтобы организм не воспринимал эмбрион, как чужеродный объект, и дал ему возможность прикрепиться в матке. Если у женщины в организме присутствует вирус папилломы человека, то он обязательно воспользуется этим моментом. Поэтому у беременных возникновение папиллом — частая проблема.
Факторы риска для мужчин
Причины возникновения кожных образований у мужчин кроются в злоупотреблении алкоголем, частой смене половых партнерш, курении. Вредные привычки негативно влияют на состояние общего иммунитета, а постоянное вдыхание табачного дыма угнетает местную защиту ротовой полости и органов дыхания. Это способно вызвать такое тяжелое заболевание, как папилломатоз гортани.
В среднем латентный (скрытый) период продолжается от 3 месяцев до года. При крепком здоровье зараженный человек остается просто носителем, без внешних проявлений. Но опасность заключается в том, что он способен заразить другого человека.
Способы заражения ВПЧ
Возбудитель некоторое время способен выживать вне организма человека. Заражение чаще всего происходит путем передачи вируса через контактно-бытовой путь. Это может быть рукопожатие, прикосновение, а также пользование общими предметами быта, игрушками. Часты случаи заражения в местах общественного отдыха. Это бани, бассейн, аквапарки.
Но для проникновения в дермальный слой кожи необходимо одно условие — повреждение кожного покрова. Для инфицирования будет достаточно микротрещины или небольшой ссадины.
У новорожденного ребенка заражение происходит по вертикальному пути, то есть от матери-носителя в процессе родов или при грудном вскармливании.
Генитальные остроконечные папилломы или кондиломы передаются только через незащищенный половой акт. Также возможно самозаражение, то есть перенос вируса с одной части тела на другую. Это происходит при расчесывании или травмировании нароста, например, во время бритья.
Основные типы и виды папиллом
Штаммов ВПЧ существует множество. Медицине пока известно только о 200 видов вируса. Некоторые из них поражают только участки тела, другие — слизистые оболочки половых органов, а третьи возникают в ротовой полости и гортани.
Среди известных видов существуют типы, которые имеют высокий онкогенный риск. Например, самыми опасными для женщины являются вирусы 16, 18 и 31 типов. Они часто выявляются при эрозии шейки матки, а также становятся причиной ее перерождения в раковую опухоль. Наличие в организме высокоонкогенных типов вируса не означает, что у человека обязательно возникнет онкология. Но это требует более внимательного отношения к здоровью и наблюдения у специалиста.
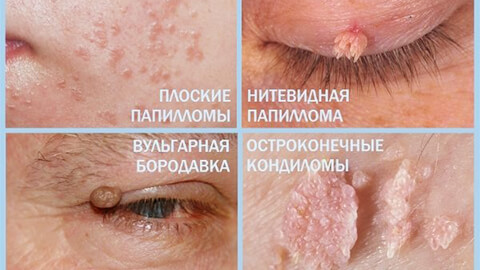
По размеру и форме различают следующие виды папиллом:
- Вульгарные — это обыкновенные, самые распространенные наросты. Появляются часто между пальцами, на подошве ног, подбородке. Подошвенная кондилома имеет несколько сдавленный твердый вид из-за ходьбы и давления. Нередко болезненны, но не онкогенны.
- Нитевидные или акрохорды — характерны для людей пожилого возраста. Внешне плотные желтоватого цвета. Имеют тенденцию к росту со временем. Всегда имеют тонкую ножку. Локализуются подмышками, в области шеи, в кожных складках и в паху. Не способны к малигнизации.
- Плоские — небольшие многочисленные кожные образования плоской формы. Над кожей возвышаются незначительно. Имеют телесный или немного коричневый цвет. Располагаются на лице, в верхней части грудной клетки, в зоне анального отверстия. Низкий риск озлокачествления.
- Остроконечные бородавки или кондиломы — возникают только на половых органах. Путь заражения преимущественно половой. Способны к перерождению в злокачественное образование.
Некоторые формы ВПЧ приводят к возникновению опасного заболевания папилломатоз гортани. Белый налет и наросты препятствуют нормальном дыханию, поражают голосовые связки. Это состояние способно привести к удушью. Нередко этот диагноз диагностируют у детей. При осложненном течении вирус спускается вниз, и поражает бронхи, легкие и трахею.
Опасность кожных наростов
Большая их часть не представляет угрозу жизни и здоровью. Они лишь являются эстетическим дефектом и причиняют психологический дискомфорт.
Но, если папиллома вызвана вирусом с высоким уровнем онкогенности, то при неблагоприятных обстоятельствах она способна привести к онкологическому диагнозу. Злокачественное образование приводит к сильной интоксикации, а также к метастазам.
Факторы, которые способны спровоцировать озлокачествление образования:
- солнечные ожоги и воздействие ультрафиолета;
- инфицирование папилломы в результате ее травмирования;
- хроническое воспаление в организме и стойкой снижение иммунитета.
Также наросты нередко разрастаются, их количество увеличивается. Они склонны сливаться в группы, в результате образуется большая пораженная площадь. Натирание одеждой способно привести к травмированию и кровотечению нароста.
Когда нужно обращаться к врачу
Обязательно необходимо обратиться к дерматологу на осмотр, если заметили следующие изменения:
- После травмирования ранка не заживает. Наблюдается выделение жидкости, возникает боль при прикосновении.
- Цвет образования стал темнее.
- Папиллома стала увеличиваться в размере.
- Выделение гноя.
- Появление неприятного запаха.
- Пульсирующая боль даже в покое.
- Выпадение волос в зоне нароста.
Любое кожное образование подлежит осмотру и наблюдению при генетической предрасположенности к онкологии. Если папилломы приносят в быту дискомфорт и мешают, то они подлежат механическому удалению.
Диагностика и лечение папиллом

В зависимости от места локализации следует обращаться к дерматологу, гинекологу или урологу. Для оценки нароста проводятся обязательно следующие исследования:
- Дерматоскопия — детальное изучение папилломы через увеличительный прибор.
- Анализ крови на обнаружение антител к ВПЧ.
- ПЦР-диагностика.
- Взятие биоматериала на гистологию (при подозрении на малигнизацию образования).
При вагинальных образованиях врач берет мазки из уретры или шейки матки. Проводится сдача анализа на наличие ИППП. Диагностика при наличии кондилом осуществляется обоими партнерам.
При множественных высыпаниях возможно проведение анализа на проверку иммунного статуса.
Терапия заболевания направлена на подавление вируса и повышение иммунитета. Для этого обязательно предварительное удаление всех наростов, как источников вируса. Затем проводится противовирусная терапия и прием иммуномодуляторов.
Методы удаления образований
В зависимости от размера и места расположения врач может предложить следующие методы оперативного удаления.
- Криодеструкция или воздействия жидким азотом.
Недостатком этого метода является то, что специалист не может точно контролировать глубину воздействия. Из-за этого возможны ожоги либо неполное удаление образования.
- Лазерное удаление
Это современный метод, который позволяет за один сеанс избавиться от нескольких образований. Не оставляет шрамов или рубцов. Не приводит к кровотечению, так как происходит процесс запаивания сосудов. Имеет ряд противопоказаний.
Электрокоагуляция.
Этот метод предполагает воздействие на нарост при помощи электрода. Эффективен при выступающих папилломах, которые имеют ножку. Применяется в интимной зоне. Преимущество: удаленный нарост можно отправить на дальнейшее лабораторное исследование.
- Радиоволновой способ или метод радионожа.
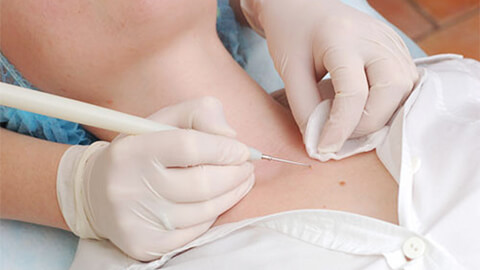
Специалист может индивидуально подобрать длину и силу радиоволны, учитывая глубину нароста. Осуществляется при помощи аппарата «Сургитрон». Здоровые клетки не повреждаются, происходит точечное воздействие на нарост тонким электродом. Реабилитация не требуется.
В редких случаях используется хирургическое иссечение образования. Он применяется при больших образованиях или при наличии признаков озлокачествления. Это наиболее радикальный, но действенный метод. Требуется последующее восстановление. Нередко остается небольшой рубец. Риск рецидива минимален, так как хирург полностью удаляет нарост, затрагивая здоровую область. Проводится операция под местным обезболиванием.
Единичные обыкновенные папилломы можно вывести с помощью специальных химических составов. Они в составе содержат щелочь или кислоту. Но при таком способе велик риск получения ожога. Кроме того, при неполном удалении нароста часто возникают новые образования. Самостоятельное выведение образований может привести к серьезным негативным последствиям.
Профилактические меры
Полностью обезопасить себя от заражения ВПЧ возможно только с помощью вакцинации. Но ее целесообразно проводить только до начала половой жизни. Она защищает только от самых опасных типов вируса, которые способны привести к онкологии.
Чтобы снизить риск возникновения папиллом необходимо соблюдать элементарные правила.
- В общественных местах отдыха не ходить босиком. Использовать только свою обувь.
- В общественных туалетах пользоваться одноразовыми накладками.
- Использовать презерватив при оральном и вагинальном виде секса. Но это даст лишь 50% защиты, так как для заражения достаточно простого телесного близкого контакта.
- Стремиться к моногамным отношениям.
- Свести к минимуму тесное общение с инфицированным человеком, который имеет внешние проявления болезни.
Особое внимание следует уделить здоровью, если планируется беременность. Для этого предварительно сдайте тест на обнаружение ВПЧ.
Чтобы избежать рецидива патологии после удаления, нужно точно соблюдать все рекомендации врача. Следует заботиться об иммунитете, поддерживая его на оптимальном уровне. Для этого необходимо правильно и полноценно питаться, заниматься спортом и отказаться от вредных привычек.
Само наличие ВПЧ в организме — это не повод бить тревогу и начинать усиленное лечение. Но при обнаружении на коже наростов лучше проконсультироваться с врачом.
Источник