Операция миома для беременности
Содержание статьи
Миомэктомия во время беременности: показания, особенности хирургической тактики и анестезии, предоперационная подготовка и реабилитация. Клинический случай
Сообщение о первой миомэктомии во время беременности было опубликовано Granvill в 1827 г. Позднее Ammussat (1840) и A.L. Atlee (1845) сообщили об удалении узла миомы во время беременности. Первые шаги по внедрению реконструктивных операций при миоме матки предприняли за рубежом Rukronlein (1890) и W. Muller (1885), а в России — Д.А. Абуладзе. Они рекомендовали миомэктомию как операцию, сохраняющую, а у многих женщин — восстанавливающую их детородную функцию, т. к. 30% пациенток с миомами матки были бесплодными.
Миома матки обнаруживается приблизительно у каждой 4-5-й женщины после 30 лет [6]. Сочетание беременности и миомы в 70-е гг. XX века, по данным различных авторов, колебалось от 0,3% до 5%, а в настоящее время этот процент гораздо выше, что объясняется как увеличением частоты развития миомы, так и расширением возможностей ее обнаружения при УЗИ.
Беременность предполагает возникновение дополнительной нагрузки для матки, выполнение которой может быть осложнено наличием миоматозных узлов, рост которых чаще всего происходит во время беременности.
Поскольку число женщин, имеющих сочетание миомы матки и беременности, возрастает, акушерам-гинекологам все чаще приходится решать вопрос об уточнении тактики ведения больных с миомой матки во время беременности [4, 9, 10].
Нередко само наступление беременности у женщин с миомой матки — единственный ее шанс стать матерью. Течение беременности, акушерская тактика, а также методы родоразрешения при этом имеют свои особенности. Зачастую течение беременности у таких пациенток осложняется угрозой прерывания в различные сроки (частота этого осложнения колеблется от 14 до 25%) [Персианинов Л.С., 1972; Аксенов Т.А., 1978; Буянова С.Н. и др., 1998], фетоплацентарной недостаточностью (ФПН) и синдромом задержки роста плода, быстрым ростом опухоли, нарушением питания и некрозом миоматозного узла, отслойкой плаценты, в особенности в тех случаях, когда она полностью или частично расположена в области миоматозного узла, а также неправильным положением и предлежанием плода. Роды у беременных с миомой матки также протекают с осложнениями: несвоевременное излитие вод, аномалии сократительной деятельности матки, дистресс-синдром плода, плотное прикрепление плаценты, гипотонические кровотечения, субинволюция матки в послеродовом периоде и др.
Осложненное течение беременности и родов определяет высокую частоту оперативных вмешательств и акушерских пособий у беременных с опухолями матки. Кесарево сечение при наличии миомы матки, как правило, заканчивается расширением объема оперативного вмешательства (миомэктомия, удаление матки). Осложненное течение беременности и родов требует строго дифференцированного подхода к ведению беременных с миомой матки и определяет индивидуальную акушерскую тактику в каждом конкретном случае. Прежде всего, это касается решения вопросов о необходимости, возможности и условиях миомэктомии во время гестации [1, 2]. Важный принцип, который следует подчеркнуть особо: показанием к миомэктомии является не сам факт наличия миомы у беременной, а высокий риск осложнений, который она представляет в каждом конкретном случае для состояния здоровья, в первую очередь будущей матери, а также и плода.
Сроки проведения и показания к миомэктомии во время беременности. По нашему мнению, оптимальным для проведения плановой миомэктомии является срок беременности 14-16 нед., который характеризуется началом полноценного функционирования плаценты и возрастанием уровня прогестерона в периферической крови в 2 раза. Прогестерон препятствует развитию регулярных сокращений миометрия, усиливает запирательную функцию внутреннего маточного зева. По нашему мнению, основными показаниями к миомэктомии во время беременности являются следующие:
— большие и гигантские размеры узлов, препятствующие пролонгированию беременности и занимающие всю брюшную полость;
— нарушение кровообращения, некроз узлов, подтвержденные при УЗИ (почти во всех случаях);
— атипичное расположение узлов миомы (шеечные, перешеечные, интралигаментарные), приводящее к нарушению функции тазовых органов (дизурические явления, стойкие боли);
— невозможность прерывания беременности с использованием вагинального доступа из-за больших шеечно-перешеечных узлов при стойкой клинической картине угрозы прерывания беременности.
По нашим данным, риск потери плода при миомэктомии в обозначенной ситуации минимален, если толщина миометрия между нижним полюсом узла и полостью матки превышает 0,5-0,7 см.
Наиболее часто встречающимся осложнением беременности при наличии опухоли матки является угроза ее прерывания. По данным И.С. Сидоровой (1985), это осложнение у беременных с миомой наблюдается в 30-75% случаев. По данным Н.П. Василенко и Г.Л. Дорониной (1988), у 15% женщин миома явилась причиной прерывания беременности. Угроза прерывания беременности в первые 12 нед. является наиболее значимой, поскольку в это время происходит эмбриогенез и формирование плаценты. Угрожающее прерывание беременности в первом триместре часто осложняет нормальное течение этих процессов, что может привести к развитию плацентарной недостаточности, страданию плода. В число методов обследования беременной перед миомэктомией входит контроль за содержанием гормонов фетоплацентарного комплекса в плазме крови. Учитывая, что чаще всего основным патогенетическим механизмом невынашивания беременности является абсолютная или относительная прогестероновая недостаточность, лечение угрожающего аборта в первом триместре должно быть в первую очередь направлено на восполнение недостаточности прогестерона [5, 6, 10]. Беременным с миомой матки следует назначать микронизированный прогестерон в дозе 400-600 мг или дидрогестерон в дозе 20-30 мг/сут с момента констатации беременности.
Принимая во внимание высокий риск прерывания беременности после оперативного вмешательства, интенсивную профилактику данного осложнения мы начинали еще в предоперационном периоде (за 5-7 дней до операции). Она включала в себя внутривенное введение адреномиметиков (гексопреналин 5 мг в изотоническом растворе хлорида натрия), сернокислой магнезии 30,0 на 200 мл изотонического раствора хлорида натрия. Препараты вводились внутривенно капельно медленно. Для профилактики побочного действия b-адреномиметиков со стороны сердечно-сосудистой системы (тахикардия) препараты вводили вместе с антагонистами кальция (верапамил). Инфузионная терапия продолжалась 7-10 сут после операции с постепенным переходом на таблетированные формы. Доза подбиралась индивидуально в зависимости от выраженности симптомов угрозы прерывания беременности. В конце внутривенного введения препаратов при выраженной угрозе прерывания беременности вводилось 5,0 мл метамизола натрия внутривенно струйно, т. к. комбинированные препараты метамизола натрия обладают антипростагландиновым эффектом. Они были включены в комплекс терапии, направленной на пролонгирование беременности. Учитывая, что миома матки отрицательно влияет на фетоплацентарный кровоток, особенно в тех случаях, когда плацента локализована в области миоматозного узла, мы также проводили терапию, направленную на улучшение состояния кровотока. Для этого пациенткам назначался дипиридамол по 0,025 г 3 р./сут, а также препараты для профилактики внутриутробной гипоксии плода (пирацетам, кокарбоксилаза, аскорбиновая кислота, 40% раствор глюкозы).
Выбор метода анестезии при операциях, проводимых у беременных пациенток, определяется многими факторами, в т. ч. опытом и квалификацией анестезиологической бригады. Во время оперативного вмешательства при беременности нами соблюдаются следующие условия: обеспечение безопасности состояния матери во время операции, поддержание нормального маточно-плацентарного кровотока, максимальная защита плода и избегание факторов, приводящих к повышению тонуса миометрия. Операции проводились на сроке беременности от 14-16 нед., т. к. именно в этот период уменьшается риск тератогенного действия многих средств, используемых для анестезии, как во время операции, так и в послеоперационном периоде. Среди всех прочих методов анестезии мы использовали эпидуральную блокаду, которая позволяет получить продолжительное и эффективное обезболивание во время операции и продолжить его в послеоперационном периоде. Во время операции и в послеоперационном периоде в палате интенсивной терапии проводился тщательный мониторинг. Нами использовался раствор ропивакаина как наиболее безопасный в настоящее время локальный анестетик.
Для обеспечения большей безопасности миомэктомии во время беременности, снижения послеоперационных осложнений нами была разработана хирургическая технология миомэктомии при беременности. Миомэктомия во время беременности имеет свои особенности по сравнению с миомэктомией вне беременности, что связано с наличием расширенной сосудистой сети, высоким риском повышенной кровопотери. Основные принципы миомэктомии во время беременности — это создание условий для исключения травматизации плода, минимальной кровопотери, снижения риска гнойно-септических осложнений и выбор рационального разреза на матке с учетом последующего абдоминального родоразрешения. Мы применяем нижнесрединную лапаротомию для создания наиболее щадящих условий для беременной и плода, а также оптимального доступа к атипично расположенным узлам. Тело матки с расположенным в нем плодом выводится в рану и удерживается ассистентом, что позволяет уменьшать кровопотерю. Разрез целесообразно производить по верхнему полюсу узла во избежание травмы магистральных сосудистых пучков. Важная роль в исходе операции отводится шовному материалу и методике наложения швов на матке. Основным шовным материалом, который мы используем при хирургических вмешательствах, является викрил. Зашивание ложа узла мы производим викрилом №00, отдельными узловыми швами. Необходимо прокалывать всю толщину миометрия во избежание образования гематом в ране. Считаем важным наложение достаточно редких швов: через 7-10 мм друг от друга. Второй ряд швов — между узлами первого ряда. Таким образом, ткани удерживаются в состоянии репозиции без риска ишемии в прошитых и прилежащих участках. Особое внимание уделяется тщательности гемостаза, учитывая выраженность кровоснабжения матки во время беременности. Во время беременности удаляются только доминантные, т. е. большие узлы, составляющие проблему для пролонгирования гестации. Удаление всех узлов приводит к увеличению кровопотери, создает неблагоприятные условия для кровоснабжения миометрия, что повышает риск потери плода.
Послеоперационное ведение беременных, перенесших миомэктомию, имеет свои особенности, обусловленные необходимостью создания благоприятных условий для репарации тканей, профилактики гнойно-септических осложнений, адекватного функционирования кишечника, ликвидации угрозы прерывания беременности и улучшения маточно-плацентарного кровотока. После хирургического вмешательства в течение 2-3 дней проводилась интенсивная инфузионная терапия, включающая белковые, кристаллоидные препараты и средства, улучшающие микроциркуляцию и регенерацию тканей. Вопрос о длительности инфузионной терапии решается индивидуально в каждом конкретном случае и зависит от объема оперативного вмешательства и кровопотери. С целью профилактики гнойно-септических осложнений необходимо проводить антибактериальную профилактику (цефалоспорины). В зависимости от выраженности клинических признаков угрозы прерывания беременности с первых часов после операции продолжается терапия, направленная на сохранение беременности (токолитики, спазмолитики, сульфат магния по общепринятым схемам). В дальнейшем, при необходимости, пероральный прием препаратов назначается до 36 нед. гестации с постепенным снижением дозы [10].
На базе МОНИИАГ проводилось обследование и лечение 90 пациенток репродуктивного возраста (от 21 до 43 лет), которым была произведена миомэктомия лапаротомическим доступом во время беременности. Прослежены ближайшие и отдаленные результаты за 5-летний период. Показаниями к миомэктомии во время беременности во всех случаях явились ситуации, представляющие высокий риск нарушения состояния здоровья матери и плода. Так, у четверти беременных были симптомы нарушения функции мочевой системы при шеечно-перешеечных и интерлигаментарных узлах (задержка мочи, требующая катетеризации мочевого пузыря, уретерогидронефроз); у 53% имелись клинические и УЗ-признаки нарушения кровообращения узла (боли, мягкая консистенция, отек, деструкция); у 34,7% — большие и гигантские размеры узлов, заполняющие брюшную полость при сроке беременности до 16 нед. Во всех случаях нами были произведены органосохраняющие операции. Беременность у пациенток протекала удовлетворительно и закончилась родами в 37-39 нед. У 69 (76,7%) пациенток беременность завершилась оперативными родами (кесарево сечение в доношенном сроке беременности), а у 21 (23,3%) пациентки произошли самопроизвольные роды. У 6 женщин при кесаревом сечении обнаружен незначительный спаечный процесс. Также надо отметить, что в большинстве случаев рубцы на матке не визуализировались, миометрий не был истончен.
Значение рекоструктивно-пластических операций при миоме матке во время беременности определяется возможностью создания благоприятных условий для дальнейшего вынашивания беременности и благополучного родоразрешения.
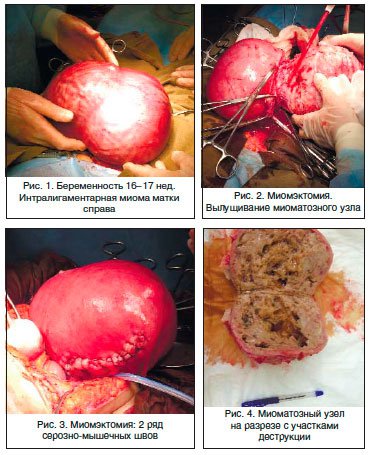
Пациентка Р., 40 лет. Поступила в гинекологическое отделение МОНИИАГ с диагнозом: интерстициальная миома матки больших размеров с центростремительным ростом и перешеечным расположением узлов, с симптомом быстрого роста. Беременность 16-17 нед. Угроза прерывания беременности. Анемия легкой степени. Пациентка страдала первичным невынашиванием беременности (5 самопроизвольных выкидышей в анамнезе в сроке от 8 до 12 нед.). Толщина миометрия от нижнего полюса узла до полости матки — 3 мм.
С учетом заинтересованности пациентки в сохранении беременности в клинике начато лечение, направленное на ее пролонгирование, профилактику ФПН, назначена противоанемическая терапия (дидрогестерон, сернокислая магнезия, гексопреналин в/в капельно и таблетированная форма, вазоактивные препараты — ксантинола никотинат в/в капельно, дипиридамол, эссенциальные фосфолипиды в/в струйно, спазмолитические и седативные препараты, препараты железа). Под эпидуральной анестезией произведены нижнесрединная лапаротомия, миомэктомия (без вскрытия полости матки), санация и активное трансабдоминальное дренирование полости малого таза. При вскрытии обнаружено: матка синюшной окраски, ротирована влево, увеличена до 28 нед. беременности за счет множественной миомы и беременности 16-17 нед.
С большими техническими сложностями матка выведена в рану. Наибольший миоматозный узел с интерстициальным расположением исходит из задней стенке матки с переходом на ее дно, ближе к правому маточному ребру, нижний полюс которого доходит до перешейка, размерами 15х10х8 см, с центростремительным ростом. Узлы плотной консистенции, с кальцинозом (рис.1).
Над узлами, исходящими из задней стенки, произведено два продольных разреза, острым путем узел вылущен (рис. 2).
Ложе узла зашито отдельными викриловыми швами в два ряда: 1 ряд — мышечно-мышечные, 2 ряд — серозно-мышечные. Кровопотеря 600 мл. Интраоперационно проводилась трансфузионная терапия (2 дозы одногруппной свежезамороженной плазмы и 2 дозы одногруппной эритроцитарной массы) (рис. 3).
В послеоперационном периоде проводилось лечение, направленное на пролонгирование беременности, профилактику ФПН, а также противоанемическая и симптоматическая терапия (утрожестан, сернокислая магнезия, гексопреналин в/в капельно и таблетированная форма, вазоактивные препараты — ксантинола никотинат в/в капельно, дипиридамол, эссенциальные фосфолипиды в/в струйно, спазмолитические и седативные препараты, препараты железа — тотема).
Результат гистологического исследования: узел имеет строение лейомиомы с выраженным сосудистым компонентом, отеком, дистрофическим полиморфизмом и участками некроза (рис. 4).
Пациентка всю беременность наблюдалась в НКО МОНИИАГ. Беременность завершилась оперативными родами в плановом порядке. Послеоперационный рубец не визуализировался. Истончения миометрия не было.
Литература
1. Иванова Н.В., Бугеренко А.Е., Азиев О.В., Штыров С.В. // Вестн. Росс. Accoц. акуш.-гин. 1996. № 4. С. 58-59.
2. Смицкий ГА. // Вест. Росс. ассоц. акуш.-гин. 1997. № 3. С. 84-86.
3. Бабунашвили Е.Л. Репродуктивный прозноз при миоме матки: Автореф. дис… канд. мед. наук. М., 2004. С. 24.
4. Вихляева Е.М. Руководство по диагностике и лечению лейомиомы матки. М: МЕДпресс-информ, 2004. С. 400.
5. Краснопольский В.И., Сергеев П.В., Гаспарян Н.Д. и др. Беременность и прогестеронзависимая миома матки // Рос. вестн. акуш.-гин. 2003. № 3:3. С. 5-57.
6. Краснопольский В.И., Логутова Л.С., Буянова С.Н. Репродуктивные проблемы оперативанной матки. М: Миклош, 2005. С. 5-136, 162.
7. Краснопольский В.И., Буянова С.Н., Щукина Н.А. и др. Хирургическая коррекция репродуктивной функции при миоме матки // Рос. вестн. акуш.-гин. 2005. № 5:2. С. 74-76.
8. Краснопольский В.И., Буянова С.Н., Щукина Н.А., Попов А.А. Оперативная гинекологии. М: МЕДпресс-информ, 2010. С. 98-125.
9. Титеченко И.П. Клиническое значение новых ультразвуковых диагностических технологии в выборе тактики лечения миомы матки вне и во время беременности: Автореф. дис… канд. мед. наук. М., 2007. С. 24.
10. Шмаков Г.С. Миомэктомия во время беременности: Автореф. дис… докт. мед. наук. М., 1997. С. 48.
11. Donnerz J., Jadoul P. What are the implications of myomas on fertility? A need for a debate? // Human Reprod. 2002. Vol. 17:6. P. 1424-1430.
Источник
Беременность после удаления миомы матки лапароскопическим и открытым методами
Прямые эфиры в Инстаграмм каждое воскресенье в 12:00
Подписывайтесь, чтобы не пропустить! Подписаться
Срок наступление беременности после миомэктомии определяется индивидуально и зависит от количества, размеров и расположения миоматозных узлов. Он, как правило, составляет от 6 до 12 месяцев. При удалении больших, множественных миоматозных узлов, после миомэктомии со вскрытием полости матки следует планировать беременность через год.
Важно!!!!
Состоятельность и качества рубца на матке не зависит от вида доступа — лапароскопически это делается или открыто, а зависит от правильности ушивания раны на матке и шовного материала. Ушивание раны в отсутствии кровотечения, позволяет хорошо визуализировать операционное поле и без полостей и гематом, сопоставить все мышечные слои матки.

Подготовка к беременности после операции по удалению миомы матки
В комплексе мероприятий по подготовке к следующей беременности важную роль играет оценка состояния рубца на матке. Информативными методами определения состояния рубца является гистероскопия и ультразвуковое исследование (УЗИ).
Гистероскопию рекомендовано выполнять сразу после менструации. При несостоятельности рубца обычно определяется «ниша» в области рубца. Белесоватый цвет ткани рубца, отсутствие сосудов свидетельствуют о выраженном преобладании соединительно тканного компонента, а «ниша» — об истончении миометрия в результате неполноценной регенерации. Невизуализируемый маточный рубец и рубец с преобладанием мышечной ткани служат признаком его анатомической и морфологической полноценности.
К ультразвуковым признакам несостоятельности рубца на матке относят неровный контур по задней стенке наполненного мочевого пузыря, истончение миометрия, прерывистость контуров рубца, значительное количество гиперэхогенных включений (соединительной ткани). Ультразвуковые критерии состоятельности рубца — отсутствие визуализации рубцовой ткани, достаточная толщина миометрия в проекции рубца, удовлетворительная васкуляризация).
По результатам этих исследований принимается окончательное решение о допустимости отмены контрацепции.
Наступление беременности после миомэктомии
При наступлении беременности у женщин после миомэктомии, учитывая высокую частоту угрозы прерывания на ранних сроках беременности рекомендуется ранняя явка в женскую консультацию для постановки на учет и своевременного проведения сохраняющей терапии.
При наступлении беременности ультразвуковое исследование проводится на ранних сроках. При наличии сквозного рубца и имплантации плодного яйца в его проекции решается вопрос о прерывании беременности в связи с высоким риском разрыва матки по рубцу при пролонгировании беременности.
Частота проведения УЗИ в первой половине не отличается от обычной беременности
- 10-14 недель — I скрининг
- 20-22 недели — II скрининг
Научных доказательств относительно увеличения частоты УЗИ для беременных с рубцом на матке пока нет. Отсутствуют также какие-либо данные относительно «критических сроков», в которые необходимо проводить УЗИ у женщин с рубцом на матке.
С практической точки зрения целесообразно будет проведение УЗИ на 28-32 неделе, а также в 38 недель при решении вопроса о способе родоразрешения.
Частота посещения акушер-гинеколога не отличается от обычной беременности
Однако индивидуализация графика визитов и УЗИ возможна при осложненном течение беременности.
Госпитализация беременной, ранее перенесшей операцию по удалению миомы матки в стационар
В срочном порядке:
- при выявлении несостоятельности рубца;
- при появлении болей внизу живота, в области рубца.
Беременная должна находиться в стационаре до родоразрешения. В этом случае ежедневно проводят клиническую оценку состояния беременной, плода и рубца на матке. УЗИ повторяют каждую неделю. При нарастании клинических или ультразвуковых симптомов несостоятельности рубца на матке показано оперативное родоразрешение по жизненным показаниям со стороны матери, независимо от срока беременности.
Плановая дородовая госпитализация в 38 недель для решения вопроса о методе родоразрешения.
Способ родов у женщин после миомэктомии определяется на основании детального изучения анамнеза, течения настоящей беременности, клинического и эхографического состояния рубца, внутриутробного состояния плода, желания и добровольного информированного согласия женщины на способ родоразрешения.
Показаниями к кесареву сечению, обусловленными состоянием рубца на матке, являются:
- расположение рубца по задней стенке матки, где невозможны клиническая и ультразвуковая оценка его состоятельности;
- рубец после удаления миоматозных узлов шеечно-перешеечной и интралигаментарной локализации;
- наличие множества рубцов на матке после удаления миоматозных узлов больших размеров; несостоятельность рубца на матке.
Важно!
Хочу повторить, что показания к кесареву сечению определяет акушер, который ведёт беременную пациентку, а не оперирующий хирург. Мы можем только рекомендовать способ родоразрешения.
Роды после лапароскопической миомэктомии
При родоразрешении беременных с рубцом на матке после миомэктомии и отсутствии абсолютных показаний к кесареву сечению возможно ведение роды через естественные родовые пути. При наличии отягощённого акушерского анамнеза, переношенной беременности, тазового предлежания плода, плацентарной недостаточности, возраста первородящей старше 30 лет показания к кесареву сечению после миомэктомии расширяют.
Самопроизвольные роды при наличии рубца на матке после удаления миомы, как правило, протекают по стандартному механизму, характерному для первородящих или повторнородящих. Наиболее частыми осложнениями родов у женщин с рубцом на матке бывают несвоевременное излитие околоплодных вод, аномалии родовой деятельности (которые следует рассматривать как угрозу разрыва матки), клиническое несоответствие размеров таза матери и головки плода (обусловленное более частым, чем в популяции, расположением головки плода в заднем виде), появление признаков угрожающего разрыва матки. В процессе родов необходим непрерывный кардиомониторный контроль за состоянием плода, с клинической оценкой характера родовой деятельности и состояния рубца на матке. Роды следует вести при развёрнутой операционной, с подключённой инфузионной системой. Кроме клинической (пальпация) оценки состояния рубца на матке в процессе самопроизвольных родов можно использовать УЗИ, с помощью которого кроме оценки состояния рубца на матке в I периоде родов уточняют вид и позицию плода, расположение головки плода по отношению к плоскостям малого таза роженицы, производят цервикометрию (ультразвуковую регистрацию открытия маточного зева), благодаря чему снижается количество вагинальных исследований, что полезно в плане профилактики инфекционных осложнений у рожениц с высокой вероятностью оперативного родоразрешения.
Обезболивание родов у женщин с рубцом на матке проводят по общепринятым правилам, в том числе и с применением эпидуральной аналгезии. Метод анестезиологического пособия в родах зависит от характера экстрагенитальной или другой акушерской патологии.
Рубец на матке после кесарева сечения не считают противопоказанием к использованию в родах других акушерских и анестезиологических пособий, таких, как родовозбуждение или родостимуляция, но при этом повышается риск разрыва матки в 2-3 раза. Индукция родов проводится исключительно путем в/в-введения окситоцина, простагландины у женщин с рубцом на матке запрещены. Сразу после родов проводят ультразвуковой контроль или ручное обследование матки в случае его отсутствия .
Сроки родоразрешения после удаления миомы.
- плановое кесарево сечение в сроке 39 полных недель беременности
- если у женщины с миомэктомией в анамнезе планируются самопроизвольные роды, то при отсутствии самостоятельной родовой деятельности, родоразрешение должно осуществляться в сроке 41 полную неделю.
Рутинная индукция родов/родоразрешения в этот срок достоверно снижает перинатальную смертность
Фотографии швов на матке ( присланные пациентами) во время кесарева сечения, подтверждающие состоятельность рубца, после проведенных мной миомэктомий.
Автор статьи
Профессор, д.м.н. Пучков К.В.
Сертифицирован по специальностям: хирургия, гинекология, урология, проктология, онкология.
Стаж: 32 года
Задать вопросы или записаться на консультацию
ТЕЛЕМЕДИЦИНА
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник