Операция кисты на маточной трубе
Содержание статьи
Лапароскопия маточной трубы
Лапароскопия — это современный метод хирургического вмешательства, который широко используется для лечения многих гинекологических заболеваний. Главное его достоинство — это высокая эффективность и одновременно с этим низкая травматичность и низкая вероятность возникновения осложнений.
После подобных операций практически не остаётся спаек, а это значит, что можно избежать наступления бесплодия. Особенно важно избежать таких осложнений при операциях на маточных трубах, ведь невозможность зачать ребёнка часто связана с непроходимостью труб.
При обследовании выясняется, что у 40% процентов женщин, страдающих бесплодием, имеется трубная непроходимость. Данная патология может возникнуть из-за воспалительных процессов в трубах, произведённых ранее оперативных вмешательств, а так же по причине выросшей кисты.
Лапароскопия может проводиться с двумя целями. В одних случаях врачам необходимо провести диагностику, в других — вылечить заболевание. В обоих случаях на животе не остаётся большой рубец, который оставался до разработки данного метода. Лапароскоп позволяет врачу воздействовать на небольшое по площади пространство, не задевая здоровые ткани. Восстановление после такой операции занимает совсем мало времени. Данный метод лечения практикуется во многих стационарах.
Показания
Лапароскопия применяется при спаечной болезни в области труб, при внематочной беременности, при склерозировании маточных труб, при удалении кист и лечении эндометриоза. Во всех этих случаях важной целью становится сохранение фаллопиевой трубы, а это значит, сохранение для женщины возможности зачать ребёнка естественным путём.
При подозрении на непроходимость маточных труб проводится диагностическая лапароскопия. Подобная операция помогает определить не только, чем вызвана данная патология, но и выяснить насколько она получила распространение. И затем, уже ориентируясь на полученные данные, определяется тактика лечения.
Иногда врачам приходится использовать краситель в ходе обследования. Для этого специальное вещество вводится в матку, и если в трубах нет препятствий, то краска оказывается в брюшной полости. Такой краситель обязательно стерилен, поэтому риск инфицирования полностью отсутствует.
Если контрастное вещество не выходит в брюшную полость, то необходимо искать причину непроходимости труб. Проблема в этом случае может заключаться в заполнении трубы гноем или серозной жидкостью. В этом случае с помощью лапароскопа проводят удаление трубы, так как данный орган уже будет не в состоянии выполнять возложенные на него функции. Консервативное лечение в этом случае не даст нужного эффекта.
Противопоказания
Более благоприятным будет прогноз при обнаружении кисты. В этом случае врачам необходимо убедиться в том, что новообразование является доброкачественным. Для этого берётся анализ крови на онкомаркеры и проводится гистология тканей. Чаще всего делается пункция кисты и изучается её содержимое.
Если не обнаруживаются атипичные клетки, проводится удаление кисты. Во многом тактика проведения лапароскопии зависит от размеров новобразования. При больших размерах существует угроза разрыва трубы и возникновения массированного кровотечения.
Но не во всех случаях разрешено проводить лапароскопию. При наличии или подозрении на наличии раковой опухоли подобная процедура запрещена. Раковые клетки при лапароскопии могут дальше распространиться по организму и стать причиной образования метастазов в других органах.
В этом случае вместо лапароскопии проводят полосную операцию с полноценным разрезом, позволяющим достичь трубы. Прямым противопоказанием является недостаточность основных органов и систем в стадии декомпенсации. К таким состояниям относят тяжёлую недостаточность почек, печени, лёгких, сердца.
До полного выздоровления откладывается лапароскопия при наличии острых воспалительных процессов. Не проводят оперативное вмешательство подобного типа на фоне общего истощения организма. Серьёзным противопоказанием к лапароскопии является наличие патологий крови, особенно связанных с нарушением свёртываемости.
В этом случае врачам придётся решать проблему в индивидуальном порядке, так как риск истечь кровью весьма велик. Но все эти ограничения теряют свою силу при угрозе жизни для пациентки.
Также в индивидуальном порядке решается вопрос о проведении операции у женщин, страдающих сильным избыточным весом, имеющим высокое артериальное давление, страдающих спаечной болезнью в месте проведения лапароскопии. В каждом случае оценивается уровень риска от данного вмешательства.
Подготовка к операции
Лапароскопия на трубах проводится совместно с анестезией. Больную необходимо подготовить к проведению операции. В противном случае возможны осложнения.
Перед началом операции женщина проходит тщательное обследование, так как необходимо исключить состояния которые исключают проведение лапароскопии на трубах. При необходимости лечатся воспалительные процессы.
При подготовке к операции обязательно учитывается метод используемой анестезии, так как не во всех случаях пациенткам разрешено проведение общего наркоза. При подготовке к лапароскопии сдаётся общий анализ крови и мочи, делается флюорография, определяется уровень свертываемости крови, определяется группа крови, записывается ЭКГ.
Гинекологи берут мазок на флору, проводят цитологию шейки матки. В обязательном порядке делается УЗИ придатков для определения точного расположения и размеров кисты. При наличии хронических заболеваний, таких как сахарный диабет, заболевания щитовидной железы, бронхиальной астмы, требуется разрешение лечащего врача на проведение операции. Такие пациентки требуют больше внимания в послеоперационный период.
Также при подготовке к лапароскопии встаёт вопрос обо всех принимаемых препаратов и временном прекращении их приема. Исключение делается для жизненно важных, таких как инсулин.
Обычно вся подготовка, предшествующая операции, проходит в районной поликлинике. В стационар женщина направляется, уже имея на руках результаты всех необходимых анализов и обследований. Перед проведением лапароскопии с пациентки берётся письменное согласие на проведение операции.
Анестезия может быть масочной или внутривенной. Этот вопрос решается врачом анестезиологом, исходя из общего состояния женщины и имеющихся у неё хронических заболеваний. При наличии варикозного расширения вен на нижних конечностях проводят бинтование ног эластичным бинтом. Это необходимо для профилактики эмболии сосудов. Перед операцией женщине рекомендуется воздержаться от приёма пищи и питья большого объёма жидкостей.
Методика лапароскопии
Лапароскопия проводится в стерильных условиях в операционной. Вся операция занимает не более чем сорок минут. Места, где будут сделаны проколы, обрабатываются. Проколы выполняются специальными приспособлениями — троакарами. Через один из них в полость малого таза вводится камера, которая передаёт изображение на монитор.
В связке с камерой работает освещение. В брюшную полость подаётся углекислый газ, сдвигающий матку. Далее с помощью специальных приспособлений производится удаление кисты, если же такая возможность отсутствует, то удаляется вся труба вместе с доброкачественным новообразованием.
Источник: zovmiloserdia.ru
Современные методы
В последнее время врачи всё чаще при проведении подобных операций используют автоматизацию процесса, которая позволяет частично исключить «человеческий фактор» при проведении операций.
В этом случае происходит минимальная кровопотеря, ткани травматизируются только в необходимом для излечения объёме. В послеоперационном периоде благодаря действию системы наименее выражен болевой синдром. В этом случае полностью исключается инфицирование раны. Восстановление и заживление ран происходит в несколько раз быстрее.
При проведении подобных операций используется робот, имеющий четыре захвата, с помощью которых и проводятся все манипуляции при лапароскопии. Врач лишь контролирует действия робота, который осуществляет плавные движения исключающие ошибку.
Риск осложнений из-за неосторожных движений хирурга здесь полностью исключён. При применении роботизированной системы, не используются троакары. Проколы производит сам робот. В этом случае точность проколов намного выше, чем это бывает при их создании в ручном режиме хирургом. Единственным минусом данной системы является её высокая цена. Поэтому ею оснащены не все клиники. Данная аппаратура имеется лишь в крупных центрах.
Поделиться:
Источник
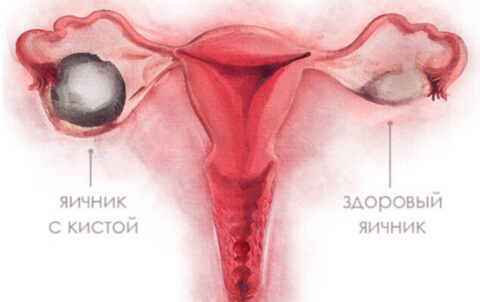
Параовариальная киста
Параовариальная киста — опухолеподобное полостное образование, формирующееся из придатка яичника. Параовариальная киста может протекать бессимптомно или вызывать периодические боли в животе и пояснице; иногда киста сопровождаться нарушением менструального цикла и бесплодием. Осложнениями могут служить нагноение пароовариальной кисты, перекрут ножки, разрыв капсулы. Диагностируется параовариальная киста с помощью влагалищного исследования и УЗИ. Лечение заключается в вылущивании кисты с сохранением яичника и маточной трубы.
Общие сведения
Параовариальная киста располагается интралигаментарно, в пространстве, ограниченном листками широкой маточной связки, между яичником и фаллопиевой трубой. Это однокамерное полостное образование, возникающее при нарушении эмбриогенеза из канальцев рудиментарного образования — околояичникового придатка (параовария). Параовариальная киста обычно выявляется в период половой зрелости, в возрасте от до 20 до 40 лет, реже — в пубертате. В гинекологии параовариальные кисты встречаются в 8-16% среди всех выявляемых дополнительных образований яичников.
Параовариальная киста
Характеристика параовариальной кисты
Параовариальная киста представляет собой гладкостенное образование овальной или округлой формы, тугоэластической консистенции, расположенное сбоку или над маткой. Стенки параовариальной кисты тонкие (1- 2 мм) и прозрачные, внутри имеют выстилку из однорядного плоского, кубического и цилиндрического эпителия. Паровариальная киста заключает в себе однородную по характеру, прозрачную водянистую жидкость с большим количеством белка и малым содержанием муцина.
Вдоль верхнего полюса параовариальной кисты проходит расширенная маточная труба; у задне-нижней поверхности располагается яичник. Кровоснабжение полостного образования осуществляется сосудами брыжейки, фаллопиевой трубы и собственными сосудами стенки кисты. Ножка параовариальной кисты образована листком широкой связки, иногда — собственной связкой яичника и маточной трубой.
Параовариальная киста малоподвижна, растет медленно и длительно может иметь незначительные размеры. Увеличение кисты происходит вследствие накопления содержимого и растяжения ее стенок. Средние размеры симптомных параовариальных кист — 8-10 см; в редких случаях величина кисты может достигать головки новорожденного. Параовариальные кисты никогда не малигнизируются.
Увеличению и росту параовариальной кисты могут способствовать воспаления яичника и придатка матки (оофориты, аднекситы), эндокринные заболевания (в т. ч., гипотиреоз), раннее половое развитие, неоднократное хирургическое прерывание беременности, ИППП, бесконтрольная гормональная контрацепция, инсоляция (загар в солярии или под солнцем), локальная гипертермия (горячие общие ванны, прогревания). Тенденция к увеличению параовариальной кисты наблюдается в период беременности.
Симптомы параовариальной кисты
Параовариальные кисты небольших размеров (диаметром 0,5-2,5 см) не имеют клинической симптоматики. Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более см. При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Сдавливание мочевого пузыря или кишечника вызывает дизурические расстройства, запоры или часты позывы к дефекации; может отмечаться диспаурения и увеличение живота. В некоторых случаях на фоне параовариальных кист развиваются нарушение менструального цикла и бесплодие. При осложненных вариантах параовариальной кисты (перекруте ножки, разрыве капсулы) развивается симптоматика острого живота.
Диагностика параовариальной кисты
Лечение параовариальной кисты
В отличие от функциональных ретенционных образований яичника (кисты желтого тела, фолликулярной кисты) параовариальные кисты самостоятельно не исчезают. Бессимптомная параовариальная киста малых размеров может быть оставлена под динамическое наблюдение. Однако в связи с тем, что параовариальные кисты диагностируются у пациенток репродуктивного возраста, нередко осложняются и не всегда правильно дифференцируются, в их отношении предпочтительна хирургическая тактика — энуклеация кисты. Также плановое удаление параовариальной кисты требуется перед планированием беременности или ЭКО.
Удаление параовариальной кисты, как правило, производится в ходе оперативной лапароскопии, реже — лапаротомии. При неосложненном течении параовариальной кисты в ходе операции рассекается передний листок широкой маточной связки, и киста вылущивается из интралигаментарного пространства. Яичник и маточную трубу при энуклеации параовариальной кисты сохраняют. После удаления параовариальной кисты благодаря ретракционным свойствам деформированная маточная труба сокращается и принимает прежнюю форму. В исключительных случаях возможно проведение прицельной пункции параовариальной кисты с аспирацией серозного содержимого и одномоментным введением в нее спирта, способствующего облитерации полости.
Осложнения параовариальной кисты
При интенсивной физической нагрузке, резких изменениях положения тела, чрезмерной инсоляции или локальном гипертермическом воздействии параовариальная киста может осложняться перекрутом ножки, нагноением содержимого, разрывом капсулы.
При перекруте ножки кисты происходит пережатие маточной связки, нервных и сосудистых стволов, нередко — маточной трубы. В этом случае развивается некроз параовариальной кисты, который сопровождается резким ухудшением самочувствия: схваткообразными болями по всему животу, не снимающимися приемом анальгетиков; напряжением переднем брюшной стенки, задержкой газов, тахикардией, падением АД, бледностью кожи, липким холодным потом.
Нагноение параовариальной кисты бывает вызвано лимфогенным или гематогенным заносом болезнетворной микрофлоры. Данное осложнение проявляется лихорадкой с t° до 38-39 ºС, интоксикацией, резкой разлитой болезненностью в животе, рвотой. При разрыве параовариальной кисты отмечаются общие явления шока, резкие боли, признаки внутреннего кровотечения. Все осложнения параовариальной кисты требуют экстренного оперативного вмешательства в объемах, диктуемых клинической ситуацией (например, оофорэктомия, аднексэктомия).
Прогноз при параовариальной кисте
Зачатие на фоне параовариальной кисты вполне вероятно, однако, с увеличением матки и ее выходом за пределы малого таза возрастают риски перекрута ножки кисты. Ведение беременности у пациенток с параовариальной кистой требует постоянного динамического отслеживания состояния образования.
После хирургического лечения параовариальной кисты рецидивов не отмечается, поскольку рудиментные ткани, из элементов которых формируется образование, целиком удаляются. Современная гинекология рекомендует планировать беременность не ранее, чем через 3-4 менструальных цикла после проведенной операции.
Источник
Удаление кист яичников
Киста яичника является доброкачественным образованием неопухолевого характера, требующим оперативного лечения. Наиболее эффективным методом хирургического вмешательства в данном случае будет лапароскопия — деликатная операция, сопровождающаяся минимальной травмой брюшной полости и позволяющая не повлиять на функциональность яичника.
Лапароскопия применяется для терапии фолликулярных новообразований желтого тела. В подавляющем большинстве случаев докторам удается сохранить орган и не повлиять на его функциональность: после удаления кисты, женщины сохраняют способность к зачатию и вынашиванию плода.
Показания
Одно из самых распространенных заболеваний современной гинекологии — эндометриоидная киста яичника (полое образование размером от 1,5 до 10 см, внутри которого находится старая свернувшаяся кровь коричневого оттенка) — требует врачебной диагностики и хирургического лечения. Соответственно, чем раньше женщина обратится к специалисту, тем меньший урон организму, в частности, репродуктивной функции, будет нанесен.
Планово обследоваться у специалиста следует женщинам с генетической предрасположенностью к фолликулярным образованиям. Киста начинает свое развитие при попадании менструальной крови в полость маточного таза через трубы: клетки внутренней поверхности матки (эндометрия) прикрепляются к различным органам, в том числе, и яичникам, где под действием прогестерона и эстрогена развиваются, вызывая регулярные воспалительные процессы. Биохимические процессы, проходящие при воспалении, нередко приводят к бесплодию.
Обследование может понадобиться при наличии следующих симптомов:
- тазовые боли перед, и во время менструации;
- значительный дискомфорт при половом акте;
- боли при мочеиспускании.
Поскольку зачастую заболевание протекает бессимптомно, и киста может не беспокоить в течение многих лет, исключить риск ее развития поможет плановый осмотр у врача-гинеколога.
В большинстве случаев удаляют кисту яичника в плановом порядке, однако эндометриоидные и другие образования в желтом теле имеют риск разрыва капсулы кисты или нарушения питания. При наличии подобных факторов операция назначается в экстренном порядке и может сопровождаться удалением придатка (трубы и яичника с пораженной стороны).
Перечень заболеваний
Удаление кисты яичника эффективно в борьбе со следующими заболеваниями:
- образование в яичнике (фолликулярное, опухолевое), не поддающееся регрессии в течение трех месяцев (самостоятельно или под воздействием гормональных средств);
- образования, появившиеся в период менопаузы;
- «перекрученная» ножка кисты; разрыв фолликулы, нагноения, кровоизлияния;
- подозрения на злокачественное образование в тканях яичника.
Подготовка
Перед тем, как будет назначена операция по удалению кисты яичника, врач-гинеколог проводит диагностику, которая включает следующие этапы:
- сбор анамнеза;
- мануальный осмотр;
- УЗИ органов малого таза, проводимое не менее чем в двух менструальных циклах;
- кольпоскопия;
- флюрогорафия;
- исследование флоры;
- анализы крови — биохимические, клинические, гистологические (индекс ROMA, СА-125), на определение резус-фактора, группы и свертываемости крови, на ВИЧ и RW;
- МРТ органов малого таза (может потребоваться для более точной постановки диагноза).
Одним из противопоказаний к проведению лапароскопии может быть избыточный вес, поэтому до проведения операции врачом может быть назначена специальная диета и комплекс упражнений, для нормализации показателя массы тела.
За 5-7 дней до операции рекомендуется начать принимать активированный уголь.
Непосредственно накануне операции необходимо принять ванну, удалить волосы с живота и наружных половых органов. Последний прием пищи — до 19:00, питье — в 22:00. Перед операцией необходимо очистить кишечник при помощи клизмы — это значительно упростит проведение хирургического вмешательства, увеличит радиус действия инструментов для лапароскопии и радиус обзора.
Как проходит процедура
Виды:
- диагностическая лапароскопия (для подтверждения поставленного диагноза);
- терапевтическая лапароскопия (для устранения кисты);
- контрольная лапароскопия (для проверки состояния органа после лечения).
Лапароскопия кисты с сохранением яичника:
- операция проводится под общим наркозом;
- для большего удобства в брюшную полость вводят углекислый газ, который поднимает стенку таким образом, чтобы открыть врачу максимальный обзор органов;
- при лапароскопии на коже живота (передняя брюшная стенка) производятся небольшие надрезы, размером не более 1,5 см (до 4 надрезов);
- через них в стенки полости вводятся троакары для установки камеры и инструментов;
- фолликулу кисты выделяют в пределах здоровых тканей, производя тщательный гемостаз ложа образования, затем на место кисты накладывают несколько внутренних швов подверженных рассасыванию;
- киста помещается в пластиковый контейнер и удаляется через один из надрезов, затем передается для гистологического исследования в лабораторию.
Резекция яичников
Если на яичнике обнаружена опухоль, поликистоз или рак, назначается резекция яичника. Операция назначается только в крайнем случае и зачастую доктора стараются использовать малоинвазивные методы для лечения кисты яичника.
Послеоперационный период
В первые сутки после операции доктором назначаются обезболивающие препараты. При необходимости врач может дополнительно назначить курс антибиотиков. Подниматься с кровати разрешается через 3-5 часов после проведения лапароскопии. Выписка из стационара происходит в течение двух суток при отсутствии осложнений. Снятие швов назначается через 6-7 дней после операции. До начала следующей менструации женщине не рекомендуется поднимать тяжести, испытывать значительные физические нагрузки и вести половую жизнь. Шрамы от операции проходят в короткий срок и становятся незаметны. В течение первых суток, после выхода из наркоза, пациентки могут испытывать боль, которая снимается анестетиками.
Питание
После проведения лапароскопии доктором может быть назначена специальная диета, исключающая алкогольные напитки и тяжелую пищу. В первые дни после хирургического вмешательства специалисты рекомендуют употреблять бульоны, кисломолочные продукты, каши, до 1,5 л воды в сутки и придерживаться дробного питания (употреблять пищу небольшими порциями, разделив ее на 5-6 приемов).
Возможные осложнения
На наличие инфекции могут указывать следующие симптомы:
- повышенная температура тела;
- боль внизу живота;
- выделения темного цвета.
Чаще всего осложнения происходят из-за факторов:
- ожирение;
- прием некоторых видов медикаментов;
- употребление алкоголя и табака;
- беременность.
При первых же симптомах недомогания после проведения операции, необходимо незамедлительно обратиться к врачу для УЗИ и детальной диагностики, по результатам которых будет назначено повторное лечение.
Беременность после лапароскопии
Многие женщины переживают за возможность беременности после лапароскопии. Современные технологии малоинвазивного операционного лечения позволяют сохранить репродуктивную способность даже после удаления образования значительных размеров.
Женщине стоит планировать зачатие не ранее, чем через 2-6 месяцев после проведения операции. Также обязательно регулярное посещение лечащего врача для наблюдения за состоянием. Возможно наблюдение в стационаре для детального обследования. Для поддержания здоровья и предотвращения повторного возникновения образований в яичнике врач может назначить медикаментозное лечение, направленное уравновешивание гормонального фона.
В послеоперационный период беременность может не наступать по причине сохранения очага заболевания. В этой ситуации назначается повторная лапароскопия, чтобы окончательно удалить кисту и завершить лечение.
Источник