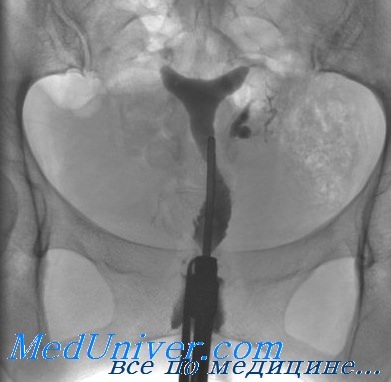
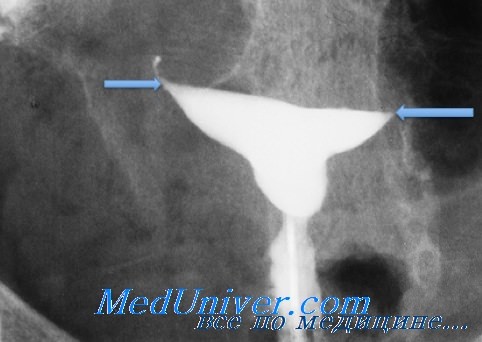
Окклюзия маточной трубы в интерстициальном отделе
Содержание статьи
ÐеÑплодие â пÑÐ¸Ð³Ð¾Ð²Ð¾Ñ Ð¸Ð»Ð¸ пÑедÑпÑеждение?
Женское бесплодие – это приговор для каждой женщины, с оглашением диагноза целый мир разом рухнул, потеряла всякий смысл жизнь. Желание родить малыша как плод бесконечной любви и сделать свою семью ещё полнее – это главная цель в жизни семейной пары. Непроходимость маточных труб является основным виновником женского бесплодия. Но так ли всё безнадёжно? В современной медицине существует огромное количество решений данной проблемы, безнадёжные случаи встречаются крайне редко, но и из них есть выход – экстракорпоральное оплодотворение.
Маточные трубы играют основную роль в оплодотворении, именно в них происходит чудо — встреча яйцеклетки и сперматозоида. Фаллопиевы трубы имеют очень тонкое и нежное строение, в них поддерживается определённая среда, благоприятствующая оплодотворению яйцеклетки. Любые воспалительные процессы пагубно сказываются на целостности просвета маточной трубы, соответственно и транспортировка оплодотворённой яйцеклетки в полость матки становится невозможна. Нужно детально рассмотреть строение и функции фаллопиевых труб для того, чтобы понять, какую роль играет в организме женщины маточная труба.
Анатомия маточной трубы
Анатомия маточной трубы довольно проста: маточные трубы представляют собой пару узких каналов цилиндрической формы, расположенных по обеим сторонам матки, одна часть маточной трубы прикреплена к матке, другая часть входит в полость брюшины, условно крепясь к яичнику яичниковой фимбрией. Маточные трубы и яичники называют придатками матки.
Длина маточной трубы равна 70 — 120 мм, диаметр не превышает 5 мм, просвет маточной трубы от 1 мм до 4 мм. Диаметр и просвет маточной трубы не равномерны, в начале она имеет самую узкую часть, близкий к яичнику конец расширяется подобно воронке.
Маточную трубу условно разделяют на четыре отдела:
- интерстициальный отдел маточной трубы,
- перешеек,
- ампула,
- воронка.
Интерстициальный отдел маточной трубы является самым узким её участком. Просвет маточной трубы в диаметре не превышает толщины волоса (до 0,5 мм). Длина интерстициального отдела маточной трубы около 10 мм, внешний диаметр до 2 мм. Располагается интерстициальный отдел маточной трубы в стенке матки (в маточном роге) и маточным отверстием открывается в полость матки.
Перешеек или истмический отдел маточной трубы также, как и интерстициальный отдел маточной трубы, имеет довольно узкий диаметр. Длина перешейка около 20 мм, внешний диаметр может достигать 4 мм.
Ампула маточной трубы — самый длинный отдел маточной трубы, расположенный между истмическим отделом и воронкой. Ампулярный отдел в длину может достигать 80 мм, внешний диаметр около 5 — 8 мм, просвет маточной трубы в ампулярном отделе равен диаметру соломинки для коктелей (до 4 мм).
Воронка маточной трубы — наиболее удалённый от матки отдел маточной трубы, открывающийся в брюшную полость. Фимбрии, их ещё называют бахромой маточной трубы, окаймляют воронку. Длина фимбрий колеблется от 10 до 50 мм. Их главной функцией является захват яйцеклетки в маточную трубу (яйцеклетка на волне фолликулярной жидкости выталкивается из яичника, фимбрии нежно окутывают её своей бахромой и всасывают в маточную трубу).
Кровоснабжается маточная труба яичниковой и маточной артериями. В тех случаях, когда в маточной трубе обнаруживают опухоль или патологию сосудов, то проводят их эмболизацию, маточных труб при этом не касаются. Эмболизация маточных артерий довольно распространённая методика лечения миом, как в матке, так и в маточных трубах.
Проходимость маточных труб не самое главное, ведь передвижение яйцеклетки происходит именно благодаря реснитчатому эпителию. Изнутри маточная труба на всем протяжении покрыта слизистой оболочкой, она имеет очень тонкое, нежное и, если так можно сказать, хрупкое строение, называется мерцательный эпителий. Каждая клеточка мерцательного эпителия имеет длинный вырост, специалисты его величают ресничкой. Именно благодаря колебательным движениям ресничек и совершается передвижение яйцеклетки.
Любые и абсолютно все воспалительные процессы в маточных трубах приводят к повреждению или даже гибели мерцательного эпителия. Даже при полной проходимости маточных труб передвижение яйцеклетки может быть невозможным из-за повреждения реснитчатого эпителия, что очень часто приводит к внематочной беременности. К сожалению, такого рода патологии маточных труб, как повреждение мерцательного эпителия и непроходимость маточных труб, увеличение маточных труб проходят практически бессимптомно.
Диагностировать патологию маточных труб возможно при помощи сонографии маточных труб или МСГ маточных труб. Подготовка к обоим методам исследования практически одинаковая, должно быть полное отсутствие воспалительных процессов, потому что при введении контрастной жидкости может случиться распространение воспаления.
Методы диагностики маточных труб
Сонография маточных труб (ещё называют Эхо-ГСГ). Сонография маточных труб проводится при помощи введения контрастной жидкости в маточные трубы под контролем аппарата УЗИ. Достоинствами сонографии маточных труб можно назвать:
1. Полная безопасность (УЗИ-контраст не вызывает аллергических реакций и слипания труб).
2. Безболезненность.
3. Безвредность
4. Высокая точность (около 91%).
К минусам сонографии маточных труб можно отнести только высокую стоимость исследования.
Проблемы, которые могут возникнуть во время сонографии маточных труб
Во время диагностики, как правило, проблем не возникает. В редких случаях во время сонографии маточных труб при введении УЗИ-контраста могут возникнуть болевые ощущения, что означает, что специалист вводит жидкость под большим давлением, снизив давление на шприц, боль тут же уйдёт.
Случаются и такие ситуации, при которых может наступить временная непроходимость интерстициального отдела маточной трубы. Спазм сфинктера в интерстициальном отделе маточной трубы – это относительно частое явление, но кратковременное, достаточно лишь прекратить введение УЗИ-контраста в полость матки. Спазм в интерстициальном отделе маточной трубы вскоре проходит, и контрастная жидкость попадает из полости матки в фаллопиевы трубы.
Метросальпингография (МСГ) маточных труб – это диагностика маточных труб, при которой также вводится рентгеноконтрастная жидкость и при помощи рентгенаппарата делается снимок. К плюсам можно отнести относительно высокую точность (около 80%), доступность (такие услуги предоставляются во многих, даже маленьких, городах) и невысокая стоимость.
К минусам можно отнести облучение рентгеновскими лучами, рентгеноконтрастная жидкость может вызывать в будущем слипание труб. При проведении данного метода также может возникнуть спазм сфинктера в интерстициальном отделе маточной трубы.
Основные патологии маточных труб, диагностируемые у женщин
Гемосальпинкс – это увеличение маточной трубы из-за скопления менструальной крови в маточной трубе, обусловленное изменениями в её строении, из-за чего часть крови забрасывается в интерстициальный отдел маточной трубы. Причинами возникновения гемосальпинкса могут служить венерические заболевания, острые и хронические паталогии матки и мочевого пузыря.
Гидросальпинкс – это увеличение маточной трубы из-за скопления в ней прозрачной (бледно-жёлтой) жидкости вследствие её воспаления (сальпингита).
Сальпингит – это воспаление маточных труб, вызванное различными инфекциями (гоннококки, хламидии, эшерихии и др.), зачастую протекает синхронно с воспалением яичников.
При отсутствии лечения маточных труб абсолютно все воспалительные процессы провоцируют образование спаек на маточных трубах, что приводит к их непроходимости.
Довольно часто пропагандируется врачами проводить чистку маточных труб у женщин. Нужно помнить, что такого рода лечение должно подобрано исходя из индивидуальных особенностей организма, от степени патологии и только после полного и точного обследования маточных труб. На сегодняшний день существует четыре способа чистки маточных труб у женщин: лапароскопия, гидротурбация, реканализация и фертилоскопия.
Источник
роксимальная трубная окклюзия. Лечение гистеросальпингографией
Проксимальная трубная окклюзия. Лечение гистеросальпингографиейДвусторонняя проксимальная трубная окклюзия обычно обусловлена анатомическим причинами, односторонняя чаще всего возникает вследствие спазма устья маточной трубы или ее закупорки слизью, различными фрагментами, пузырьками воздуха. Одностороннюю трубную окклюзию выявляют у 10-24% пациенток, однако при повторной гистеросальпингографии (ГСГ) или лапароскопической хромотубации маточные трубы в 16-80% случаев оказываются проходимыми. В одном из исследований изменение положения женщины таким образом, что проксимальная трубная окклюзия оказывалась внизу, обеспечивал проходимость маточных труб в 63%. Авторы полагают, что данный эффект обусловлен расправлением маточной трубы, однако, возможно, это связано с перемещением пузырьков воздуха. Поворот пациентки в положение, когда трубная окклюзия оказывалась сверху, не влиял на проходимость маточных труб.
Лечение проксимальной трубной окклюзии гистеросальпингографиейКак было отмечено выше, у 60% женщин с проксимальной трубной непроходимостью, по данным гистеросальпингографии (ГСГ), при повторном исследовании через месяц маточные трубы оказываются проходимыми. Таким образом, после первой гистеросальпингографии (ГСГ) не рекомендуется сразу начинать лечение. Если через месяц, по данным повторной гистеросальпингографии (ГСГ), проксимальная трубная окклюзия сохраняется, возможно проведение селективной сальпингографии. Повторная гистеросальпингография (ГСГ) (при внутривенном введении седативных средств) осуществляется посредством баллонного катетера, через который под рентгеноскопическим контролем к рогу матки проводят тонкий катетер (№ 5). Затем вводят контрастное вещество, и таким образом устанавливают проходимость в трети случаев.
Если при селективной сальпингографии латеральные две трети маточной трубы остаются окклюзированными, можно применить канюлирование фаллопиевых труб. Через устье трубы проводят гибкий проводник, по нему вводят катетер № 3 и проводят введение контраста. Эффективность данной процедуры более 85%. При неэффективности канюлирования в 93% случаев выявляется нодозный перешеечный сальпингит, хронический сальпингит, фиброз. Частота наступления беременности в интервале от 6 до 12 циклов составляет от 30 до 40%, из этих беременностей 5-10% — эктопической локализации. Происходит повторная окклюзия около трети открытых маточных труб. При уни- или билатеральной селективной сальпингографии доза облучения составляет от 25 сГр; при билатеральном канюлировании маточных труб — до 78,5 гГр. Частота перфорации маточных труб составляет в 3-11% и является безвредной. При наличии показаний к лапароскопии канюлирование маточных труб можно провести с помощью гибкого проводника и внутреннего катетера, вводимых в устье трубы через операционный канал гистероскопа. Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 — Вернуться в оглавление раздела «гинекология» Оглавление темы «Хирургическая стерилизация женщин. Гистеросальпингография (ГСГ)»:
|
Источник
Трубное бесплодие
У подавляющего большинства молодых здоровых супружеских пар зачатие происходит в течение 6-12 месяцев половой жизни без контрацепции. Однако около 10-15% семей сталкиваются с тем, что беременность никак не наступает.
Частота бесплодия в браке остается на стабильном уровне на протяжении последних 20-30 лет. При этом отмечается снижение рождаемости и фертильности, что обусловлено социальными факторами (более поздний возраст вступления в брак и планирования беременности). На сегодняшний день все больше женщин откладывают вопрос деторождения на период после 37-40 лет.
Бесплодие может быть обусловлено мужским, женским фактором или их сочетанием. Среди причин женского бесплодия выделяют такие, как:
- дисфункция яичников (нарушение созревания зрелого ооцита);
- шеечный фактор (нарушение свойств цервикальной слизи, обеспечивающих проникновение сперматозоидов в полость матки);
- патология полости матки (различные состояния, препятствующие имплантации и развитию эмбриона);
- трубный фактор (нарушение проходимости маточных труб).

Лапароскопическая миомэктомия
Золотой стандарт в лечении миомы матки
Трубный фактор, обусловленный непроходимостью маточных труб, выявляется в 30-35% случаев, являясь основной причиной бесплодия. Каковы же основные причины развития этой патологии?
Причины непроходимости маточных труб
Наиболее часто непроходимость маточных труб бывает спровоцирована воспалением в малом тазу, обусловленным такими инфекциями, как хламидиоз и гонорея. На фоне длительно существующего поражения тканей происходит склеивание стенок маточных труб (окклюзия) и изменяются структуры, отвечающие за продвижение яйцеклетки, что значительно повышает риск возникновения внематочной беременности. Степень поражения фаллопиевых труб зависит от выраженности и продолжительности воспалительного процесса.

Примерно у каждой десятой пациентки с выявленным трубным фактором в основе бесплодия лежит эндометриоз – хроническая патология, которая диагностируется примерно у 10-16% женщин репродуктивного возраста. Считается, что во время менструации происходит ретроградный (обратный) заброс содержимого полости матки в фаллопиевы трубы и полость малого таза с последующим прикреплением к поверхности брюшины и возникновением воспалительного процесса.
У пациенток с туберкулезом органов дыхания поражение малого таза и непроходимость маточных труб выявляются в 10-20% случаев.
Кроме того, к возникновению спаечного процесса в малом тазу приводят неоднократные хирургические вмешательства.
Диагностика непроходимости маточных труб
Проверку проходимости маточных труб осуществляют с помощью гистеросальпингографии и/или лапароскопии с хромогидротубацией.
Лапароскопия
Лапароскопия позволяет получить представление о состоянии органов брюшной полости и малого таза, диагностировать спаечный процесс и эндометриоз. Для проверки проходимости труб в полость матки через цервикальный канал вводится краситель, после чего отслеживается его выход через маточные трубы в брюшную полость. Возможно также параллельное проведение диагностической гистероскопии, позволяющей оценить состояние полости матки.
Гистеросальпингография
Гистеросальпингография считается менее инвазивной процедурой. Суть метода заключается в оценке состояния полости матки и маточных труб за счет их контрастирования. Исследование проводится, как правило, в первую фазу менструального цикла сразу после прекращения кровянистых выделений. Перед проведением манипуляции необходимо исключить наличие воспалительного процесса во влагалище и цервикальном канале для предотвращения распространения инфекции.
В полость матки через цервикальный канал вводится контрастное вещество, после чего под контролем рентгена или ультразвука делается ряд снимков.
В норме маточные трубы, заполненные контрастом, имеют вид тонких линий, а контрастное вещество свободно изливается в брюшную полость. При наличии патологии (перитубарных спаек, окклюзии, расширения просвета трубы) характерные изменения хорошо видны на снимке. Если полость матки заполняется контрастным веществом неравномерно, можно заподозрить внутриматочную патологию (полип эндометрия).
Недостатком метода является возможный спазм маточных труб в ответ на введение контрастного вещества.
Поражение проксимального и дистального отделов трубы
Различают непроходимость маточных труб в проксимальном (наиболее приближенном к матке) и дистальном (наиболее удаленном от нее) отделах.
При нарушении проходимости в проксимальном отделе трубы затрудняется проникновение сперматозоидов в те ее области, где в норме происходит оплодотворение. При поражении дистального отдела трубы нарушается захват яйцеклетки во время овуляции.

Непроходимость в проксимальном отделе встречается реже (примерно в 10-24% случаев). Хирургическое лечение, как правило, не показано в связи с низкой частотой имплантации и высоким риском разрыва трубного угла во время беременности.
Непроходимость в дистальных отделах встречается значительно чаще и успешно устраняется с помощью таких оперативных методов, как:
- Сальпингостомия — операция, которая подразумевает восстановление просвета маточной трубы на том участке, где он был перекрыт;
- фимбриолизис и фимбриопластика – лапароскопические операции, которые позволяют устранить слипание фимбрий (специальных ворсинок, расположенных на воронке маточной трубы, которые захватывают зрелую яйцеклетку после выхода из яичника и направляют ее в трубу).
Вероятность наступления беременности после хирургической коррекции зависит от степени первоначального поражения трубы. Наиболее благоприятным периодом для зачатия являются первые 6-12 месяцев с момента оперативного лечения. В дальнейшем шансы на наступление беременности значительно снижаются.
Непроходимость дистальных отделов маточной трубы на фоне воспалительного процесса может приводить к образованию гидросальпинкса – скопления жидкости в трубе вследствие нарушения ее крово- и лимфообращения. Данное состояние оказывает негативное влияние на вероятность наступления беременности, поскольку излитие жидкости в полость матки снижает шансы на прикрепление эмбриона к стенкам и может способствовать его вымыванию наружу.
Если имеет место патология маточных труб, не поддающаяся хирургической коррекции, или беременность не наступает в течение 1-2 лет после лапароскопии, врач может рекомендовать экстракорпоральное оплодотворение.
При сочетании трубного фактора бесплодия с другими, такими как сниженные показатели спермограммы, поздний репродуктивный возраст пациентки или наличие эндокринных нарушений, целесообразно применение метода ЭКО без предварительного оперативного лечения.
Таким образом, наличие трубного фактора на сегодняшний день не является непреодолимым препятствием для достижения беременности, и применение современных эффективных методов лечения позволяет успешно преодолеть бесплодие.
Автор: Романова Наталья Владимировна, к.м.н., врач гинеколог-репродуктолог сети Центров репродукции и генетики Нова Клиник.
На правах рекламы
Источник