Одна маточная труба плохая спермограмма
Содержание статьи
Морфология сперматозоидов — как улучшить показатели?
Состояние, при котором нарушается формирование и созревание мужских половых гамет называют тератозооспермией. Для него характерно ухудшение морфологических показателей более чем у половины сперматозоидов. Такие клетки не способны достигнуть яйцеклетки для оплодотворения. Если поврежденный спермий все же оплодотворил женскую гамету, то эмбрион формируется нежизнеспособный, что приводит к самопроизвольному аборту на ранних гестационных сроках.
Можно ли при данной проблеме улучшить морфологию спермограммы? Какие способы наиболее эффективны?
Что значит плохая спермограмма?
Данная проблема особенно актуальна для жителей мегаполисов с загрязненной окружающей средой, напряженным ритмом жизни. Плохой считается спермограмма, которая указывает на непригодность спермы для оплодотворения. Причин может быть много: плохая морфология спермограммы, уменьшение объема эякулята, низкая подвижность или агрегация сперматозоидов. Даже с нарушениями морфологии сперматозоидов в анализах, мужчина может оплодотворить женщину. Но чем хуже её результаты, тем меньше шансы достижения беременности. Ниже будут перечислены основные показатели спермограммы с их нормальными значениями.
Физические характеристики спермограммы
- Объем.
Нормой считается объем от 1,5 мл и больше спустя 3-5 дней полового воздержания. При меньшем объеме эякулята зачать ребенка маловероятно. - Время разжижения.
Не должно быть больше 60 минут. Если сперма разжижается дольше, это указывает на дисфункцию простаты. - Вязкость.
Лаборант поднимает сперму палочкой и смотрит, какой длины нить образуется. В норме – не больше 2 см. Стандартная высота нити у большинства мужчин — 0,5-1 см. - Кислотность (pH).
Малоинформативный показатель. Может изменяться в связи с воспалительными процессами, но также зависит от питания, физических нагрузок других особенностей образа жизни. В норме pH спермы — не меньше 7,2. - Цвет и запах.
Указываются в расшифровке спермограммы, но не имеют клинического значения. Влияния цвета или запаха спермы на фертильность мужчины не установлено.
Морфология сперматозоидов на этом этапе не исследуется. Дальше лаборант изучает сперму под микроскопом. Это один из наиболее важных этапов исследования. Он дает больше всего информации о том, какова морфология спермы.
Основные показатели спермограммы
- концентрация сперматозоидов в миллилитре эякулята — в норме не менее 15 млн/мл;
- общее количество сперматозоидов — от 40 млн;
- жизнеспособность (процент живых сперматозоидов) — не меньше 58%;
- агглютинация — отсутствует (если присутствует, указывается также область и степень агглютинации);
- агрегация сперматозоидов — отсутствует;
- клетки сперматогенеза (несозревшие сперматозоиды) — от 2 до 4%;
- лейкоциты — допускается до 1 млн/мл, все что больше говорит об активном воспалении;
- макрофаги (разновидность лейкоцитов) — нет;
- амилоидные тельца — нет;
- эритроциты (свидетельствуют о попадании крови в сперму) — нет;
- лецитиновые зерна — много.
На этом этапе можно заметить некоторые изменения в морфологии сперматозоидов, например, двойной хвост, или неправильно сформированную акросому. Но лучше всего морфологию сперматозоидов изучать после окрашивания мазка. Также врач проводит оценку подвижности сперматозоидов.
По этому показателю они делятся на 4 категории, обозначающиеся буквами латинского алфавита:
- А — с быстрым поступательным движением.
- В — с медленным поступательным движением.
- С — без поступательного движения (двигаются на месте).
- D — неподвижные мужские половые клетки.
В норме количество сперматозоидов категории А должно быть 32% и больше, категории А+В — от 40%. Категории С и D тоже указываются в процентах. Они не способны к оплодотворению яйцеклеток, поэтому чем меньше таких сперматозоидов, тем лучше. Определяется также морфология сперматозоидов. Процент морфологически нормальных форм должен быть 4% и выше. Для изучения морфологии сперматозоидов так же используют методику Крюгера.
Как улучшить спермограмму?
Перед назначением лечения проводится тщательная диагностика, позволяющая выявить этиологический фактор, изменивший морфологию эякулята. Главное обследование — спермограмма с морфологией по Крюгеру и MAR-тестом. В большинстве случаев этого достаточно, чтобы врач увидел полноценную картину заболевания и установил причины. При необходимости назначают ультразвуковое исследование мочеполовых органов, гормональную панель, генетическое исследование.
При изменении строения гамет на фоне инфекционного процесса показаны антибактериальные, противовоспалительные, симптоматические препараты. При эндокринных расстройствах применяются медикаменты, нормализующие гормональный статус. Наиболее часто патологические изменения в репродуктивной сфере наблюдаются при сахарном диабете, болезнях щитовидной железы, недостаточности надпочечников. При поражении мочевыводящих путей, онкологии мочеполовой системы, аденоме предстательной железы проводится хирургическое лечение, затем восстанавливающее. По результатам оценивается оплодотворяющая способность спермотазоидов.
При генетических дефектах гамет, обусловленной наследственной предрасположенностью, способы решения проблемы рассматриваются индивидуально.
Терапевтические направления
Чтобы повлиять на морфологию сперматозоидов необходим комплекс мер. Каким-то единственным методом ситуацию исправить невозможно. Терапия при тератозооспермии направлена на восстановление структуры половых клеток.
Действуют по четырем основным направлениям:
- Лечение основного заболевания, на фоне которого развилась тератозооспермия.
- Полноценное питание, включающее необходимые витамины и минеральные вещества, без которых не происходит нормальный сперматогенез.
- Медикаментозная терапия для улучшения качества семенной жидкости.
- Ведение здорового активного способа жизни.
Лечебные мероприятия, подбирающиеся индивидуально, помогут улучшить качество сперматозоидов и восстановить репродуктивную функцию.
Правильное питание
Авитаминоз, дефицит минералов в продуктах питания способствует нарушению сперматогенеза, изменению строения клеток и продукции спермы, образованию неполноценных гамет. Для улучшения морфологического состава семенной жидкости необходим качественный рацион.
Рекомендовано употреблять продукты:
- с высоким содержанием аскорбиновой кислоты и токоферола (витамин Е): зелень, фрукты, овощи;
- богатые цинком (один из главных компонентов для здорового сперматогенеза): морепродукты (морская жирная рыба, кальмары, устрицы), мясо (говядина, свинина), овощи (морковь, перец, чеснок), орехи, шоколад;
- содержащие витамин В9 (фолиевую кислоту): бананы, фасоль, печень, дыня, чечевица, абрикосы, зеленый горошек, грибы;
- с высоким составом коэнзим Q10: мясо курицы, куриные яйца, сардины, соевое масло, цельное зерно;
- с L-карнитином: баранина, крольчатина, утятина, гусятина, ракообразные, сельдь, печень трески, молоко;
- с аргинином: соевые зерна, кедровые орехи, арахис, яичный порошок.
Нужно ограничить потребление слишком жирных и пряных блюд, кофеиносодержащих и газированных напитков, полуфабрикатов. Алкоголь исключить полностью.
Лекарственная терапия
Если одна диета и изменение образа жизни малоэффективно, то дополнительно назначаются препараты, стимулирующие сперматогенез, улучшающие состав спермы, повышающие фертильность.
К таким средствам относятся:
- БАДы, содержащие высокоактивные биокомпоненты, предназначенные специально для укрепления мужского здоровья;
- фолиевая кислота участвует в формировании ДНК, РНК, способствует уменьшению числа спермотазоидов с неправильным хромосомным набором. В комбинации с витаминами группы В (В6, В12), применяется в лечении бесплодия. В сочетании с витамином Е стимулирует производство семенной жидкости, увеличивает количество эякулята;
- йодсодержащие препараты (Йодомарин);
- стимуляторы выработки гонадотропинов (Клостилбегит);
- янтарная кислота способствует устранению энергетического дисбаланса, повышает стрессоустойчивость, активизирует иммунитет, снижает токсичность лекарств, повышает работоспособность;
- препараты, улучшающие качество сперматозоидов;
- цинк регулирует уровень тестостерона, созревание гамет;
- медь — составляющая спермы, структурный компонент хвостиков;
- коэнзим Q10 оказывает антиокислительное, метаболическое действие на спермоплазму;
- селен регулирует функцию мужских гамет;
- кальциферол (витамин Д) — при его недостатке угнетается спермообразование.
Хорошо зарекомендовала себя физиотерапия, массаж предстательной железы. Процедуры проводятся строго по врачебному назначению при отсутствии противопоказаний. Для полноценного восстановления БАДы и витаминно-минеральные комплексы применяются непрерывным курсом, длительность которого определяется лечащим врачом. Для получения терапевтического эффекта нельзя самостоятельно прерывать курс, увеличивать продолжительность, менять дозировку и режим приема препаратов.
При отсутствии положительных результатов лечения показано ЭКО с ИКСИ. Процедура подразумевает введение генетического отцовского материала в материнскую яйцеклетку, используя специальную иглу.
Образ жизни и профилактика
Для восстановления детородной функции мужчинам с морфологическими изменениями гамет придется пересмотреть образ жизни.
Что нужно поменять или скорректировать:
- отказаться от табакокурения;
- не употреблять спиртное, особенно накануне попыток зачать потомство;
- сбалансировать питание, включив в рацион полезные продукты;
- нельзя переедать, голодать, придерживаться жестких диет;
- важна регулярность сексуальных отношений. 2-3 раза в неделю – оптимальное количество интимных контактов для здорового спермообразования. Сперматозоиды созревают 72-75 дней, поэтому редкий секс снижает подвижность клеток, частый – мешает созреванию гамет;
- частое посещение парилок, саун, бань, прием горячих ванн приводит к перегреванию мошонки. При повышении температуры в мошонке клетки не могут нормально созревать;
- не носить тесное синтетическое нижнее белье, тесные джинсы, сковывающие движение;
- своевременно лечить заболевания, чтобы не допускать хронизации процесса;
- повышать стрессоустойчивость, по возможности ограничить попадание в стрессовые ситуации;
- самостоятельно не принимать фармсредства. За несколько дней до попытки зачатия ограничить прием лекарств или отказаться полностью. Если препараты используются постоянно, то нужно предупредить врача;
- вакцинироваться от эпидпаротита;
- быть физически активным в течение дня, но не перетруждаться;
- следить за массой тела;
- исключить слишком высокие спортивные нагрузки;
- минимизировать токсическое воздействие вредных факторов на производстве.
Ранняя диагностика врожденных аномалий и своевременное лечение является профилактикой бесплодия. Взрослому мужчине нужно проходить профилактические осмотры у андролога или уролога для выявления проблем и их устранения, чтобы не было негативных последствий для детородной функции. Будущий отец должен достаточно отдыхать, чтобы организм успевал восстанавливаться.
Исключив негативные факторы можно добиться естественной беременности, если нет тяжелых отклонений в репродуктивном здоровье. При неэффективности терапевтических методов улучшения качества сперматозоидов прибегают к ВРТ.
***
Список литературы
- Российское общество урологов: Клинические рекомендации. Мужское бесплодие, 2019.
- G.R. Dohle, T. Diemer, A. Giwercman, Jungwirth, Z. Kopa, C. Krausz: Мужское бесплодие, 2011.
- Министерство здравоохранения Российской Федерации письмо от 15 февраля 2019 г. N 15-4/И/2-1218.
- В.Н. Ширшов: Современное состояние проблемы мужского бесплодия: обзор клинических рекомендаций европейской ассоциации урологов, 2016.
- New 2010 WHO Standards (5th Edition) for the Evaluation of Human Semen. Mahmood Morshedi Ph.D., HCLD(ABB).
- Артифексов С.Б. Андрологические аспекты бесплодного брака // Урол. нефрол. 1996. — N4.
- Медицинские лабораторные технологии и диагностика: Справочник. Медицинские лабораторные технологии / Под ред. А.И. Карпищенко. Санкт-Петербург: Интермедика, 1998.
- Руководство по андрологии / Под ред. О.Л.Тиктинского. Л.: Медицина, 1990.
Источник
епроходимость маточных труб — как лечить? Почему не получается забеременеть?
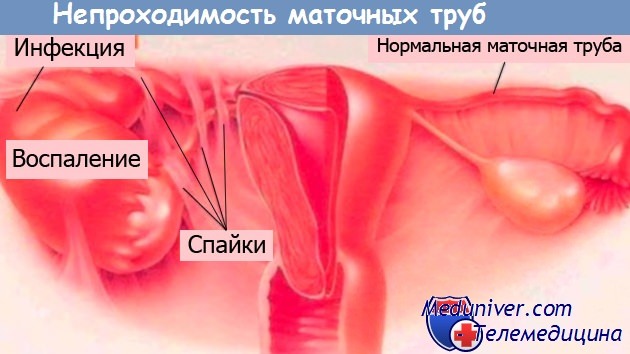
Непроходимость маточных труб — как лечить? Почему не получается забеременеть?Многие женщины, столкнувшиеся с проблемой непроходимости маточных труб или внематочной беременностью, впадают в панику и считают, что они уже никогда не смогут родить ребенка. Это неправильно. В последние годы в медицине произошел сильнейший прорыв, благодаря которому шанс стать матерью есть, даже если у вас диагностировали непроходимость маточных труб или была внематочная беременность. Непроходимость маточных труб, действительно, является одним из главных препятствий на пути к материнству. Но при своевременном обращении к врачу и лечении, можно избавиться от спаек маточных труб и родить здорового малыша. В сложных случаях, при полной непроходимости труб и их разрыве, женщине, желающей стать матерью, рекомендуется экстракорпоральное оплодотворение — ЭКО, которое в наши дни стал весьма популярным. Маточные (фаллопиевы) трубы представляют собой два отростка длиной около 10 см, соединяющих матку с яичниками. Расположены они симметрично друг к другу, по обеим сторонам матки. Эти трубы являются транспортным каналом, обеспечивающим попадание яйцеклетки в матку и сперматозоидов к месту ее оплодотворения. Если проходимость труб нарушена, яйцеклетка не может попасть в матку. Угрозу для жизни такое состояние не представляет, но забеременеть в этом случае женщина не может. Чаще всего непроходимость вызывает сальпингит — воспалительный процесс в маточных трубах. Начинается сальпингит при попадании инфекции из малого таза или кишечника, например, во время секса в критичные дни, установки внематочной спирали, абортов в анамнезе. Вследствие попадания инфекции нарушается перистальтика в маточной трубе и происходит ее «слипание».
Просвет маточных труб может закрыться также из-за спаек в малом тазу, представляющих собой тонкие тяжи или сращения из соединительной ткани между органами. Образуются они после хирургических операций на органах брюшной полости и малого таза, внематочной беременности, при наличии эндометриоза, полипов и опухолей в репродуктивной системе. Иногда причиной спаек в маточной трубе является врожденная аномалия их развития, что выясняется обычно только тогда, когда женщина обращается к врачу с жалобой на невозможность забеременеть. Ведь, если непроходимость труб вызвана спайками, никаких болей и других симптомов эта патология сама по себе не дает, кроме случаев, когда произошло смещение внутренних органов и нарушилось их нормальное функционирование. Если же причина возникновения непроходимости — сальпингит, то симптомы воспаления могут проявиться болью внизу живота, повышением температуры и слабостью. Лечение непроходимости маточных труб зависит от того, что привело к закрытию их просвета. Если это воспаление, то для лечения сальпингита в начальной стадии назначаются антибиотики и физиотерапевтические процедуры. При наличии спаек, рассасывание которых уже не представляется возможным консервативными методами лечения, врач дает направление на операцию. Проводится операция чаще всего лапароскопическим способом: спайки на маточной трубе удаляются вместе с участком трубы, где они находятся, затем труба сшивается, и препятствие к оплодотворению яйцеклетки полностью аннулируется. Однако в некоторых случаях даже после операции беременность может не наступить, например, когда у пациентки была полная непроходимость маточных труб и восстановить функции репродуктивных органов уже невозможно даже после операции.
Непроходимость маточных труб — заболевание, которое требует обязательного лечения, даже если женщина не планирует в данный момент забеременеть. Из-за наличия спаек в маточных трубах ухудшается кровообращение в малом тазу, нарушается работа внутренних органов и возрастает риск внематочной беременности, которая на сегодняшний день является наиболее распространенной причиной бесплодия у женщин. Из-за плохой проходимости маточной трубы или недостаточной ее перистальтики при наличии воспалений, яйцеклетка не может попасть в матку и сперматозоид, имеющий маленькие размеры, оплодотворяет ее прямо в трубе. Плодное яйцо внедряется в стенку маточной трубы и начинает там развиваться. Когда подросший плод начинает растягивать стенки трубы, возникают сильные боли в нижней части живота, отдающие в поясницу и кишку. Возникает тошнота, рвота, общая слабость и головокружение. Самочувствие женщины сильно ухудшается в случае, когда стенка трубы не выдерживает давления и разрывается. В этом случае, появляется серьезная угроза для здоровья беременной, начинается внутреннее кровотечение и возможен даже обморок. При наличии любых резких болей внизу живота у беременной женщины нужно срочно вызвать скорую помощь, если даже не произошел разрыв трубы, замершая трубная беременность или самопроизвольный аборт могут привести к бесплодию. При разрыве трубы проводится срочная полостная операция, а при раннем выявлении внематочной беременности врач дает направление на ее прерывание медикаментозным или хирургическим методом. В большинстве случаях — с помощью лапароскопии. При этом если плодное яйцо невозможно отделить от трубы, оно удаляется вместе с ней. Прогноз после проведенного хирургического лечения в большинстве случаях благоприятный, но недолгий. Уже через год спайки могут образоваться вновь. Поэтому женщине после операции по устранению непроходимости маточных труб рекомендуется как можно быстрее начинать планирование беременности. Учебное видео анатомии маточных труб
— Вернуться в оглавление раздела «Гинекология» Автор: Искандер Милевски |
Источник
Непроходимость маточных труб
Последнее обновление: 24.04.2020
Врач акушер-гинеколог высшей категории
Заведующая гинекологическим отделением сети многопрофильных клиник «Медгард-Саратов»
Непроходимость маточных труб в наше время — распространенная проблема у женщин детородного возраста, которые мечтают стать матерью.
По статистике, данное заболевание приводит в 25-30% случаев к бесплодию. А по частоте возникновения стоит сразу после нарушения овуляторной функции яичников.
 Непроходимость маточных труб — частая проблема у женщин
Непроходимость маточных труб — частая проблема у женщин
Непроходимость маточных труб — это заболевание женской половой системы, при котором нарушается проходимость или наблюдается дисфункция фаллопиевых труб.
Когда нарушается проходимость маточных труб, созревшая яйцеклетка погибает через короткое время будучи неоплодотворенной. А если оплодотворение все-таки произошло, имеется большая вероятность развития внематочной беременности.
Роль маточных труб в процессе зачатия
Фаллопиевые трубы — это парные структуры женской половой системы, расположенные в малом тазу и анатомически соединяющие яичники с маткой. Они принимают важное участие в репродуктивном процессе. Без правильно функционирующих фаллопиевых труб зачатие может быть трудным или невозможным.
Каждый месяц созревшая яйцеклетка в период овуляции из яичников по маточным трубам попадает в матку.
Когда происходит слияние яйцеклетки и сперматозоида, маточные трубы начинают “создавать” комфортные условия для успешного зачатия и подготовки к передвижению эмбриона в матку, где он успешно имплантируется в стенку. Во время этих процессов секреторные клетки слизистой оболочки труб активно вырабатывают питательные вещества и факторы роста. Оплодотворение и раннее эмбриональное развитие происходят в ампуле маточной трубы. Сама транспортная функция фаллопиевых труб зависит от трех факторов: трубной моторики, трубных ресничек и трубной жидкости. Мерцательное движение клеток, выстилающих слизистую оболочку маточных труб, скоординированная мышечная активность матки и маточных труб приводят к успешному зачатию и переносу эмбриона в матку. Весь этот процесс может занять от нескольких часов до нескольких дней.  Маточные трубы в процессе зачатия
Маточные трубы в процессе зачатия
Какие бывают виды непроходимости маточных труб?
Обструкция может быть односторонним или двусторонним процессом. Может включаться в патологический процесс только определенная часть трубы или несколько частей. Маточная труба может быть перекрыта частично (частичная обструкция) или на всем ее протяжении (полная обструкция).
В зависимости от того, на каком уровне фаллопиевой трубы произошел патологический процесс, непроходимость маточных труб классифицируют на:
непроходимость интрамурального участка;
непроходимость перешейка трубы;
непроходимость в извилистой части;
непроходимость воронки.
Мнение эксперта
Для лучшей диагностики и более качественного лечения большое внимание уделяют причинно обусловленному фактору. Вследствие этого непроходимость маточных труб могут делить на анатомическую и физиологическую обструкции.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Анатомическая обструкция возникает в результате механического препятствия в просвете маточной трубы. Это могут быть спайки, рубцы, полипы, новообразования, слизь, гной.
Когда продвижение яйцеклетки затрудняется в результате нарушения перистальтики или спазмов в маточной трубе без видимых анатомических изменений, речь будет идти о функциональной непроходимости маточных труб.
В редких случаях обструкция маточных труб может диагностироваться как врожденный дефект и остается незамеченной до тех пор, пока женщина не достигнет совершеннолетия и не попытается забеременеть.
 Виды непроходимости маточных труб
Виды непроходимости маточных труб
Причины трубной непроходимости
Существует много факторов, которые приводят к трубной непроходимости. Часто эти патологические изменения происходят вследствие другого заболевания.
Среди них:
1. Наследственный фактор – когда трубы полностью отсутствуют или недоразвиты от рождения.
2. Ранее перенесенная инфекция, в том числе, инфекции передаваемые половым путем. Так, хламидийная инфекция или гонорея способствует появлению спаек и рубцов, которые создают препятствия для яйцеклетки и приводят к возникновению трубной непроходимости.
 Инфекции — причина непроходимости маточных труб
Инфекции — причина непроходимости маточных труб
3. Хирургическое вмешательство, неблагоприятный послеоперационный период, неудачные медицинские и диагностические манипуляции могут приводить к образованию спаек в брюшной полости и органах малого таза. Например, медицинские аборты, введение спирали, стерилизация и последующие попытки восстановить репродуктивную функцию женщины.
4. В последнее время эндометриоз и фиброзные опухоли становятся распространенным фактом в мире и часто являются причиной возникновения трубной непроходимости.
Непроходимость маточных труб: признаки
Многие пациентки не сталкиваются с проявлениями заболевания до тех пор, пока не возникают проблемы с зачатием. На протяжении года без использования контрацептивов при активной половой жизни их попытки забеременеть остаются безуспешными.
Данная патология может сопровождаться мало специфическими симптомами и жалобами и их не следует игнорировать.
Симптомы непроходимости маточных труб следующие:
невыраженные боли внизу живота;
специфические выделения из влагалища;
различные нарушения менструального цикла (периодические задержки, скудные или, наоборот, чрезмерные выделения);
вагинальный дискомфорт.
 Болевые симптомы непроходимости маточных труб
Болевые симптомы непроходимости маточных трубВозможна ли беременность при непроходимости маточных труб?
При частичной непроходимости маточной трубы у женщины есть шанс забеременеть. Однако, часто при частичной обструкции происходит развитие внематочной беременности — состояние, при котором оплодотворенная яйцеклетка имплантируется в стенку маточной трубы. При отсутствии лечения развиваются опасные для жизни осложнения: массивное кровотечение, разрыв маточной трубы, болевой шок.
Полная непроходимость маточных труб — серьезный диагноз для женщины. При этом гинекологическом синдроме просвет яйцевода на всем его протяжении полностью перекрывается. В этом случае можно утверждать, что у женщины полное бесплодие.
Основными причинами полной трубной непроходимости могут быть спаечный процесс, инфекция, стерилизация. В редких случаях встречается врожденная аномалия — недоразвитие или отсутствие маточных труб.
Устранить полную трубную непроходимость возможно, если сама труба не деформирована и воспалительный процесс не перешел в хроническую стадию.
В случае, когда восстановить проходимость труб не удается, единственный способ забеременеть — это экстракорпоральное оплодотворение или суррогатное материнство.
 Возможна ли беременность при непроходимости маточных труб?
Возможна ли беременность при непроходимости маточных труб?
Диагностика непроходимости маточных труб
Многие женщины, у которых диагностируют непроходимость маточных труб, что делать не знают. В первую очередь, нужно обратиться к своему гинекологу, узнать основные причины непроходимости и затем устранять эти причины.
Диагностика проводится в несколько этапов. Прежде всего, врач должен определить, созревает ли яйцеклетка.
Если нарушена овуляторная функция, то нет смысла восстанавливать проходимость труб.
Если овуляция в норме, врач проводит обследование женщине, которое позволяет оценить проходимость маточных труб.
 Диагностирование непроходимости маточных труб
Диагностирование непроходимости маточных труб
В этом случае проводятся следующие манипуляции:
Гинекологический осмотр, благодаря которому обнаруживаются послеоперационные рубцы, спайки, тяжи, уплотнения, утолщения и кисты.
УЗИ женской половой системы дает возможность выявить анатомические изменения, воспалительные процессы, новообразования. Проводится в первые дни менструального цикла.
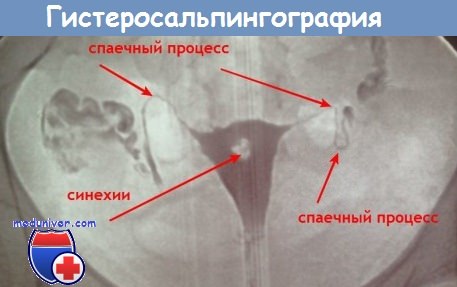
Гистеросальпингография позволяет обнаружить саму непроходимость и локализацию обструкции. Перед исследованием женщина сдает клинический анализ крови и мочи, врач берет мазок на микрофлору из влагалища. Процедура гистеросальпингографии длится примерно 30-40 минут. Во время исследования женщина может испытывать дискомфорт, напоминающий болевой синдром в период менструации, при этом он будет более выражен у нерожавших девушек. Часто для предотвращения боли и чтобы предупредить спазм маточных труб, которые могут исказить результаты исследования, рекомендуют перед приемом принять спазмолитические препараты. Если болевой синдром выраженный, женщине могут предложить проведение данной процедуры под местной анестезией.
 Причины бесплодия у женщин
Причины бесплодия у женщинВо время гистеросальпингографии женщина ложится на кушетку и врач тонким катетером в матку вводит рентгеноконтрастное вещество. После поступления жидкости в матку и в трубы при непроходимости маточных труб на рентгенограмме регистрируются патологические изменения. Чтобы снизить вероятность заражения при гистеросальпингографии, рекомендовано за несколько дней до гистеросальпингографии провести короткий курс антибиотикотерапии.
Более безопасный диагностический метод, но менее информативный — гидросонография. Исследование проводят с контрастным веществом. Сам метод высокочувствительный, легко переносится женщинами и проводится без использования анестезии. Если контрастное вещество выходит из маточных труб в брюшную полость, то они проходимы и причины бесплодия не связаны с патологическими изменениями в маточных трубах.
Более сложной диагностической процедурой при непроходимости маточных труб является диагностическая лапароскопия. Операция выполняется под общим наркозом и длится примерно полчаса. Во время процедуры лапароскопии оптическое устройство и специальные инструменты помещаются через один или два небольших разреза на животе. Лапароскопия отображает внутреннюю поверхность брюшной полости и позволяет легко понять патологические изменения, связанные с внешними поверхностями яичников, матки и труб.
Непроходимость маточных труб лечение
Узнать как лечить непроходимость маточных труб можно только после полного обследования и решать должен только врач.
Лечение включает в себя консервативные и хирургические методы. Выбор метода лечения зависит от стадии патологического процесса в маточных трубах, локализации и протяженности участка, в котором возникла непроходимость.
Профессор Армен Тер-Овакимян о проблеме непроходимости маточных труб. Источник —
MedPort .ru
Консервативное лечение может быть эффективным только на ранних стадиях развития трубной непроходимости. Назначаются гормональные и противовоспалительные препараты, антибиотикотерапия, витаминный комплекс, подбирают правильные гигиенические средства для интимной гигиены. Интимный гель “Гинокомфорт” с восстанавливающим эффектом рекомендуют женщинам после курса антибиотикотерапии с целью восстановления нормальной микрофлоры влагалища и устранения вагинального дискомфорта.
Часто используют в комплексе с основным лечением физиотерапию (например, электрофорез с рассасывающимися препаратами), лечебную физкультуру и массаж тазовой области.
 Методики лечения непроходимости маточных труб
Методики лечения непроходимости маточных труб
Мнение эксперта
Медикаментозная терапия хорошо зарекомендовала себя при функциональном бесплодии, однако наиболее эффективным методом лечения является хирургический метод. В наше время обструкция яйцеводов устраняют путем лапароскопии – малотравматичной, быстрой и результативной операции. Хирургическая техника заключается в рассечении спаек в малом тазу и реконструкции маточной трубы.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Гораздо реже применяют разрез в виде срединной лапаротомии. Стоит помнить, что неэффективная первая лапароскопия в большинстве случаев свидетельствует о том, что следующая тоже будет неэффективной.
К лапаротомической технике прибегают, когда у женщины обнаруживаются серьезные патологические состояния (например, опухолевый процесс).
Лечение непроходимости маточных труб народными методами
Нетрадиционная медицина как монотерапия не оправдана и может привести к осложнениям. Хороший эффект от лечения трубной непроходимости наблюдается в виде дополнения к основной терапии под контролем лечащего врача.
Лечение народными средствами включает прием настоев, отваров, настоек из трав, а также средства местного действия (спринцевание, специальные свечи и тампоны).
Источники:
- Акушерство. Клинические лекции, учебное пособие. Макаров О.В. – 2007.
- Внематочная беременность. Дамиров М.М., издательство Бином. – 2019
- Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии. Практическое руководство. Кулаков В.И., Прилепская В.Н., Радзинский В.Е.– 2007.
- Диагностика гинекологических заболеваний с курсом патологической анатомии. Серов В.Н. – 2003.
Популярные вопросы
Можно ли восстановить трубки, если они рассечены и завязаны. Если да, то как это сделать?
После проведения стерилизации восстановить проходимость маточных труб и успешное функционирование для осуществления репродуктивных планов фактически не возможно. Порекомендую обратиться к репродуктологу для возможного решения в пользу ЭКО.
День добрый! 5 лет назад была операция: удалили трубы и 1 яичник. Сейчас 43 года и началась менопауза: все симптомы и прекратилась менструация. Подскажите, пожалуйста, есть ли какой-то вариант лечения, кроме гормонов? Очень сложное состояние сейчас. Какие натуральные средства можно применять? Благодарю!
Здравствуйте! Можно воспользоваться средствами, содержащими фитоэстрогены, антиоксиданты, витаминные комплексы. Это поможет облегчить состояние. К таким препаратам в линейке средств относится Гинокомфорт климафемин. Средство применяется по 1 т 1 раз в день на протяжении 3 месяцев.
Добрый день, у меня была внематочная беременность, 30.06.19 сделали операцию и удалили правую трубу,а месячных нет, хотя должны придти были 22-25.07 проверила тест показал 2 полоски, подскажите я что опять беременная?
Здравствуйте! После операции должны были быть кровянистые выделения из половых путей сразу, так как беременность удалена и происходит отторжение слизистой из полости матки. Поэтому цикл восстановится в новом рит?