Нервные спазмы маточных труб
Содержание статьи
«Непроходимость маточных труб» (ж-л «9 месяцев», №6, автор акушер-гинеколог, к.м.н.Пискунова Ю.А.)
Непроходимость маточных труб является одной из частых причин бесплодия. Каким образом выявляется эта патология и какое лечение предстоит пройти женщине на пути к материнству?
Экскурс в физиологию
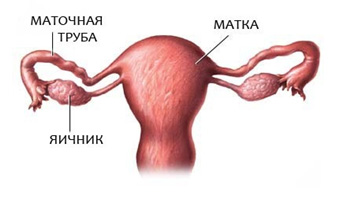
Маточным трубам отведена важная роль в наступлении беременности: они проводят сперматозоиды в брюшную полость к месту оплодотворения. При овуляции яйцеклетка выходит из яичника и попадает в брюшную полость, где захватывается бахромками маточной трубы и попадает в ампулярную ее часть. Там яйцеклетка встречается со сперматозоидом. Формируется зигота (оплодотворенная яйцеклетка), которая с помощью мышечных сокращений трубы и ресничек продвигается в полость матки. Нарушение или замедление проходимости может вести к различным проблемам — от бесплодия до наступления внематочной беременности.
Как устроена маточная труба
Маточная труба — парный орган, который располагается почти горизонтально по обеим сторонам верхней части матки. Трубы представляют собой цилиндрической формы канальцы, один конец которых открывается в брюшную полость, другой — в полость матки. Длина трубы у взрослой женщины достигает 10—12 см, а ширина — 0,5 см. Правая и левая трубы могут быть неодинаковой длины.
Наружный конец, или воронка маточной трубы, имеет брюшное отверстие, окруженное большим количеством бахромок; диаметр этого отверстия до 2 мм. Это отверстие соединяет полость брюшины через маточную трубу, матку и влагалище с внешней средой. Далее по направлению к полости матки маточная труба имеет расширенную часть – ампулу. Ампула является наиболее длинной частью маточной трубы, имеет изогнутую форму; просвет ее шире, чем у других частей, толщина до 8 мм. Более прямая и узкая часть маточной трубы, ее перешеек, подходит к углу матки — это самый тонкий участок трубы, просвет его очень узок, толщина около 3 мм; он открывается в полость матки отверстием, имеющим диаметр до 1 мм. Внутренняя оболочка маточных труб покрыта ресничками, которые создают колебательные движения в сторону маточного конца трубы; в просвете трубы содержится секрет.
Нарушение проходимости может быть вызвано изменениями внутри самой трубы, например слипанием стенок в результате воспалительного процесса или околотубарными (перитубарными) изменениями, такими, как спаечный процесс (формирование соединительно-тканных сращений, перетяжек, тяжей между соседними органами, которые меняют их правильное анатомическое расположение, нарушают нормальную физиологическую подвижность органов).
Если проходимость маточных труб нарушена, то оплодотворение становится невозможным. Если же повреждена мышечная оболочка трубы (в связи с воспалительным процессом) и нарушена динамика движения, то продвижение зиготы в сторону полости матки затруднено.
Если оплодотворенная яйцеклетка находится в трубе более 4 суток, то ее прикрепление может произойти там же. В результате этого развивается трубная (внематочная) беременность.
Нарушение проходимости и функциональную неполноценность маточных труб выявляют в среднем у 30—50% женщин, страдающих бесплодием. К факторам, приводящим к поражению маточных труб, относятся:
- воспалительные заболевания органов малого таза – сальпиноофориты – воспаление яичников и маточных труб;
- эндометриты – воспаление слизистой оболочки матки (особенно вызванные хламидийной инфекцией);
- аппендицит;
- эндометриоз (разрастание очагов эндометрия – слизистой оболочки матки в стенку матки и за пределы матки);
- спаечный процесс в малом тазу;
- перенесенные операции на маточных трубах и использование внутриматочных контрацептивов.
У 50% женщин с нарушением проходимости труб не удается распознать причину поражения.
Диагностика
При обследовании женщин со сложностями в наступлении беременности оценке проходимости маточных труб уделяется пристальное внимание. К методам, позволяющим оценить состояние маточных труб, относятся гистеросальпингография, соногистерография и лапароскопия. Обследование на проходимость маточных труб проводят всем женщинам, страдающим бесплодием.
Условия обследований. Все методы оценки состояния маточных труб основаны на прохождении специальных растворов в полость матки, маточные трубы, а потом — в брюшную полость. Вместе с ними могут проникать и микроорганизмы, находящиеся во влагалище, шейке матки. Если исследование проходимости маточных труб проводится на фоне не пролеченного хронического воспалительного процесса, оно может привести к обострению воспаления после процедуры и резко ухудшить состояние труб. Поэтому обязательным общим условием обследования перед процедурами является оценка характера выделений влагалища и канала шейки матки с помощью мазков и обследований на инфекции, передаваемые половым путем (методом ПЦР), и анализ крови на ВИЧ, сифилис, гепатиты В и С. В случае если результаты анализов неблагополучны, надо обязательно провести лечение до исследования и добиться их стойкой нормализации, разумеется, под наблюдением врача.
Остановимся на каждом из методов диагностики.
Рентгенологическая гистеросальпингография. Гистеросальпингография (ГСГ) до недавнего времени являлась одним из наиболее часто используемых методов исследования состояния маточных труб. Кроме этого, ГСГ также позволяет оценить состояние полости матки.
При этом методе в полость матки вводят водорастворимые препараты, которые видны при рентгеновском исследовании. Исследование проводится в рентгенологическом кабинете поликлиники или стационара.
При ГСГ после введения влагалищного зеркала в шейку матки вводят специальный наконечник. Через него вводят рентгенконтрастную жидкость в полость матки, откуда она попадает в маточные трубы и брюшную полость. Для рентгеновской ГСГ используются йодсодержащие контрастные вещества ВЕРОГРАФИН, УРОГРАФИН, УРОТРАСТ. По мере поступления жидкости последовательно производят несколько снимков.
ГСГ производят сразу после менструации. Это вызвано двумя причинами: во-первых, в эти сроки исключается радиационное воздействие на оплодотворенную яйцеклетку (так как овуляция еще не произошла), и во-вторых, не нарушается процесс прикрепления оплодотворенной яйцеклетки к стенке матки, так как имплантация происходит во второй фазе менструального цикла. ГСГ может проводиться и во второй фазе цикла, в этом случае помимо проходимости маточных труб более благоприятны условия для оценки таких патологий, как полипы, гиперплазия эндометрия (чрезмерное разрастание слизистой матки), эндометриоз – разрастание слизистой матки в мышечный слой. В любом случае женщине, планирующей рентгеновскую гистеросальпингографию, рекомендуют предохраняться от беременности на протяжении всего цикла, так как исследование, проводимое во второй фазе менструального цикла, станет причиной прерывания вероятной беременности.
ГСГ является достаточно информативным методом исследования. С его помощью можно выявить пороки развития внутренних половых органов, внутриматочные сращения (они называются синехии), заподозрить туберкулез половых органов (тела матки, маточных труб, яичников). Попадание контрастного вещества в брюшную полость с одной или с обеих сторон свидетельствует о проходимости маточных труб, при этом замедленное прохождение контрастного вещества по одной из маточных труб может указывать на наличие ее функциональной неполноценности. В случае поражения маточных труб ГСГ позволяет выявить место и вид поражения. На основании данных, полученных при ГСГ, можно прогнозировать объем и способ лечения, направленного на восстановление функции маточных труб.
Несколько особенностей проведения ГСГ:
- В зависимости от эмоционального состояния женщины в ряде случаев может наблюдаться спазм канала шейки матки и маточных труб, что затрудняет проведение процедуры. Для того чтобы решить эту проблему, врач за несколько дней до процедуры может назначить спазмолитики и обезболивающие препараты (например, БАРАЛГИН). При введении наконечника женщина может испытывать умеренные болезненные ощущения внизу живота. При введении контрастного вещества возникает чувство тяжести внизу живота.
- Во время исследования могут быть боли в животе, головокружение.
- Женщинам с аллергией на йод врач посоветует выбрать другой метод оценки проходимости маточных труб.
Эхогистеросальпингоскопия. В последние годы в клиническую практику активно внедряется новый метод исследования состояния маточных труб — метод ультразвуковой гистеросальпингоскопии, или соногистерографии (СГГ).
При обычном УЗИ маточные трубы обычно не визуализируются, поэтому просвет труб заполняют веществом, видимым при УЗИ, в качестве которого применяют обычный физиологический раствор (0,9%-ный раствор натрия хлорида), раствор глюкозы или фурацилина. Это исследование дает возможность визуализации трубного просвета в реальном времени.
Эта процедура может производиться в любой день менструального цикла, однако предпочтительнее проводить ее в дни накануне овуляции, когда имеется наибольшее физиологическое расширение канала шейки матки, когда наблюдается наименьшая вероятность спазма, а также вероятность того, что исследование проводится уже беременной женщине, так как беременность в этот период еще не могла наступить. В некоторых случаях проведенная в период перед овуляцией соногистерография способствует расправлению маточных труб, нормализации их проходимости, и беременность наступает в этом или ближайших менструальных циклах.
Перед началом проведения соногистерографии производится влагалищное исследование для оценки взаимного расположения шейки матки и тела матки, затем —обычное УЗИ с трансвагинальным (влагалищным) датчиком. После этого с помощью влагалищного зеркала через канал шейки матки в полость матки вводят специальный катетер. С помощью специального шприца в катетер под контролем УЗИ медленно вводят физиологический раствор и прослеживают продвижение раствора в полость матки, маточные трубы и брюшную полость. В дальнейшем процедура осуществляется так же, как обычное УЗ-исследование, и занимает 10—15 минут.
Для проведения соногистерографии подходит любая стерильная жидкость, которая не оказывала бы никакого патологического воздействия при попадании в брюшную полость, поскольку часть жидкости во время исследования через проходимые маточные трубы выходит за пределы матки. Результатом проведенного исследования может быть определение нормальной проходимости труб, при односторонней непроходимости маточной трубы ток жидкости будет виден с одной стороны. С помощью СГГ можно также выявить различную патологию полости матки: полипы, миоматозные узелки, пороки развития матки.
При выполнении исследования могут быть боли или неприятные ощущения внизу живота. Связаны они могут быть со спазмом маточных труб, а также с тем, что при проходимости маточных труб в брюшную полость поступает небольшое количество жидкости. Проведение СГГ может сопровождаться головокружением.
В сравнении с гистеросальпингографией, ожидаемые неприятные ощущения от процедуры меньше, так как используемый объем жидкости и размер катетеров меньше. В связи с тем, что у некоторых женщин после этого исследования боли могут сохраняться, желательно, чтобы после процедуры кто-нибудь из близких сопровождал женщину до дома; при этом лучше не пользоваться общественным транспортом.
Лапароскопия. При лапароскопии в брюшную полость через 2—3 маленьких отверстия (1—2 см) вводится специальная оптическая система, позволяющая осмотреть внутрибрюшное пространство.
Различают диагностическую и лечебную (оперативную) лапароскопию. Во время диагностической лапароскопии проводят осмотр внутренних органов брюшной полости, оценивают их анатомию, взаимное расположение, проводят хромогидротубацию — собственно проверку проходимости маточных труб (через канал шейки матки вводят окрашенный физиологический раствор натрия хлорида и оценивают его прохождение по маточным трубам в брюшную полость по появлению в брюшной полости окрашенной жидкости). Во время оперативного этапа проводят манипуляции, направленные на устранение обнаруженных патологических изменений, например коагуляцию эндометриоидных очагов на брюшине, яичниках; разделение спаек, в том числе перитубарных (расположенных вокруг маточных труб); пластику маточных труб, пластику воронки маточной трубы (фимбриопластику). После проведенных манипуляций повторно оценивают проходимость маточных труб.
Особенностью этого метода является возможность непосредственной оценки анатомии малого таза. Помимо оценки состояния маточных труб можно получить информацию о наличии спаечного процесса, эндометриоза, анатомических нарушений и т.д.
Проведение лапароскопии особенно показано в тех случаях, когда при проведении других методов выявляются нарушения со стороны маточных труб. Бывают ситуации, когда по данным СГГ и ГСГ проходимость труб нарушена, а при лапароскопии нарушений нет. Этот феномен обусловлен развитием спазма маточной трубы, который исчезает во время лапароскопии, которая проводится под общим наркозом.
Ход процедуры. Лапароскопия требует госпитализации в стационар. Операция проводится в операционной под общим наркозом. Объем оперативного вмешательства зависит от выявленных изменений, этим же определяется длительность операции. Так, диагностическая лапароскопия может занимать около 30 минут, а лечебная — до 2 часов.
Операция подразумевает раннюю активизацию женщины: уже через 2 часа рекомендуется вставать и начинать движения, к вечеру — свободно ходить. В план реабилитационных мероприятий включают физиотерапию, специальную терапию, направлению на уменьшение спайкообразования (внутримышечное введение специальных препаратов, гимнастику).
Среди женщин с непроходимостью труб наиболее частой находкой при лапароскопии являются последствия перенесенных воспалительных заболеваний. Это может быть спаечный процесс, скопление жидкости в маточной трубе, обнаружение наружной формы генитального эндометриоза, когда в малом тазу на яичниках, маточных трубах, брюшине имеются разрастания очагов эндометрия (внутренней слизистой оболочки матки). Во время лапароскопии возможно не только обнаружение патологического процесса, но и проведение лечебных манипуляций — разделение спаек, удаление эндометриоидных очагов, восстановление нормальной анатомической формы и проходимости маточных труб.
До настоящего времени остается спорным вопрос, касающийся необходимости проведения лапароскопии женщинам, у которых при ГСГ или СГГ не удалось выявить патологии со стороны маточных труб. Единственно верным решением этой задачи является индивидуальный подход к каждой конкретной ситуации.
Перед лапароскопией обязательно проводят ряд диагностических мероприятий — гормональное обследование, комплексное УЗИ, ГСГ или СГГ, исследования микрофлоры влагалища и цервикальной слизи, комплекс обследований для оперативного вмешательства (клинические анализы крови и мочи, определение группы крови и резус фактора, обследование на ВИЧ, сифилис, гепатиты, биохимическое исследование крови). При наличии у женщины спаечного процесса в малом тазу требуется проведение курса противовоспалительной терапии даже при отсутствии клинических данных о наличии воспаления.
Противопоказания. Лапароскопия противопоказана в следующих случаях:
- при имеющихся или перенесенных менее чем 6 недель назад острых и хронических инфекционных и простудных заболеваниях;
- при воспалении придатков матки, маточных труб и яичников (противопоказание для проведения оперативного этапа лапароскопии);
- при отклонении в показателях клинических, биохимических исследованиях крови, свертывающей системе, ЭКГ);
- при повышении уровня лейкоцитов в мазке влагалищного содержимого в сочетании с нарушением микрофлоры.
Лечение
В целом, лечение трубного фактора бесплодия сводится к восстановлению проходимости маточных труб. В случаях, когда это невозможно, решается вопрос о проведении экстракорпорального оплодотворения.
Эффективность лечения этой формы бесплодия зависит от степени выраженности патологических изменений в малом тазу. Так, при небольшой выраженности спаечного процесса реконструктивные операции, выполненные лапароскопически, эффективны в половине случаев, а при наличии выраженных изменений (распространенного спаечного процесса, выраженных последствий воспалительных заболеваний) успех может быть достигнут лишь у небольшого процента женщин.
Если указанное оперативное вмешательство проводится, контрольная СГГ или ГСГ после операции позволяет провести сравнительную оценку анатомического состояния органов малого таза до и после хирургического вмешательства и определить дальнейшую тактику ведения пациентки.
После проведенного лечения наступает период планирования и ожидания наступления беременности, обычно он длится 6 месяцев. Если в эти сроки беременность не наступает, то решается вопрос о проведении экстракорпорального оплодотворения (ЭКО).
Источник
Менструальные боли и спазмы, почему возникают и что делать | Университетская клиника
Болезненные менструации обычно возникают через пару лет после начала менархе и свидетельствуют о появлении овуляторных циклов. Симптомы дисменореи достаточно часто уменьшаются с возрастом, но не всегда. Сильные боли и спазмы при менструации испытывают как минимум у 50% женщин.
Что вызывает менструальные спазмы?
Матка целиком состоит из мышц, за исключением внутренней оболочки – эндометрия. С каждым менструальным циклом слизистая оболочка матки готовится к имплантации эмбриона путем выращивания слоя ткани, богатой кровеносными сосудами и питательными веществами.
При отсутствии беременности происходит гормональный сдвиг, который запускает наступление менструального периода и высвобождение химических веществ. Эти соединения называются простагландинами, они заставляют мышцы матки сокращаться, чтобы выталкивать отслоившийся эндометрий. Чем выше уровень простагландинов, тем сильнее сокращаются мышцы и тем сильнее болевые ощущения.
Таким образом, менструальный спазм – это физическое ощущение, которое получает женщина, когда мышцы матки сокращаются, чтобы изгнать неиспользованные ткани.
У одних женщин менструальная боль и спазм купируется лекарствами. У других боль может быть изнуряющей настолько, что заставляет пропустить работу и отложить домашние дела. Тем не менее даже в такой тяжелой ситуации гинеколог может предложить несколько вариантов лечения болезненных менструаций.
![]() Боли при менструации
Боли при менструации
Как остановить менструальную боль и снять спазм
Менструальные спазмы и боль внизу живота обычно возникают с началом кровотечения и длятся в течение нескольких дней. Они могут сопровождаться тошнотой, слабостью и головной болью. Существует несколько способов облегчения боли и спазмов при менструациях.
Нестероидные противовоспалительные препараты. Один из самых простых способов лечения менструальных болей и спазмов – остановить производство простагландинов, вызывающих эти ощущения. Именно таким свойством обладают НПВП, они ингибируют ЦОГ 1 и ЦОГ 2 – ферменты, которые ответственны за выработку простагландинов.
Чаще всего для облегчения дисменореи гинекологами назначаются ибупрофен (Нурофен, комбинированный с парацетамолом Ибуклин) и напроксен. Кроме обезболивающего действия, эти препараты снижают температуру тела, которая с приходом месячных может подниматься до 37,5. Если женщина начинает принимать НПВП за 1-2 дня до наступления менструации, они работают еще лучше.
Но эта группа лекарственных средств может усилить некоторые симптомы дисменореи – тошноту и диспепсические расстройства. Также обезболивающие не рекомендуются женщинам с язвенной болезнью желудка. Перед их применением нужно обязательно проконсультироваться с гинекологом.
Тепло. Воздействие тепла уменьшает менструальные боли и спазмы при условии, что они не связаны с какими либо заболеваниями.
Можно положить теплую (не горячую) грелку на низ живота или принять расслабляющую теплую ванну.
Транскутанный электрический стимулятор нервов (TENS). Это устройство, которое носят над областью боли. Механизм действия устройства зависит от частоты импульсов.
- Принцип высокочастотной TENS. Электрические импульсы стимулируют нервные волокна к блокировке передачи болевых сигналов в сторону мозга. Поэтому болевые ощущения не воспринимаются.
- Принцип низкочастотной TENS. Электрические импульсы приводят к стимуляции выработки собственных эндорфинов, которые естественным образом уменьшаю боль.
Клинические испытания показали, что применение электростимулятора уменьшает менструальную боль с минимальными побочными эффектами. Прибор можно использовать отдельно или в дополнении к фармакологическому лечению дисменореи.
Нужно отметить – TENS уменьшает болевые ощущения в период месячных, но не лечит причину боли, поэтому в любом случае необходимо проконсультироваться с гинекологом.
Массаж и физические упражнения. Доказано, что массаж нижней части спины и аэробные физические упражнения уменьшают судороги и боль, связанные с менструальным периодом. Женщина может применять легкий самомассаж живота, что расслабит мышцы и уменьшит менструальные спазмы.
Гормональная контрацепция. Правильно подобранные оральные контрацептивы (противозачаточные таблетки) уменьшают менструальную боль и спазмы в 90% случаев.
Гормональные препараты препятствуют высвобождению собственных половых гормонов и поддерживают их устойчивое равновесие. Овуляции не происходит, организму не нужно готовиться к беременности, поэтому эндометрий матки разрастается меньше. Мышцы матки меньше сокращаются, снижается выработка простагландинов. Все это приводит к уменьшению болезненных менструальных спазмов.
Аналогичным образом работают не только противозачаточные таблетки, но и все гормональные методы контрацепции.
Болезненные месячные часто беспокоят девочек-подростков. Многие мамы не показывают их гинекологам, боясь, что применение противозачаточных таблеток будет стимулировать сексуальную активность. Клинические исследования показали, что противозачаточные таблетки не оказывают такого действия.
Идеальный вариант для молодых женщин, которые хотят избавиться от дисменореи и предотвратить нежелательную беременность – так называемый “голландский дубль” – презерватив+микродозированный КОК.
С медицинской точки зрения, противозачаточные средства действительно являются лучшим средством от менструальных болей и спазмов, но при условии, что они назначаются гинекологом.
![]() Прием противозачаточных таблеток
Прием противозачаточных таблеток
Когда женщине следует волноваться и обратиться к гинекологу?
К гинекологу нужно обратиться, если менструальная боль не соответствует классическому описанию или у вас есть какие-либо из следующих симптомов:
- Внезапное начало менструальных спазмов в более позднем возрасте (старше 20 лет).
- Менструальная боль, вернувшаяся после нескольких лет отсутствия.
- Боль внизу живота и спазмы в другое время цикла.
- Менструальные спазмы не снимаются обезболивающими.
- Боль при половом акте.
К врачу нужно записаться при сильных менструальных судорогах и боли, которую не облегчить самостоятельно. Сильные менструальные спазмы и судороги, особенно у женщин среднего возраста могут быть признаками эндометриоза, воспалительных заболеваний или внематочной беременности.
Поделиться ссылкой:
Источник