Маточные трубы источник развития
Содержание статьи
мбриогенез женских половых органов. Развитие маточных труб и матки
Эмбриогенез женских половых органов. Развитие маточных труб и матки
Для правильной дифференцировки мюллеровых протоков и урогенитального синуса у адекватно развивающегося зародыша женского пола необходима серия хорошо отрегулированных, сложно взаимосвязанных событий. Несмотря на происхождение из разных зародышевых листков, судьбы мюллеровых протоков (мезо-дермальное происхождение) и урогенитального синуса (эндодермальное происхождение) тесно переплетаются по мере их дифференцировки для образования женского репродуктивного тракта.
Мюллеровы протоки — первичный зачаток внутренних женских половых органов, в результате дифференцировки которого образуются фаллопиевы трубы, матка, шейка матки и верхние отделы влагалища. При нарушении динамических процессов дифференцировки, миграции, слияния и образования анатомических структур возможны самые разнообразные врожденные аномалии репродуктивного тракта. Анатомические мальформации имеют широкий спектр: от агенезии матки и влагалища до удвоения половых органов.
Нарушение локального развития мезодермы из соответствующих сомитов может приводить к сочетанному формированию урологических и скелетных аномалий.
Яичники, так же как и яички, развиваются из индифферентных половых желез, которые, в свою очередь, образуются из трех различных клеточных представительств: мезотелия, мезенхимы и первичных половых клеток (ППК). При отсутствии генов-модераторов Y-хромосомы или самой Y-хромосомы, индифферентные гонады дифференцируются в яичники, начиная приблизительно с 10-й нед эмбриогенеза. На 16-й нед начинают развиваться первичные фолликулы.
Развитие наружных половых органов начинается на 4-й нед с образования полового бугорка из пролиферирующей мезенхимы, который, удлиняясь, образует эмбриональный индифферентный фаллос. Урогенитальные складки, дифференцируясь, образуют малые половые губы.

К 6-й нед развития как у мужского, так и у женского эмбриона уже присутствуют парные половые протоки: парамезонефральный (мюллеров) и мезонефральный (вольфов). Мы здесь используем термины-синонимы, которые употребляют по отношению к этим протокам по-разному. Так, в большинстве книг по эмбриологии применяют термин «парамезонефральный проток», в то время как клиницисты предпочитают «мюллеров».
Сначала образуются мезонефральные протоки, поэтому в течение короткого периода времени именно они осуществляют выведение содержимого первичной почки (мезонефроса, вольфова тела) в клоаку. Ключевым геном, отвечающим за развитие парамезонефральных и мезонефральных протоков, выступает РАХ2. Его мутации приводят к нарушению развития протоков и почек у обоих полов.
У плода женского пола мезонефральные протоки дегенерируют в отсутствие тестостерона, а парамезонефральные развиваются благодаря отсутствию антимюллерова гормона (АМГ). В то же время парамезонефральные протоки, образуются путем продольной инвагинации целомического эпителия вдоль наружной стенки мезонефральных протоков. Сворачиваясь, целомический эпителий вначале образует тяжи на протяжении всего вольфова протока от уровня предпочки до клоаки.
И лишь при скоплении секрета тяжи превращаются в парамезонефральные протоки. Редуцирующиеся мезонефральные протоки становятся идеальной матрицей для удлиняющихся парамезонефральных протоков. Эта первичная связь объясняет встречающиеся впоследствии сочетания аномалий парамезонефральных протоков и мальформаций мочевыводящих путей. У плода мужского пола парамезонефральные протоки не преобразуются полноценно в матку под действием АМГ, секретируемого клетками Сертоли яичек. При мутации гена, кодирующего АМГ или рецепторы к нему, у плодов мужского пола происходит формирование полноценных мюллеровых протоков и матки.
По мере формирования парамезонефральных протоков к 9-й нед можно различить три их области: краниальную, горизонтальную и каудальную. У каждой из них имеется свое направление развития. Краниальные области, сливаясь с канальцами предпочки, открываются непосредственно в первичную полость брюшины, образуя в последующем фимбрии фаллопиевых труб. Парамезонефральные протоки на этом уровне располагаются латеральнее мезонефральных.
Парные горизонтальные сегменты перемещаются латерально по отношению к мезонефральным протокам, после чего переходят вентрально и, простираясь каудомедиально, образуют остальную часть маточных труб. Каудальные области сходятся со своим контралатеральным аналогом в срединной плоскости в полости будущего таза и, сливаясь, образуют единую Y-образную структуру, известную как маточно-влагалищный канал. Он состоит из маточного и влагалищного отделов. Маточный отдел дает начало матке, влагалищный — верхней части влагалища.
На этой стадии развития матка имеет двурогую форму, но изменения в ее строении продолжаются в процессе слияния и последующего формирования просвета канала. Канализация или редукция маточной перегородки опосредуется процессом апоптоза, который регулируется геном bd-2. Считают, что слияние происходит в направлении от каудального к краниальному отделу. Однако наличие таких постнатально выявляемых аномалий развития, как удвоение шейки матки и влагалища при нормальном строении матки предполагает возможность начала слияния на уровне внутреннего перешейка матки с последующим его распространением в обоих направлениях.
К 12-й нед дно матки приобретает форму, характерную для зрелого органа. Эндометрий ведет свое происхождение из выстилки слившихся парамезонефральных (мюллеровых) протоков, а строма эндометрия и миометрий — производные прилегающей мезенхимы. Весь процесс завершается к 22-й нед развития, приводя к образованию матки с единой маточной полостью и шейкой.
Наружные гениталии плода мужского и женского пола идентичны на индифферентной стадии развития с 4-й по 7-ю нед. Характерные половые признаки начинают появляться на 9-й нед, полная дифференцировка завершается к 12-й. Мезенхима краниальных отделов клоакальной мембраны пролиферирует, образуя половой бугорок. Он удлиняется, формируя фаллос, трансформирующийся позже в клитор. Половые складки и губно-мошоночные валики развиваются по сторонам вдоль клоакальной мембраны.
К концу 6-й нед уроректальная перегородка спускается до клоакальной мембраны, разделяя ее на анальную (дорсальную) и урогенитальную (вентральную) части. Урогенитальная мембрана расположена на дне урогенитальной борозды и ограничена половыми складками. Приблизительно через неделю мембраны разрываются, образуя соответственно анальное и урогенитальное отверстия.
Половые складки кзади соединяются, сливаются и образуют уздечку малых половых губ. Их неслившиеся передние отделы становятся собственно малыми губами. Губно-мошоночные складки также сливаются в задних отделах, формируя заднюю комиссуру половых губ. При их слиянии в передних отделах формируются передняя комиссура половых губ и лобковое возвышение. Однако большая часть губно-мошоночных складок остаются неслившимися и образуют большие половые губы.
— Также рекомендуем «Развитие влагалища и девственной плевы в норме. Эмбриогенез»
Оглавление темы «Развитие женских половых органов»:
- Преждевременный рост молочных желез и волос на лобке. Преждевременное телархе и пубархе
- Причины задержки полового развития у девочек. Гипер и гипогонадотропный гипогонадизм
- Причины первичной аменореи. Почему нет менструаций?
- Диагностика задержки полового развития у девочек. Обследование
- Лечение задержки полового развития у девочек. Лекарства
- Врожденные аномалии женских половых органов. Актуальность проблемы
- Эмбриогенез женских половых органов. Развитие маточных труб и матки
- Развитие влагалища и девственной плевы в норме. Эмбриогенез
- Развитие яичников в норме. Эмбриогенез
- Классификация врожденных аномалий женских половых органов. Систематизация
Источник
азвитие наружных и внутренних половых органов. Развитие матки и маточных труб.
Развитие наружных и внутренних половых органов. Развитие матки и маточных труб.Уже на 5-й нед. эмбриогенеза по обе стороны клоаки появляются парные складки. Спереди по средней линии они соединяются, образуя половой бугорок. После разделения мочепрямокишечной перегородки и образования промежности передняя часть этих складок становится мочеполовыми, а задняя — заднепроходными складками. У эмбрионов женского пола из полового бугорка образуется клитор, из мочеполовых складок — малые половые губы. У эмбрионов мужского пола половой бугорок интенсивно растет, превращаясь в половой член, а мочеполовые складки срастаются, замыкая губчатую часть мочеиспускательного канала. Латерально от мочеполовых складок появляются парные губно-мошоночные складки. В отсутствие андрогенов из них формируются большие половые губы, из мочеполового синуса — преддверие влагалища, в которое открывается мочеиспускательный канал, влагалище и железы преддверия. Парауретральные железы (железы Скина) формируются из выростов мочеиспускательного канала, большие железы преддверия (бартолиновы железы) — из мочеполового синуса. Влагалище образуется на 3-м мес. эмбриогенеза. В этот период начинается пролиферация клеток эктодермы мюллерова бугорка, при этом образуются две пазушно-влагалищные луковицы. Из них формируется нижняя часть влагалища (примерно пятая часть его длины). Дистальная часть маточно-влагалищного канала закрывается плотной влагалищной пластинкой (ее происхождение неизвестно). Влагалищная пластинка в течение последующих 2 мес. вытягивается. За счет гибели центрально расположенных клеток в ней образуется канал, периферические клетки формируют эпителий влагалища. Мышечная оболочка и адвентиция влагалища образуются из окружающей мезодермы. Нижние отделы мюллеровых протоков у эмбрионов женского пола срастаются, образуя маточно-влагалищный канал, из которого впоследствии образуется эпителий, выстилающий матку и верхний отдел влагалища. Соединительнотканная основа эндометрия и миометрий развиваются из мезенхимы, окружающей маточно-влагалищный канал.
При слиянии мюллеровых протоков образуются две складки брюшины, которые становятся впоследствии широкими связками матки. Широкие связки матки делят малый таз на пузырно-маточное углубление спереди и прямокишечноматочное углубление сзади. Мезенхима между листками широких связок дифференцируется в рыхлую соединительную и гладкомышечную ткани. Проксимальные отделы мюллеровых протоков не соединяются друг с другом и открываются в целомическую (в будущем брюшную) полость. Из этих отделов формируются маточные трубы. Развитие яичниковРазвитие половых органов зависит от наличия фактора развития яичка (кодируется геном, расположенным на Y-хромосоме), вырабатываемого мезенхимными клетками половых тяжей. Фактор развития яичка вызывает дегенерацию коркового вещества и образование клеток Сертоли из эпителиальных клеток мозгового вещества индифферентных половых желез. Первичные половые клетки образуются в стенке желточного мешка, а затем через брыжейку задней кишки попадают в мезенхиму на уровне 10-го грудного сомита. Здесь закладываются яичники. Яичник появляется примерно на 2 нед. позже яичка и развивается более медленно. Первичные половые клетки индуцируют пролиферацию окружающих клеток мезенхимы. В результате этого медиально от первичной почки образуются половые тяжи. Половые тяжи быстро растут. Составляющие их клетки называются прегранулезными. К 14—16-й нед. размер половых клеток уменьшается. Активный рост приводит к увеличению гонад. У эмбрионов женского пола первичные половые клетки дифференцируются в оогонии, а затем в ооциты I порядка. На следующей стадии развития вокруг ооцитов появляется кольцо из прегранулезных клеток — стромальных клеток, возникших из мезенхимы яичника. Пролиферирующие мезенхимные клетки становятся микроокружением, обеспечивающим, нормальное развитие первичных половых клеток. В его отсутствие половые клетки погибают. Увеличение половых клеток за счет митоза прекращается, и клетки вступают в первую стадию мейоза, останавливающуюся в профазе. Наибольшее число ооцитов имеется перед рождением, в дальнейшем оно снижается. На 5-м мес. развития плода имеется около 7 млн половых клеток, к моменту рождения их число падает до 2 млн, половина которых подвергается атрезии. Яичники закладываются в грудном отделе эмбриона, а затем смещаются в таз по соединительнотканному тяжу — направляющей связке, проксимальный конец которой прикреплен к яичнику, дистальный — к области будущих больших половых губ. Средняя часть направляющей связки фиксирована к проксимальной части ма-точно-влагалищного канала. Когда яичник достигает широкой связки матки, проксимальный отдел проводника превращается в собственную связку яичника, дистальный — в круглую связку матки. Таким образом, яичники, находящиеся за брюшиной, опускаются в брюшную полость при помощи двух связок, которые направляют их к конечному положению и не позволяют (в отличие от яичек) пройти через паховое кольцо. У эмбрионов женского пола происходит обратное развитие вольфовых протоков, однако примерно у четверти женщин обнаруживаются их остатки: придаток яичника и околояичник — в брыжейке яичника и гартнеров канал — вдоль ребра матки или боковой стенки влагалища. — Вернуться в оглавление раздела «Гинекология» Оглавление темы «Основы гинекологии.»: |
Источник
Маточные трубы: анатомия и роль в репродукции
Фаллопиевы трубы названы в честь итальянского врача Габриэля Фаллопия, который первым описал их строение. Это парные полые трубки, по которым оплодотворенные яйцеклетки перемещаются в полость матки. Каждая труба лежит в двойной складке брюшины — брыжейке трубы. Длина трубы примерно 10-12 см. В норме правая труба немного длиннее левой. Ширина – около 4-6 мм. Внутри фаллопиева труба состоит из слизистой оболочки с мерцательным эпителием. Благодаря мышечной активности трубы и колебательным направленным движениям ресничек эпителия оплодотворенная яйцеклетка проталкивается к матке.
Отделы маточной трубы
В трубе выделяют несколько отделов:
 Маточная (интерстициальная) часть, устье маточной трубы – отрезок канала, примыкающий к стенке матки. Открывается в полость матки отверстием размером около 2 мм.
Маточная (интерстициальная) часть, устье маточной трубы – отрезок канала, примыкающий к стенке матки. Открывается в полость матки отверстием размером около 2 мм.
Перешеек – самый узкий отдел диаметром около 2-3 мм.
Ампула – на этот отдел приходится почти половина длины трубы. Ампула идет за перешейком, постепенно увеличиваясь в диаметре до 8 мм. В этом отделе происходит встреча сперматозоидов с яйцеклеткой. В ампулярном отделе хорошо выражены складки слизистой оболочки. Они большие по размеру и формируют вторичные и третичные складки.
Воронка – является продолжением ампулы, представляет собой воронкообразное расширение трубы, по краям которого располагаются многочисленные бахромки неправильной формы. Одна из самых больших по величине бахромок тянется в складке брюшины до самого яичника. На верхушке воронки находится круглое отверстие, открывающееся в брюшную полость. Через него оплодотворенная яйцеклетка с помощью перистальтических движений трубы попадает в ампулу. Реснички эпителия бахромок обладают мерцательными движениями в сторону матки, таким образом они способны притягивать яйцеклетку из брюшной полости и продвигать ее к матке.
Кровоснабжаются маточные трубы яичниковыми и трубными ветвями маточных артерий, ветвями яичниковых артерий.
Значение фаллопиевых труб в репродукции
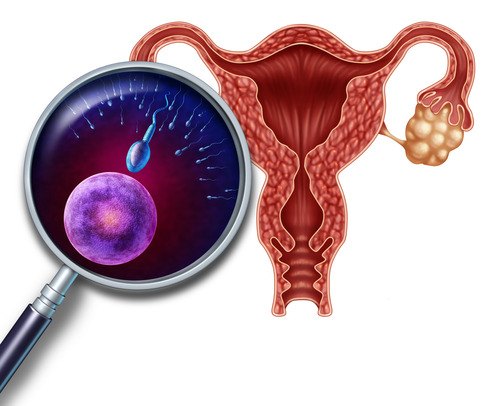 Маточные трубы играют важную роль в репродуктивной функции женщины. Благодаря перистальтическим движениям, трубы обеспечивают транспортировку оплодотворившейся яйцеклетки в полость матки. Лучше всего перистальтика выражена в момент овуляции и несколько дней после нее. Функция маточной трубы также состоит в создании условий, благоприятных для зачатия и развития зародыша во время его движения к матке. Трубный секрет, содержащий гликопротеины, простагландины и различные биологически активные вещества, обеспечивает питание эмбриона в первые дни его существования.
Маточные трубы играют важную роль в репродуктивной функции женщины. Благодаря перистальтическим движениям, трубы обеспечивают транспортировку оплодотворившейся яйцеклетки в полость матки. Лучше всего перистальтика выражена в момент овуляции и несколько дней после нее. Функция маточной трубы также состоит в создании условий, благоприятных для зачатия и развития зародыша во время его движения к матке. Трубный секрет, содержащий гликопротеины, простагландины и различные биологически активные вещества, обеспечивает питание эмбриона в первые дни его существования.
Непроходимость маточных труб
К непроходимости могут привести:
Воспалительные процессы в полости малого таза, которые могут возникнуть после сложных родов или абортов и при осложненном эндометриозе.
- Оперативные вмешательства в брюшной полости, приводящие к образованию спаек в малом тазу.
- Трубная инфекция из-за осложнения болезней, передающихся половым путем. В данном случае речь идет об уреаплазмозме, хламидиозе, микоплазмозе.
- Перевязка труб (женская стерилизация).
- Иногда встречается врожденная недоразвитость, когда трубы слишком короткие, либо, наоборот, длинные, извитые.
Непроходимость может быть органической, когда просвет трубы закрыт пленкой из соединительной ткани, и функциональной, когда нарушена работа трубы. Полная закупорка возникает при перекрытии просвета канала по всей его длине. При частичной – закрыт просвет в какой-то одной части яйцевода. Закупорка труб обычно никак не отражается на самочувствии женщины. О необходимости проверки функции фаллопиевых труб узнают обычно только при проблемах с зачатием.
Как проверить маточные трубы?
Существуют инструментальные лечебно-диагностические методы проверки проходимости труб:
Гистеросальпингография (ГСГ) маточных труб. Эту процедуру также называют метросальпингографией. После местной анестезии под рентгеновским контролем в матку вливают контрастную жидкость. Она должна проникнуть в обе трубы и вылиться в полость живота. По рентгеновским снимкам видно, какие отделы прошел контраст и где находится преграда. При обнаружении спайки врач может сразу провести реканализацию трубы. У ГСГ есть недостаток, в 20% случаев возможен ложный результат по причине мышечного спазма трубы.
Лапароскопия маточных труб является диагностической операцией. Под общим наркозом делаются проколы на животе, и в него нагнетается воздух. В разрез под пупком вводят лапароскоп, в другие проколы помещают специальные инструменты для проведения операции. Как и при ГСГ в матку заливают контрастное вещество и смотрят, выльется ли оно через фаллопиевы трубы в брюшную полость. При обнаружении спайки она сразу же удаляется врачом.
Эхогистеросальпингография – исследование с помощью УЗИ. Этот метод является менее точным. Вместо рентгеноконтрастного вещества используют физраствор.
Что такое гидросальпинкс?
Возникает гидросальпинкс при избыточном накоплении в полости труб патологической жидкости при сальпингите из-за нарушения лимфо- и кровотока. Этот транссудат токсически действует на эмбрион и эндометрий матки, что приводит к бесплодию и риску внематочной беременности. Вялотекущий процесс никак не сказывается на самочувствии женщины. Выявить его можно во время УЗИ органов малого таза. Вовремя не леченный гидросальпинкс может привести к разрыву маточной трубы. Лечение в основном хирургическое, параллельно проводят противовоспалительное лечение, физиопроцедуры и антибиотикотерапию. При невозможности восстановления функции трубы рекомендуют ее удаление с последующим направлением женщины на ЭКО.
Так как маточные трубы играют важную роль при оплодотворении, необходимо тщательно следить за здоровьем, не допуская развития воспалительных заболеваний. При выявлении очага инфекции своевременно его санировать. Так вы сохраните фаллопиевы трубы здоровыми и зачатие малыша не составит для вас труда!
Источник
