Матка маточные трубы картинка
Содержание статьи
аточная труба. Топография и анатомия маточной трубы.
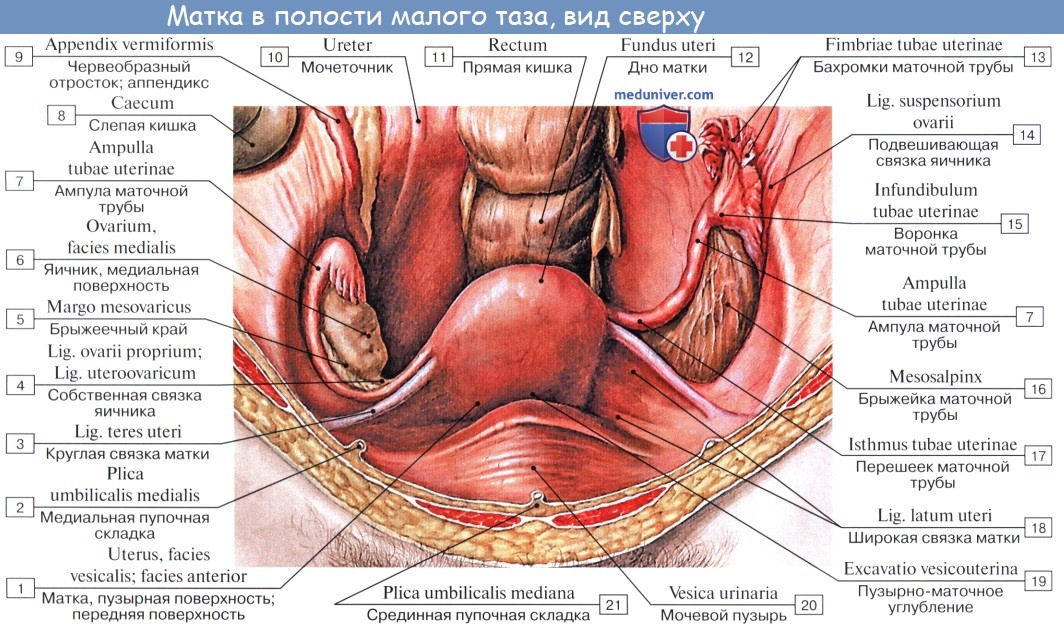
Маточная труба. Топография и анатомия маточной трубы.Маточная труба — парный полый орган, образующийся из проксимального отдела мюллерова протока. Ее длина равна 7—12 см. В маточную трубу попадает яйцеклетка после овуляции, здесь поддерживается среда, способствующая оплодотворению яйцеклетки. По маточной трубе последняя перемещается в матку. Маточные трубы и яичники называют придатками матки. Выделяют следующие отделы маточных труб: Воронка маточной трубы — наиболее дистальный участок маточной трубы, открывающийся в брюшную полость. Воронка маточной трубы окаймлена многочисленными бахромками или фимбриями (fimbriae tubae), которые способствуют захвату яйцеклетки. Длина фимбрий варьирует от 1 до 5 см. Наиболее длинная фимбрия обычно располагается по наружному краю яичника и фиксирована к нему (так называемая яичниковая фимбрия).
Реснитчатый эпителий маточной трубы имеет большое значение для репродуктивной функции женщины. Маточная труба на всем протяжении покрыта брюшиной, имеет брыжейку, которая представляет собой верхний отдел широкой связки матки. Яичник является парным органом, расположенным сбоку от матки. Латерально он удерживается воронко-тазовой связкой, медиально — собственной связкой яичника, спереди в области ворот — брыжейкой яичника, образованной задним листком широкой связки матки. Яичник расположен позади маточной трубы и ее брыжейки. Яичниковые сосуды и сплетение подходят к воротам органа через связку, подвешивающую яичник. В репродуктивном возрасте ширина яичника равна 1,5—5 см, длина — 2,5 см и толщина — 0,6—1,5 см. Размеры яичника зависят от уровня половых гормонов, а следовательно, от возраста женщины и фазы менструального цикла. У молодых женщин они имеют миндалевидную форму, плотные, серо-розового цвета. У девочек яичники небольших размеров (около 1,5 см), с мягкой поверхностью, при рождении содержат 1—2 млн примордиальных фолликулов. Яичники увеличиваются до обычного размера в препубертатном периоде, что происходит вследствие пролиферации стромальных клеток и начала созревания фолликулов. В пременопаузе размеры яичника равны 3,5×2,0x1,5 см, в ранней постменопаузе — 2,3х,5х0,5 см, в поздней постменопаузе — 1,5×0,75×0,5 см. После менопаузы активные фолликулы отсутствуют. Влияет на размеры яичников и применение некоторых лекарственных средств, например, оральных контрацептивов, аналогов гонадолибе-рина, препаратов, назначаемых для стимуляции овуляции. Яичник является единственным органом в брюшной полости, не покрытым брюшиной. Каждый яичник соединен с телом матки яичниковой связкой, а у ворот широкой связкой посредством мезовариума, который снабжен сосудами и нервами. С боковых сторон каждый яичник связан подвешивающей (воронко-тазовой) связкой яичника со складками брюшины. К передней поверхности яичника прилегает маточная труба, к верхней — мочевой пузырь, а к нижнему отделу — маточно-пузырная складка. Учебное анатомии маточных труб
— Также рекомендуем «Структура яичника. Мочеиспускательный канал женщин.» Оглавление темы «Анатомия женских половых органов.»: |
Источник
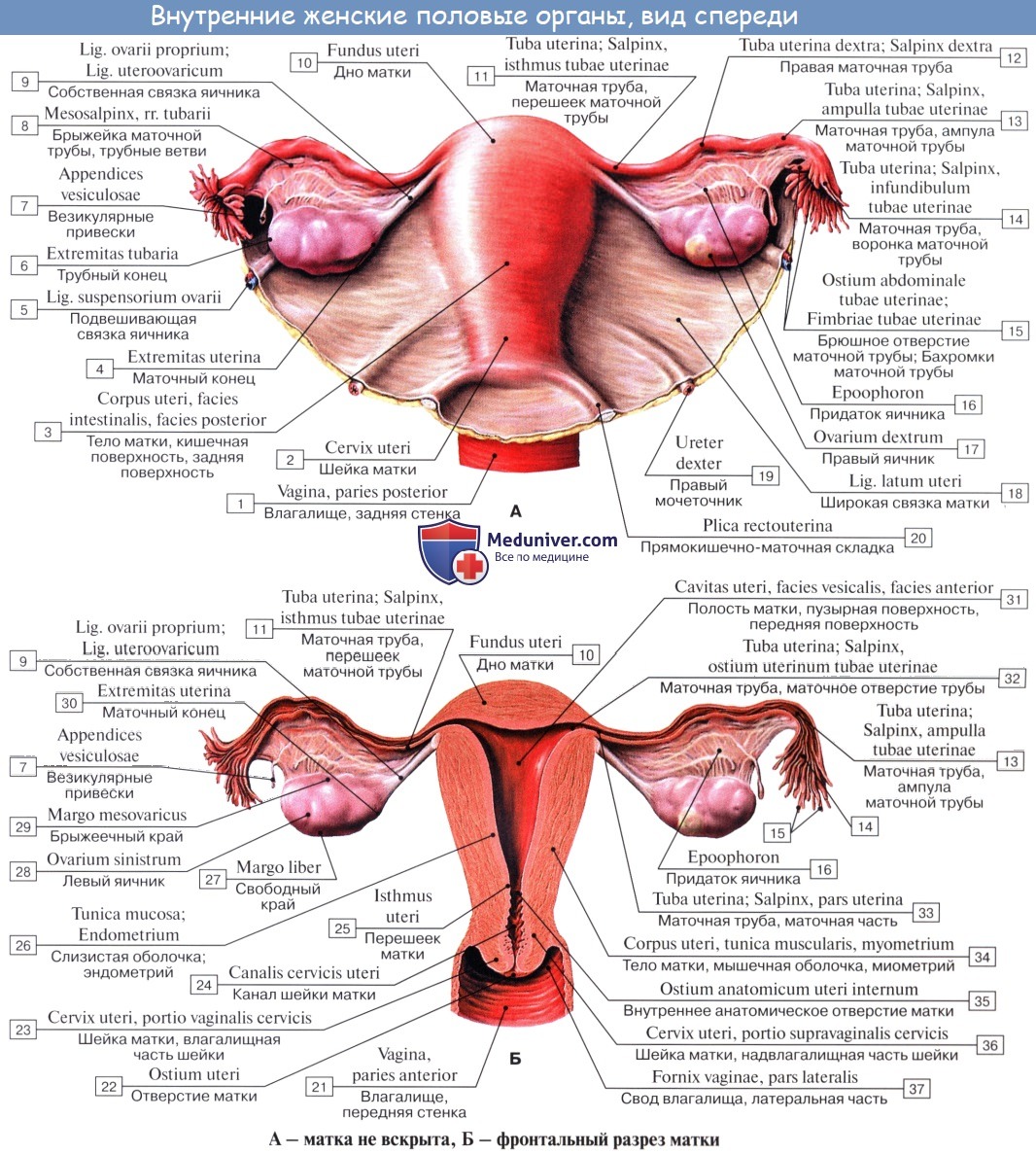
нутренние половые органы. Влагалище. Матка.
| Оглавление темы «Анатомия женских половых органов.»: 1. Анатомия женских половых органов. Женский таз. 2. Наружные половые органы. Наружные женские половые органы. 3. Внутренние половые органы. Влагалище. Матка. 4. Придатки матки. Маточные трубы (tubae uterinae). Яичники (ovarii). 5. Связочный аппарат. Подвешивающий аппарат. Круглые связки матки. Широкие связки матки. Собственные связки яичников. 6. Закрепляющий аппарат матки. Опорный, поддерживающий аппарат матки. 7. Женская промежность. Женская мочеполовая область. Поверхностный и глубокий отдел промежности. 8. Внутренние половые органы. Влагалище. Матка. 9. Придатки матки. Маточные трубы (tubae uterinae). Яичники (ovarii). 10. Связочный аппарат. Подвешивающий аппарат. Круглые связки матки. Широкие связки матки. Собственные связки яичников. Внутренние половые органы. Влагалище. Матка.Внутренние половые органы (genitalia interna). К внутренним половым органам относят влагалище, матку и ее придатки — маточные трубы и яичники (рис. 2.2). 1 — влагалище; Влагалище (vagina s. colpos) простирается от половой щели до матки, проходя кверху с задним наклонением через мочеполовую и тазовую диафрагмы. Длина влагалища около 10 см. Оно расположено главным образом в полости малого таза, где и заканчивается, сливаясь с шейкой матки. Передняя и задняя стенки влагалища обычно соединяются друг с другом в нижней части, имея форму буквы Н в поперечном сечение Верхний отдел называют сводом влагалища, так как просвет образует кар маны, или своды, вокруг влагалищной части шейки матки. Поскольку влагалище находится под углом 90° к матке, задняя стенка значительно Длиннее, чем передняя, а задний свод глубже, чем передний и боковые своды. Боковая стенка влагалища прикрепляется к кардиальной связке матки и к диафрагме малого таза. Стенка состоит в основном из гладкомы-шечной и плотной соединительной ткани со множеством эластических волокон. Наружный слой содержит соединительную ткань с артериями, нервами и нервными сплетениями. Слизистая оболочка имеет поперечные и продольные складки. Передняя и задняя продольные складки называются столбами складок. Многослойный плоский эпителий поверхности претерпевает циклические изменения, которые соответствуют менструальному циклу. Передняя стенка влагалища прилегает к мочеиспускательному каналу и основанию мочевого пузыря, причем конечная часть мочеиспускательного канала вдается в его нижнюю часть. Тонкий слой соединительной ткани, отделяющей переднюю стенку влагалища от мочевого пузыря, называется пузырно-влагалищной перегородкой. Спереди влагалище косвенно соединяется с задней частью лобковой кости с помощью фасциальных утолщений у основания мочевого пузыря, известных как лобково-пузырные связки. Сзади нижняя часть стенки влагалища отделена от заднепроходного канала перинеальным телом. Средняя часть примыкает к прямой кишке, а верхняя — к прямокишечно-маточному углублению (дугласово пространство) перитонеальной полости, от которой она отделена только тонким слоем брюшины. Матка (uterus) вне беременности расположена по средней линии таза или вблизи нее между мочевым пузырем спереди и прямой кишкой сзади. Матка имеет форму перевернутой груши с плотными мышечными стенками и просветом в виде треугольника, узким в сагиттальной плоскости и широким—во фронтальной. В матке различают тело, дно, шейку и перешеек. Линия прикрепления влагалища разделяет шейку на влагалищный (вагинальный) и надвлагалищный (суправагинальный) сегменты. Вне беременности выгнутое дно направлено кпереди, причем тело образует тупой угол по отношению к влагалищу (наклонено вперед) и согнуто кпереди. Передняя поверхность тела матки плоская и примыкает к верхушке мочевого пузыря. Задняя поверхность выгнута и обращена сверху и сзади к прямой кишке. Шейка матки направлена книзу и кзади и соприкасается с задней стенкой влагалища. Мочеточники подходят непосредственно латерально к шейке матки сравнительно близко. Тело матки, включая ее дно, покрыто брюшиной. Спереди, на уровне перешейка, брюшина загибается и переходит на верхнюю поверхность мочевого пузыря, образуя неглубокое пузырно-маточное углубление. Сзади брюшина продолжается вперед и вверх, покрывая перешеек, суправагиналь-ную часть шейки матки и задний свод влагалища, а затем переходит на переднюю поверхность прямой кишки, образуя глубокое прямокишечно-маточное углубление. Длина тела матки в среднем равна 5 см. Общая длина перешейка и шейки около 2,5 см, их диаметр 2 см. Соотношение длины тела и шейки матки зависит от возраста и числа родов и в среднем составляет 2:1. Стенка матки состоит из тонкого наружного слоя брюшины — серозной оболочки (периметрий), толстого промежуточного слоя гладких мышц и соединительной ткани — мышечной оболочки (миометрий) и внутренней слизистой оболочки (эндометрий). Тело матки содержит множество мышечных волокон, количество которых уменьшается книзу по мере приближения к шейке. Шейка состоит из равного количества мышц и соединительной ткани. В результате своего развития из слившихся частей парамезонефраль-ных (мюллеровых) протоков расположение мышечных волокон в стенке матки сложное. Наружный слой миометрия содержит в основном вертикальные волокна, которые идут латерально в верхней части тела и соединяются с наружным продольным мышечным слоем маточных труб. Средний слой включает в себя большую часть маточной стенки и состоит из сети спиралевидных мышечных волокон, которые соединены с внутренним круговым мышечным слоем каждой трубы. Пучки гладкомышечных волокон в поддерживающих связках переплетаются и сливаются с этим слоем. Внутренний слой состоит из круговых волокон, которые могут выполнять функцию сфинктера у перешейка и у отверстий маточных труб.
Полость матки вне беременности представляет собой узкую щель, при этом передняя и задняя стенки тесно прилегают друг к другу. Полость имеет форму перевернутого треугольника, основание которого находится сверху, где оно с обеих сторон соединено с отверстиями маточных труб; вершина находится снизу, где полость матки переходит в шеечный канал. Шеечный канал в области перешейка сжат и имеет длину 6—10 мм. Место, где канал шейки матки переходит в полость матки, называется внутренним зевом. Цервикальный канал немного расширяется в своей средней части и открывается во влагалище наружным отверстием. Учебное видео анатомии матки (uterus)Учебное видео анатомии влагалища (vagina, colpos)— Также рекомендуем «Придатки матки. Маточные трубы (tubae uterinae). Яичники (ovarii).» |
Источник
Маточная труба. Строение стенки трубы. Придаток яичника и околояичник
1. Женские половые органы. Анатомия яичника.
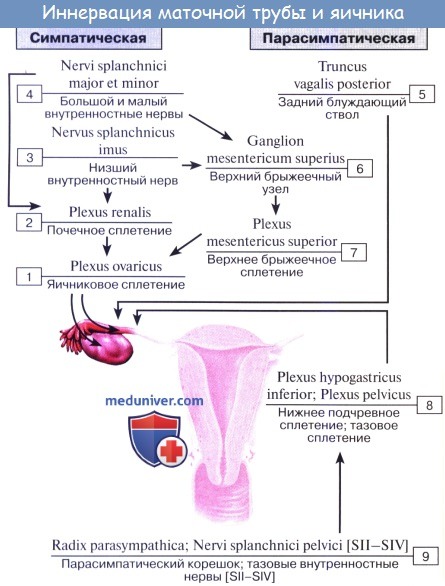
2. Сосуды и нервы яичника. Кровоснабжение яичника. Иннервация яичника.
3. Маточная труба. Строение стенки трубы. Придаток яичника и околояичник.
4. Матка. Стенки матки.
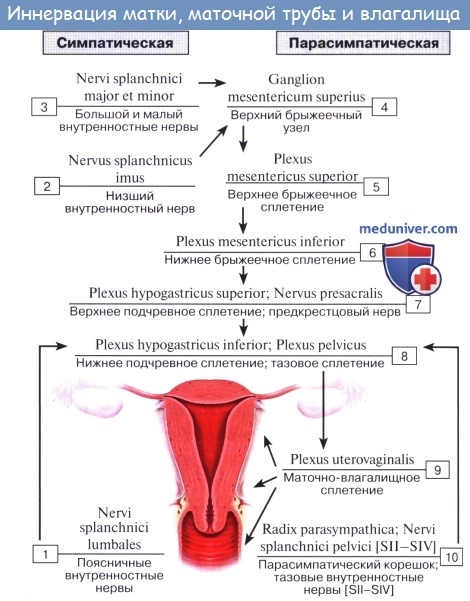
5. Топография матки. Сосуды ( кровоснабжение ) матки. Иннервация ( нервы )матки.
6. Влагалище. Стенки влагалища.
7. Сосуды ( кровоснабжение ) влагалища. Нервы ( иннервация ) влагалища.
8. Наружные женские половые органы. Женская половая область. Лобок.
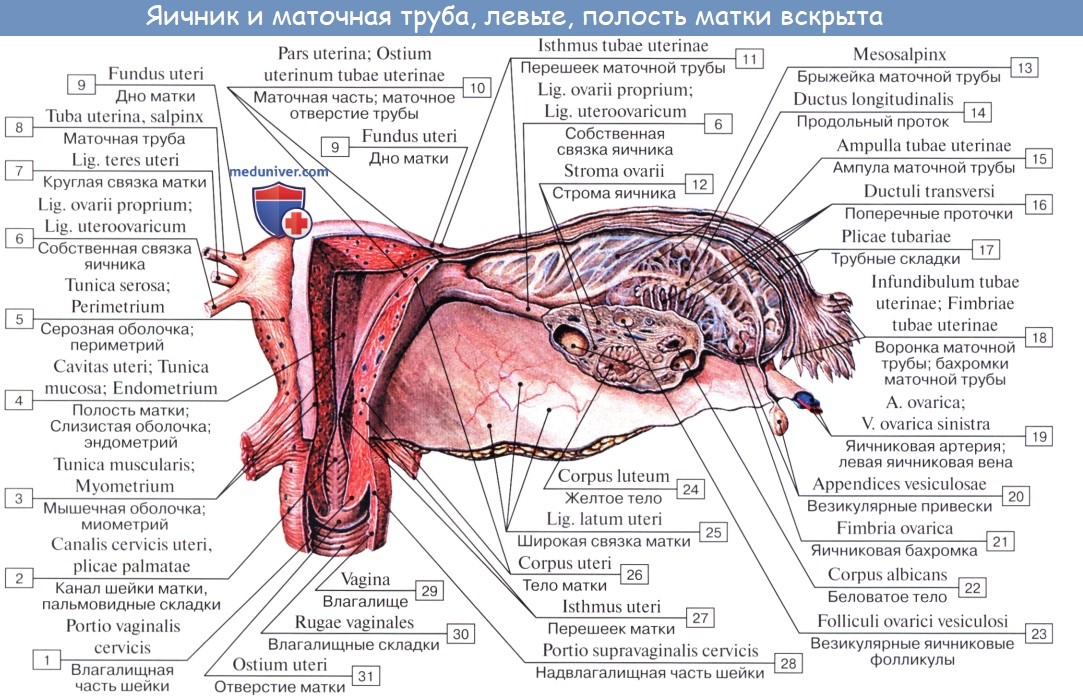
Анатомия маточной трубы
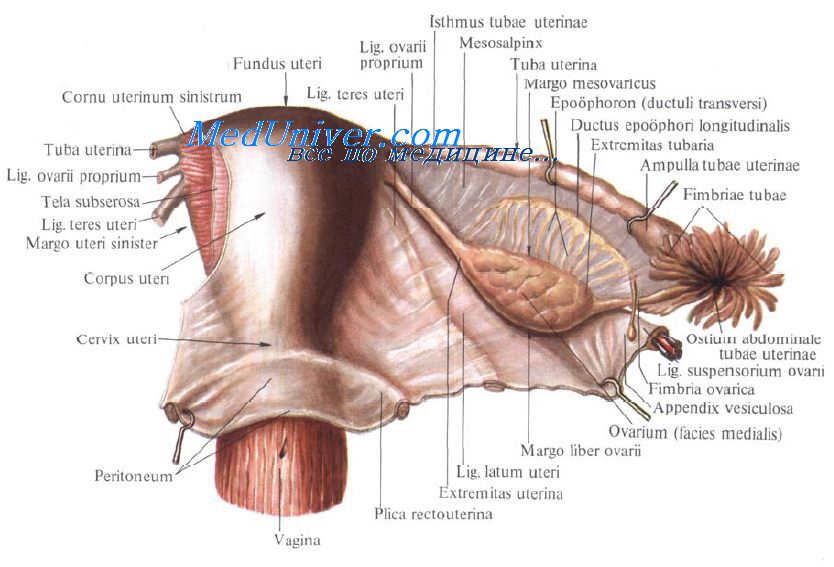
Маточная труба, tuba uterina s. salpinx, представляет собой парный проток, по которому яйцеклетки с поверхности яичника, куда они попадают во время овуляции, проводятся в полость матки. Каждая труба заключена в складку брюшины, составляющую верхнюю часть широкой связки матки и носящую название брыжейки трубы, mesosalpinx.
Длина трубы в среднем равна 10—12 см, причем правая труба обычно несколько длиннее левой. Ближайший к матке участок трубы на протяжении 1 — 2 см имеет горизонтальное направление: достигнув стенки таза, труба огибает яичник, сперва идет кверху вдоль его переднего края, а потом назад и вниз, соприкасаясь с медиальной поверхностью яичника.
В трубе различают следующие отделы:
1) pars uterina — часть канала, заключенного в стенке матки;
2) isthmus, перешеек, — ближайший к матке равномерно суженный отдел (внутренняя треть трубы) диаметром около 2 — 3 .мм;
3) ampulla — следующий за перешейком кнаружи отдел, увеличивающийся постепенно в диаметре (на ампулу приходится около половины протяжения трубы);
4) infundibulum, воронка, является непосредственным продолжением ампулы и представляет, согласно названию, воронкообразное расширение трубы, края которого снабжены многочисленными отростками неправильной формы, fimbriae tubae — бахромки.
Одна из бахромок, обычно более значительная по величине, чем остальные, тянется в складке брюшины до самого яичника и носит название fimbria ovarica. В верхушке воронки находится круглое отверстие — ostium abdominale tubae, через которое выделившаяся из яичника яйцеклетка попадает в ampulla tubae. Противоположное отверстие трубы, которым она открывается в полость матки, называется ostium uterinum tubae.
 — Дополнительно: Гистология яичника
— Дополнительно: Гистология яичника
Строение стенки трубы
Тотчас под брюшиной или серозной оболочкой, tunica serosa, располагается соединительнотканная, tunica subserosa, содержащая сосуды и нервы.
Под соединительнотканной лежит мышечная оболочка, tunica muscularis, состоящая из 2 слоев неисчерченных мышечных волокон: наружного продольного и внутреннего циркулярного; циркулярный слой особенно хорошо выражен близ матки. Tunica mucosa ложится многочисленными продольными складками, plicae tubariae; она покрыта мерцательным эпителием (реснички эпителия прогоняют содержимое трубы по направлению к матке).
Слизистая оболочка с одной стороны продолжается в слизистую оболочку матки, с другой стороны через ostium abdominale примыкает к серозной оболочке брюшной полости, благодаря чему труба открывается в полость брюшины, которая у женщины не представляет в отличие от мужчины замкнутого серозного мешка.
Придаток яичника и околояичник
Они представляют собой два рудиментарных образования, заключенных между листками широкой связки матки: между трубой и яичником epoophoron (соответствует ductuli efferentes testis) и медиальнее его paroophoron (соответствует paradidymis мужчин).
 — Дополнительно: Гистология маточной трубы- Дополнительно: Гистология маточной трубы- Дополнительно: Гистология маточной трубы- Дополнительно: Гистология маточной трубы- Дополнительно: Гистология маточной трубы
— Дополнительно: Гистология маточной трубы- Дополнительно: Гистология маточной трубы- Дополнительно: Гистология маточной трубы- Дополнительно: Гистология маточной трубы- Дополнительно: Гистология маточной трубы
Учебное анатомии маточных труб
Анатомия маточных труб на препарате трупа от доцента Т.П. Хайруллиной разбирается Здесь
— Также рекомендуем «Матка. Стенки матки.»
Редактор: Искандер Милевски. Дата последнего обновления публикации: 31.8.2020
Источник
ЗИ анатомия матки в норме
УЗИ матки в нормеа) Анатомия матки:
б) Топографическая анатомия матки:
в) Циклические изменения эндометрия:
г) Возрастные изменения матки: д) УЗИ анатомия матки: 1. Миометрий: 2. Эндометрий: е) Особенности УЗИ матки:
ж) Эмбриология: 1. Эмбриональное развитие: 2. Практическое применение: — Также рекомендуем «УЗИ шейки матки в норме» Редактор: Искандер Милевски. Дата публикации: 28.10.2019 |
Источник
 — MedUniver.com: кликните по картинке для увеличения —
— MedUniver.com: кликните по картинке для увеличения —
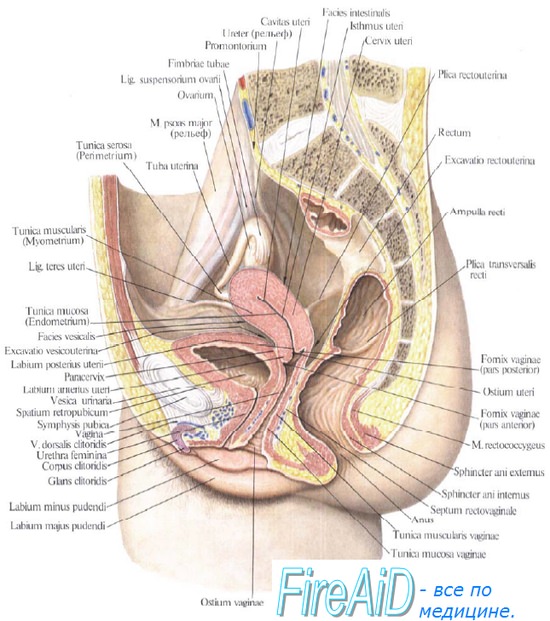
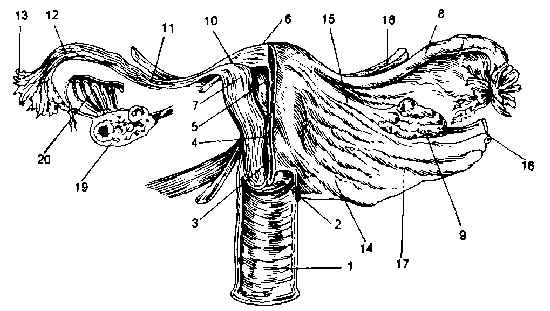 Рис. 2.2. Внутренние половые органы.
Рис. 2.2. Внутренние половые органы.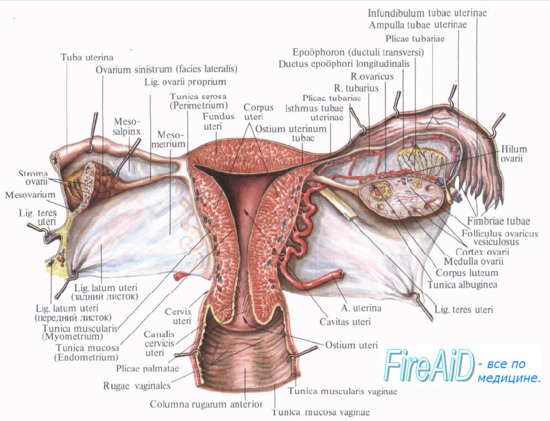
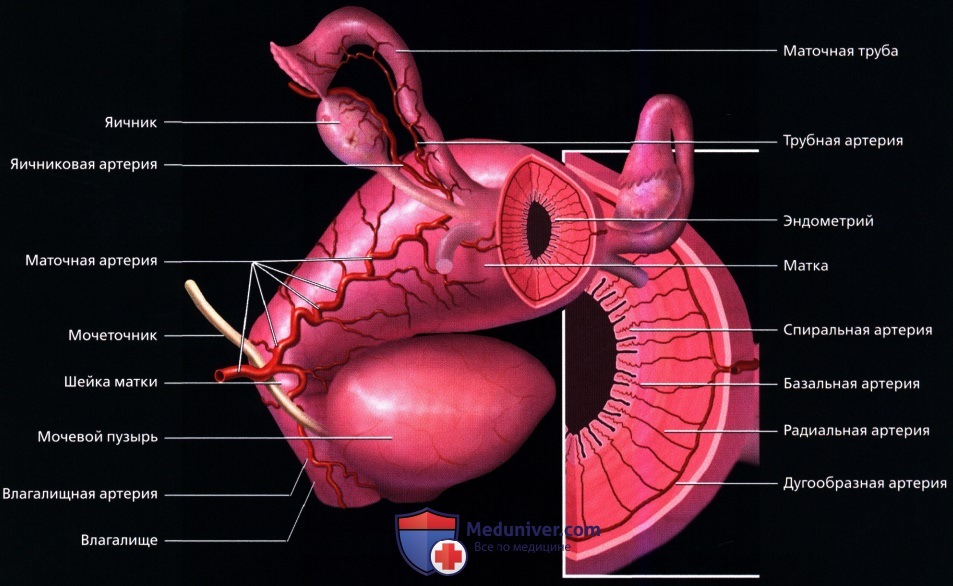 На рисунке показаны сосуды матки. Нисходящий отдел маточной артерии после отхождения от внутренней подвздошной артерии проходит в медиальном направлении к шейке матки. Восходящий отдел поднимается в латеральном направлении вдоль стенки матки и анастомозирует с яичниковой и трубной артериями. Поперечные отделы МА пересекают кардинальные связки и широко анастомозируют друг с другом, образуя дугообразные артерии, от которых отходят радиальные артерии, прободающие миометрий в вертикальном направлении. Затем в функциональном и базальном слоях эндометрия артерии разделяются на спиральные и базальные соответственно.
На рисунке показаны сосуды матки. Нисходящий отдел маточной артерии после отхождения от внутренней подвздошной артерии проходит в медиальном направлении к шейке матки. Восходящий отдел поднимается в латеральном направлении вдоль стенки матки и анастомозирует с яичниковой и трубной артериями. Поперечные отделы МА пересекают кардинальные связки и широко анастомозируют друг с другом, образуя дугообразные артерии, от которых отходят радиальные артерии, прободающие миометрий в вертикальном направлении. Затем в функциональном и базальном слоях эндометрия артерии разделяются на спиральные и базальные соответственно.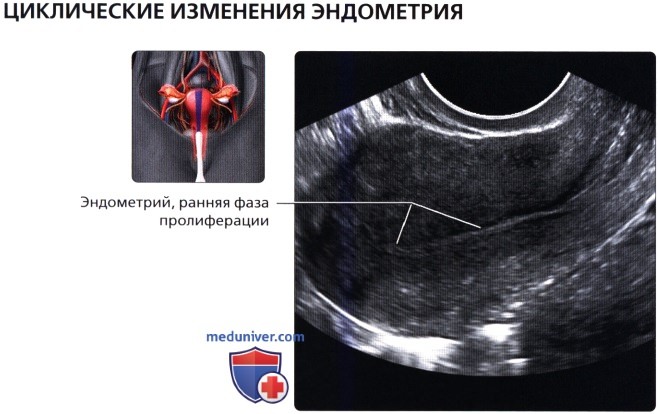 На продольном ТА ультразвуковом срезе визуализируется эндометрий в постменструальную или раннюю фазу пролиферации. Обратите внимание, что эндометрий тонкий и гиперэхогенный.
На продольном ТА ультразвуковом срезе визуализируется эндометрий в постменструальную или раннюю фазу пролиферации. Обратите внимание, что эндометрий тонкий и гиперэхогенный.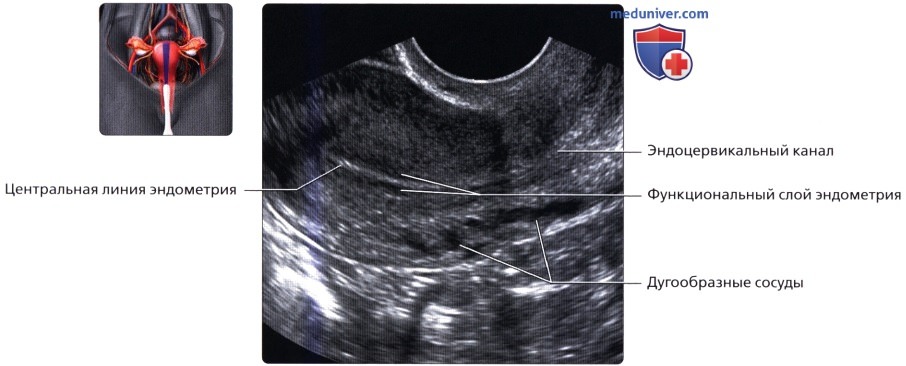 На продольном ТА ультразвуковом срезе эндометрия в середине фазы пролиферации визуализируется прогрессирующе утолщающийся и немного более гиперэхогенный эндометрий.
На продольном ТА ультразвуковом срезе эндометрия в середине фазы пролиферации визуализируется прогрессирующе утолщающийся и немного более гиперэхогенный эндометрий.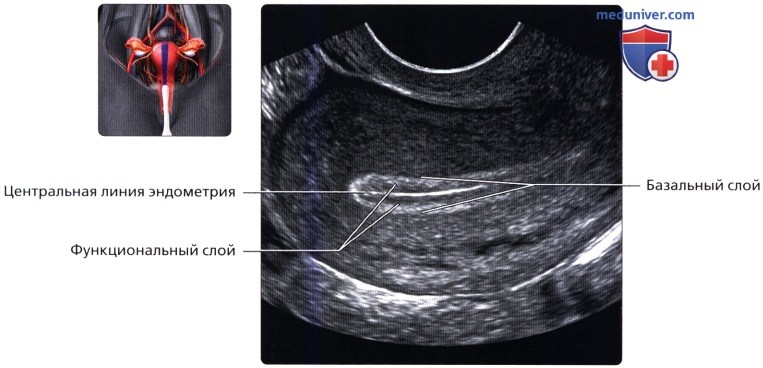 Продольный ТА ультразвуковой срез эндометрия в периовулярную фазу; визуализируется утолщенный функциональный слой с гиперэхогенной центральной линией и слоистым трехполосным строением.
Продольный ТА ультразвуковой срез эндометрия в периовулярную фазу; визуализируется утолщенный функциональный слой с гиперэхогенной центральной линией и слоистым трехполосным строением. 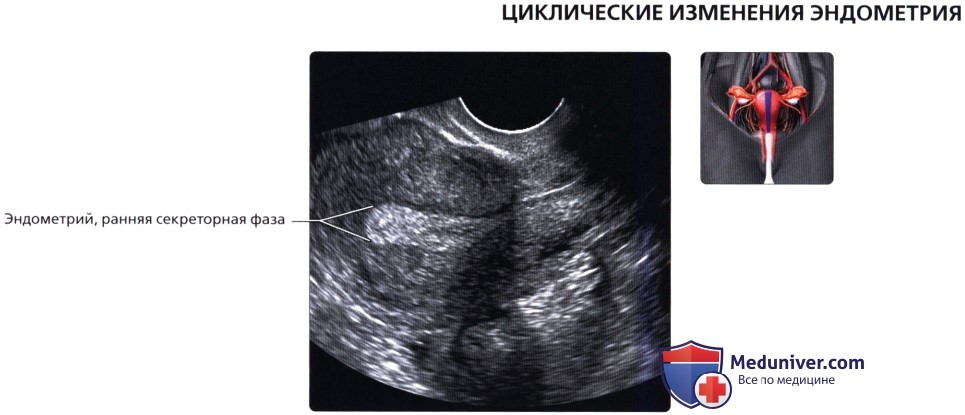 Продольный ТВ срез: эндометрий в раннюю секреторную фазу. Происходит прогрессирующее утолщение эндометрия и повышение его эхогенности, теряется трехслойный внешний вид. Это циклические изменения эндометрия, происходящие в здоровой матке.
Продольный ТВ срез: эндометрий в раннюю секреторную фазу. Происходит прогрессирующее утолщение эндометрия и повышение его эхогенности, теряется трехслойный внешний вид. Это циклические изменения эндометрия, происходящие в здоровой матке.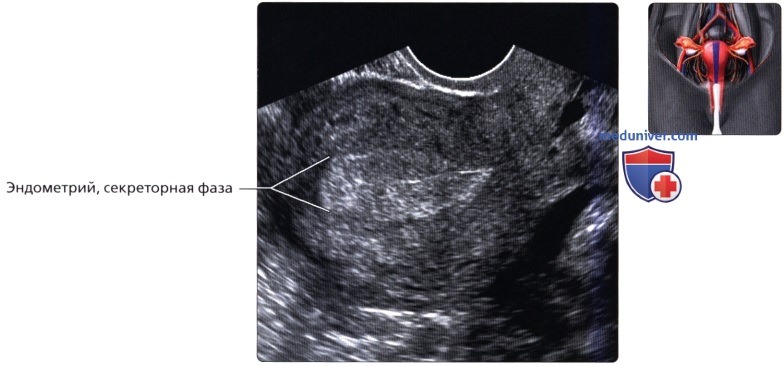 Продольный ТВ ультразвуковой срез в позднюю секреторную фазу; визуализируется гомогенно утолщенный и гиперэхогенный эндометрий. Толщина эндометрия в норме не должна превышать 1,6 см. При распространении ультразвуковой волны иногда может визуализироваться вторично относительно слизистых желез.
Продольный ТВ ультразвуковой срез в позднюю секреторную фазу; визуализируется гомогенно утолщенный и гиперэхогенный эндометрий. Толщина эндометрия в норме не должна превышать 1,6 см. При распространении ультразвуковой волны иногда может визуализироваться вторично относительно слизистых желез.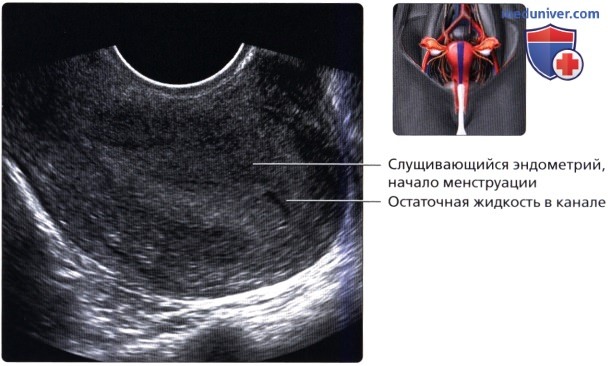 На продольном ТВ ультразвуковом срезе визуализируется утолщенный эндометрий непосредственно перед менструацией. Он становится менее эхогенным и более гетерогенным, чем в секреторную фазу. В полости эндометрия может визуализироваться небольшое количество жидкости.
На продольном ТВ ультразвуковом срезе визуализируется утолщенный эндометрий непосредственно перед менструацией. Он становится менее эхогенным и более гетерогенным, чем в секреторную фазу. В полости эндометрия может визуализироваться небольшое количество жидкости.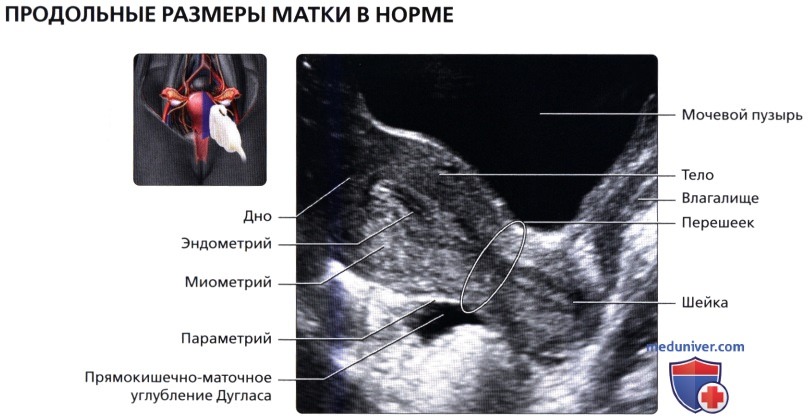 Продольный трансабдоминальный (ТА) ультразвуковой срез: матка в положении антеверсии в норме. Версия—это угол между шейкой матки и влагалищем. В данном случае шейка отклонена кпереди, а матка вместе с шейкой расположена по прямой линии. Это наиболее частое положение матки в тазу женщины.
Продольный трансабдоминальный (ТА) ультразвуковой срез: матка в положении антеверсии в норме. Версия—это угол между шейкой матки и влагалищем. В данном случае шейка отклонена кпереди, а матка вместе с шейкой расположена по прямой линии. Это наиболее частое положение матки в тазу женщины.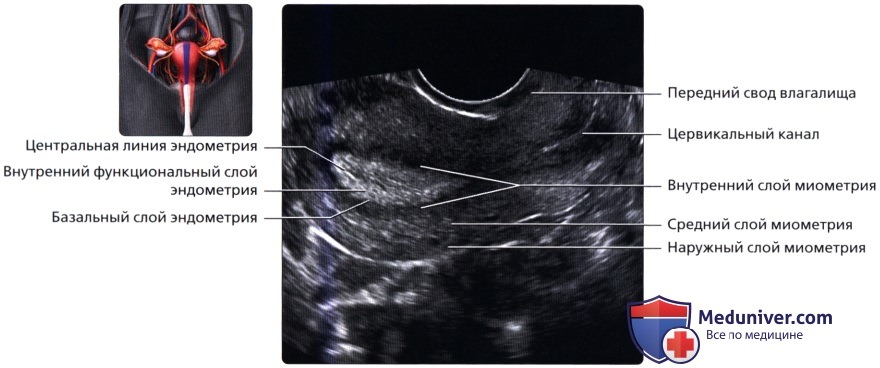 Продольный трансвагинальный (ТВ) ультразвуковой срез в секреторную фазу; визуализируются различные слои матки. Гладкие мышцы во внутреннем слое миометрия расположены компактнее, что делает его более гипоэхогенным (субэндометриальное гало). Основная часть миометрия гомогенно гиперэхогенная, наружный слой менее эхогенный.
Продольный трансвагинальный (ТВ) ультразвуковой срез в секреторную фазу; визуализируются различные слои матки. Гладкие мышцы во внутреннем слое миометрия расположены компактнее, что делает его более гипоэхогенным (субэндометриальное гало). Основная часть миометрия гомогенно гиперэхогенная, наружный слой менее эхогенный.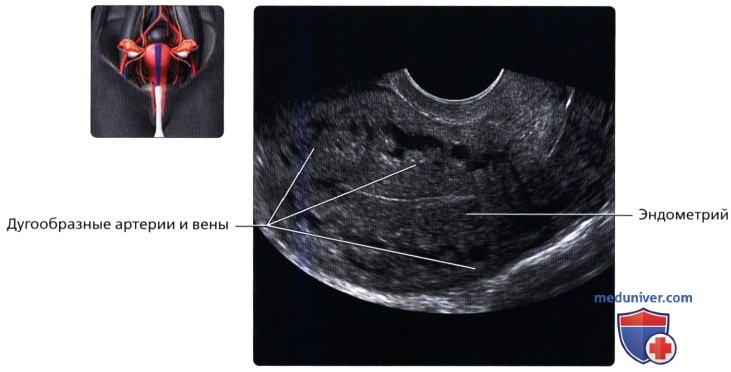 Продольный трансвагинальный УЗ срез в раннюю фазу пролиферации: хорошо видны дугообразные артерии и вены, расположенные в наружной трети миометрия. Они могут кальцифицироваться в менопаузальный период.
Продольный трансвагинальный УЗ срез в раннюю фазу пролиферации: хорошо видны дугообразные артерии и вены, расположенные в наружной трети миометрия. Они могут кальцифицироваться в менопаузальный период.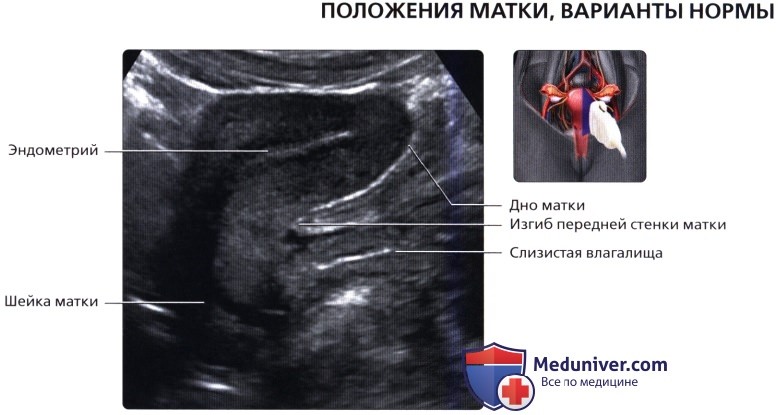 Продольный ТА ультразвуковой срез матки в положении антефлексии и антеверсии: шейка отклонена кпереди относительно влагалища, а тело матки расположено под углом к шейке матки. Версия обозначает угол между шейкой и влагалищем. Флексия обозначает угол между телом матки и шейкой, то есть матка и шейка матки не располагаются на прямой линии.
Продольный ТА ультразвуковой срез матки в положении антефлексии и антеверсии: шейка отклонена кпереди относительно влагалища, а тело матки расположено под углом к шейке матки. Версия обозначает угол между шейкой и влагалищем. Флексия обозначает угол между телом матки и шейкой, то есть матка и шейка матки не располагаются на прямой линии.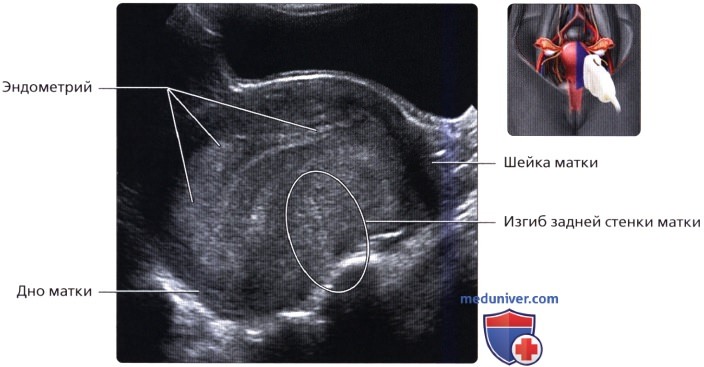 Ретрофлексия матки. Матка в положении антеверсии с повышенной ретрофлексией, при которой матка напоминает перчатку для бокса. Изгиб задней стенки матки можно спутать с интрамуральной миомой.
Ретрофлексия матки. Матка в положении антеверсии с повышенной ретрофлексией, при которой матка напоминает перчатку для бокса. Изгиб задней стенки матки можно спутать с интрамуральной миомой.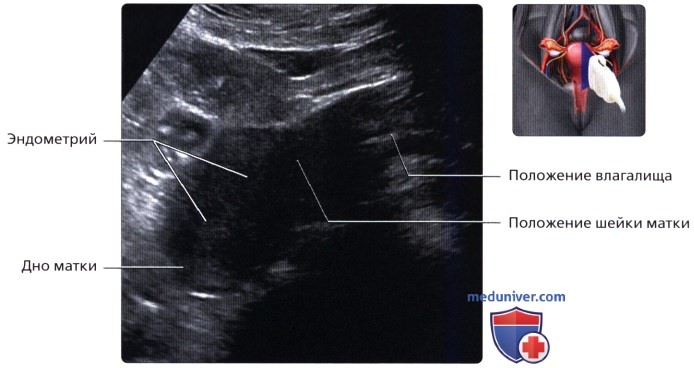 Визуализируется матка в положении ретроверсии. Матка и шейка расположены позади влагалища. При ретроверсии часто ограничивается визуализация матки через трансабдоминальный доступ, как показано на снимке.
Визуализируется матка в положении ретроверсии. Матка и шейка расположены позади влагалища. При ретроверсии часто ограничивается визуализация матки через трансабдоминальный доступ, как показано на снимке.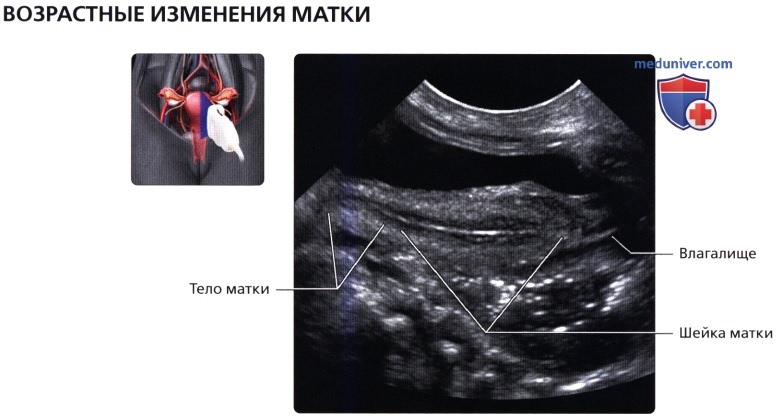 На продольном ТА ультразвуковом срезе визуализируется матка двухдневной новорожденной. Матка отличается луковицеобразной шейкой и недоразвитым телом. Эндометрий визуализируется в виде тонкой гиперэхогенной полосы, что может быть следствием остаточного воздействия материнских гормонов.
На продольном ТА ультразвуковом срезе визуализируется матка двухдневной новорожденной. Матка отличается луковицеобразной шейкой и недоразвитым телом. Эндометрий визуализируется в виде тонкой гиперэхогенной полосы, что может быть следствием остаточного воздействия материнских гормонов.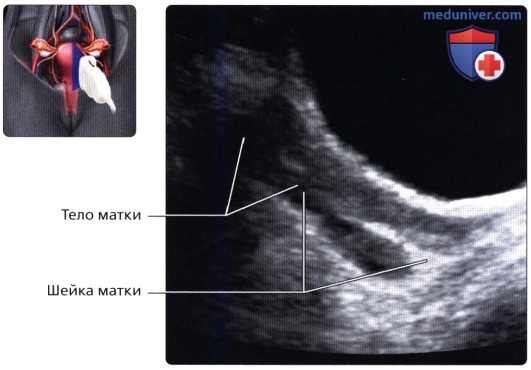 Продольный ТА ультразвуковой срез; визуализируется препубертатная матка у восьмилетней пациентки. Матка имеет цилиндрическую форму, шейка почти в два раза длиннее тела матки.
Продольный ТА ультразвуковой срез; визуализируется препубертатная матка у восьмилетней пациентки. Матка имеет цилиндрическую форму, шейка почти в два раза длиннее тела матки.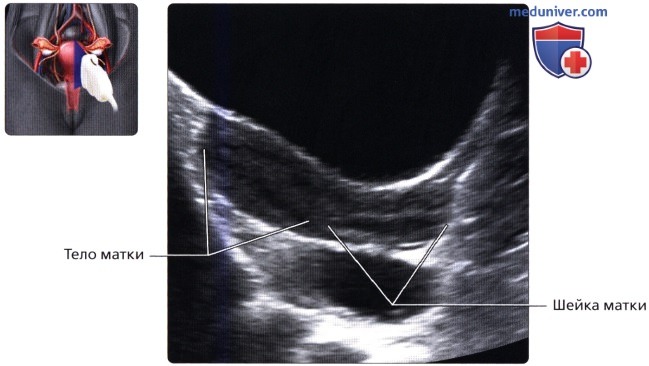 Продольный ТА ультразвуковой срез; визуализируется матка в раннем пубертатном периоде у пациентки 12 лет. Длина тела матки примерно равна длине шейки матки, толщина и внешний вид эндометрия изменяются зависимости от фазы цикла. В этот период тело матки прогрессивно увеличивается до достижения нормальных взрослых размеров.
Продольный ТА ультразвуковой срез; визуализируется матка в раннем пубертатном периоде у пациентки 12 лет. Длина тела матки примерно равна длине шейки матки, толщина и внешний вид эндометрия изменяются зависимости от фазы цикла. В этот период тело матки прогрессивно увеличивается до достижения нормальных взрослых размеров.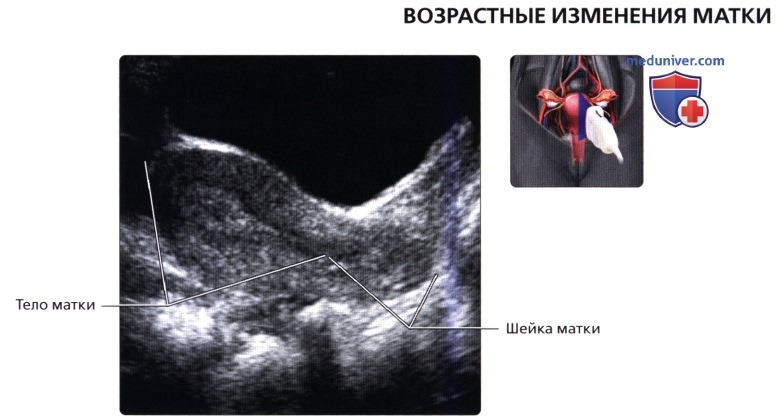 На продольном ТА ультразвуковом срезе визуализируется матка нерожавшей женщины. В норме матка взрослой женщины имеет грушевидную форму или форму песочных часов, при которой тело матки в два раза длиннее шейки. Размер матки у нерожавшей женщины обычно меньше, чем у рожавшей.
На продольном ТА ультразвуковом срезе визуализируется матка нерожавшей женщины. В норме матка взрослой женщины имеет грушевидную форму или форму песочных часов, при которой тело матки в два раза длиннее шейки. Размер матки у нерожавшей женщины обычно меньше, чем у рожавшей.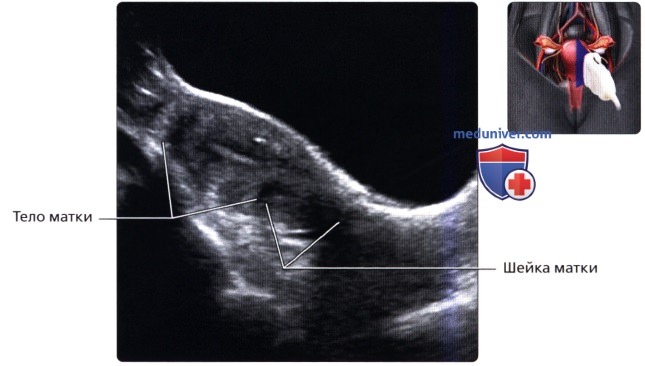 На продольном ТА ультразвуковом срезе визуализируется матка в ранний постменопаузальный период с атрофическими изменениями и значительным уменьшением размеров матки относительно шейки.
На продольном ТА ультразвуковом срезе визуализируется матка в ранний постменопаузальный период с атрофическими изменениями и значительным уменьшением размеров матки относительно шейки.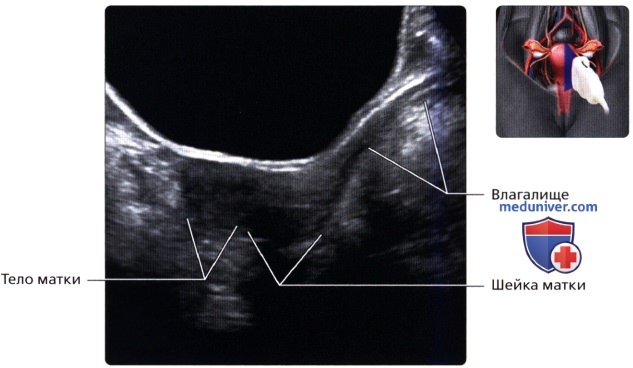 Продольный ТА ультразвуковой срез матки в поздний постменопаузальный период. Обратите внимание, что соотношение размеров шейки и тела матки аналогично таковому у матки в препубертатном периоде.
Продольный ТА ультразвуковой срез матки в поздний постменопаузальный период. Обратите внимание, что соотношение размеров шейки и тела матки аналогично таковому у матки в препубертатном периоде.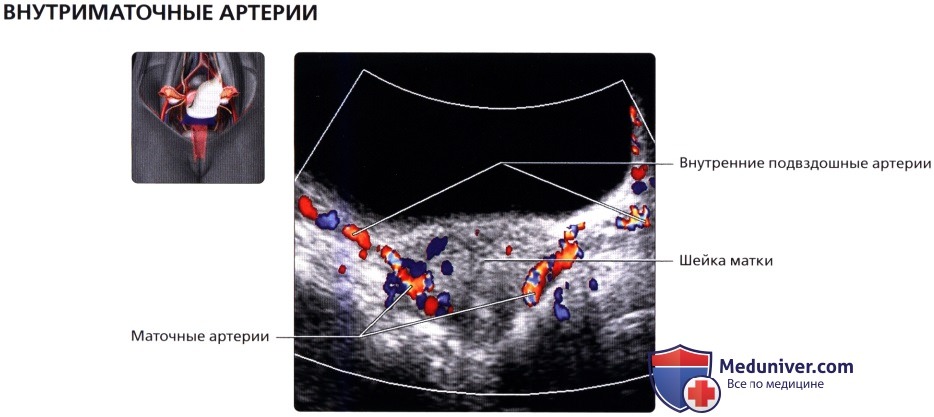 Поперечный ТА ультразвуковой срез с цветовой допплерографией; визуализируются нисходящие ветви обеих маточных артерий, проходящие на уровне шейки матки в медиальном направлении. Важно не спутать их с подвздошными артериями, расположенными более латерально.
Поперечный ТА ультразвуковой срез с цветовой допплерографией; визуализируются нисходящие ветви обеих маточных артерий, проходящие на уровне шейки матки в медиальном направлении. Важно не спутать их с подвздошными артериями, расположенными более латерально.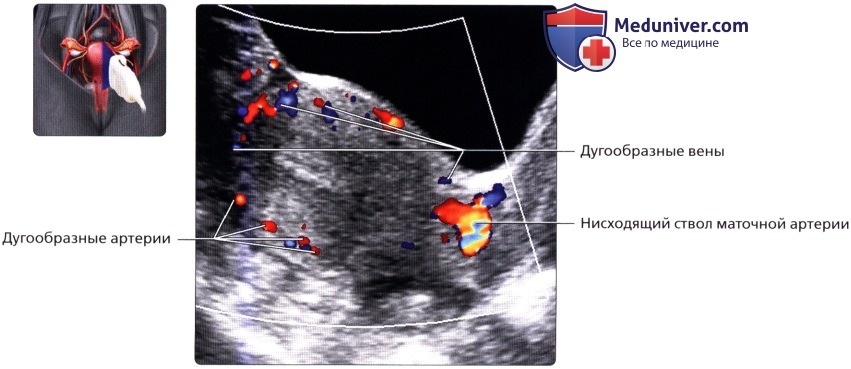 Продольный ТА ультразвуковой срез с цветовой допплерографией, визуализируется дугообразные артерии и вены, расположенные на периферии матки. Обычно с возрастом происходит кальцификация дугообразных артерий.
Продольный ТА ультразвуковой срез с цветовой допплерографией, визуализируется дугообразные артерии и вены, расположенные на периферии матки. Обычно с возрастом происходит кальцификация дугообразных артерий.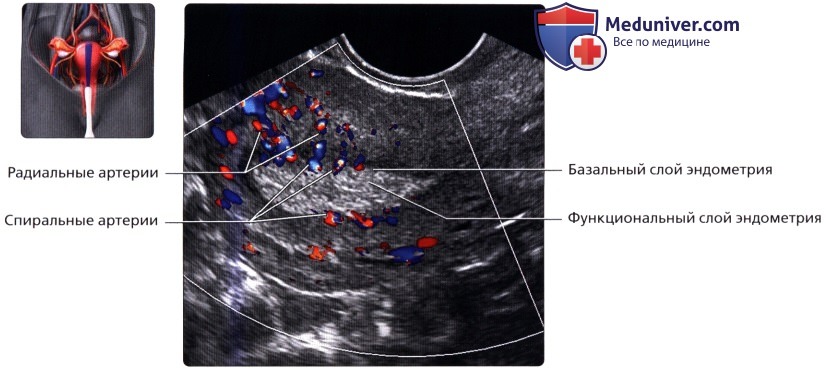 На продольном ТВ ультразвуковом срезе с цветовой допплерографией визуализируются дугообразные артерии, разделяющиеся на радиальные артерии, проходящие через миометрий в вертикальном направлении. От них, в свою очередь отходят, базальные и спиральные артерии, кровоснабжающие базальный и функциональный слои эндометрия соответственно. Спиральные артерии проходят через глубокие отделы функционального слоя, который слущивается при менструации.
На продольном ТВ ультразвуковом срезе с цветовой допплерографией визуализируются дугообразные артерии, разделяющиеся на радиальные артерии, проходящие через миометрий в вертикальном направлении. От них, в свою очередь отходят, базальные и спиральные артерии, кровоснабжающие базальный и функциональный слои эндометрия соответственно. Спиральные артерии проходят через глубокие отделы функционального слоя, который слущивается при менструации.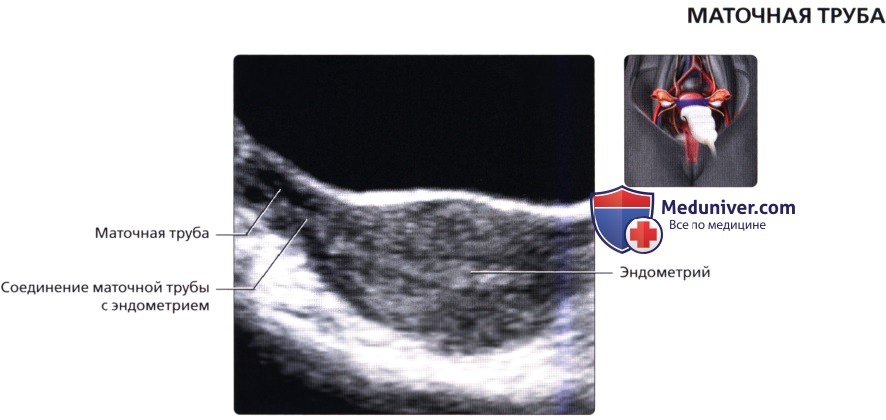 Поперечный ТА ультразвуковой срез матки на уровне соединения маточной трубы с полостью матки. Маточная труба имеет четыре отдела: интерстициальный, перешеек, ампулу и воронку. На срезе визуализируется интерстициальный отдел трубы, проходящий через стенку миометрия в угол матки.
Поперечный ТА ультразвуковой срез матки на уровне соединения маточной трубы с полостью матки. Маточная труба имеет четыре отдела: интерстициальный, перешеек, ампулу и воронку. На срезе визуализируется интерстициальный отдел трубы, проходящий через стенку миометрия в угол матки.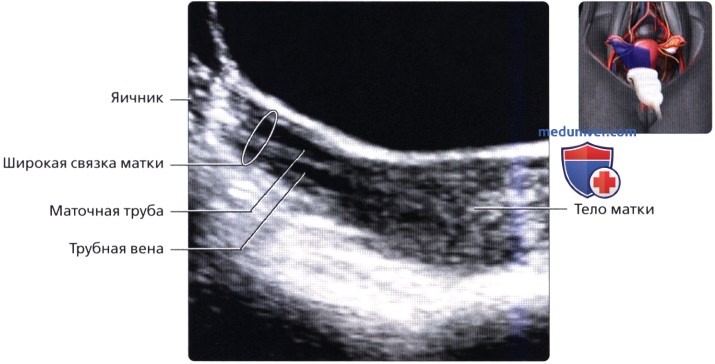 Нормальный внешний вид широкой связки матки, соединяющей матку и яичник; визуализируется маточная труба с перистальтическими движениями и трубный сосуд, проходящий параллельно.
Нормальный внешний вид широкой связки матки, соединяющей матку и яичник; визуализируется маточная труба с перистальтическими движениями и трубный сосуд, проходящий параллельно.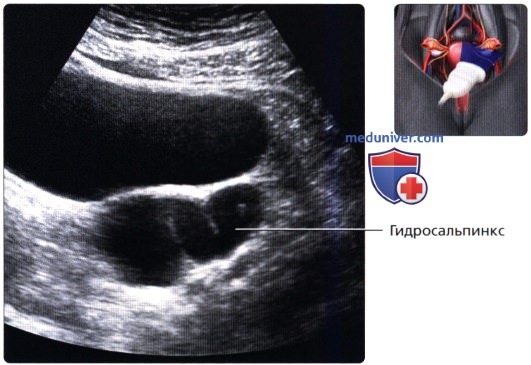 На поперечном ТА ультразвуковом срезе визуализируется гидросальпинкс—расширенная маточная труба, заполненная жидкостью. Чтобы отличить его от кистозного образования яичника необходимо растянуть трубу при исследовании в реальном времени.
На поперечном ТА ультразвуковом срезе визуализируется гидросальпинкс—расширенная маточная труба, заполненная жидкостью. Чтобы отличить его от кистозного образования яичника необходимо растянуть трубу при исследовании в реальном времени.