Как проверяют проходимость маточных труб для эко
Содержание статьи
Проверка проходимости маточных труб перед ЭКО
Причина трудностей с зачатием ребенка у женщин в подавляющем большинстве случаев — различные болезни яйцеводов. Первоначально целью разработки ЭКО было лечение именно заболеваний яйцеводов. Они проявляются в образовании перитубарных спаек вокруг них или накоплении жидкости в закупоренной фаллопиевой трубе — этот процесс и называется гидросальпинксом. Он возникает по разным причинам: это и перенесенные внематочные беременности, воспаления органов малого таза, хирургическая стерилизация, различные операции, особенно полостные лапаротомии, перитонит, наружный генитальный эндометриоз. Сегодня исследовать проходимость труб матки — обязательная задача врача, который занимается лечением нарушений репродуктивной функции. В клиниках стоимость проверки состояния придатков матки зависит от метода, с помощью которого оно проводится.
Классический способ диагностирования гидросальпинкса — рентгенологическая гистеросальпингография, то есть исследование состояния полости матки с использованием рентгеноконтрастного раствора. Выявить гидросальпикс можно и с помощью УЗИ с применением вагинального датчика. Наиболее точный метод — гидросонография, то есть ультразвуковое исследование состояния яйцеводов при заполнении их стерильной жидкостью: тогда пораженная часть матки быстро раздувается и хорошо визуализируется. Однако наиболее эффективный сегодня способ постановки этого диагноза — лапароскопия.
Существует ряд прогностических факторов для того, чтобы оценить целесообразность и действенность хирургического лечения гидросальпинкса: диаметр гидросальпинкса (до 25 мм. — имеет хороший прогноз излечения, некоторые исследователи сходятся на 15 мм.), степень плотности спаек (начиная пленчатыми и заканчивая грубыми тяжистыми) выраженность спаечного процесса (единичные и выраженные спайки) толщина стенки яйцевода (утолщена или нормальная) состояние выстилающей яйцевод слизистой (сохранена ли складчатость слизистой).
В зависимости от выраженности перечисленных критериев оценивают степень поражения яйцеводов. У пациенток с легкой степенью изменений в результате хирургического вмешательства в 60-77% случаев возможно здоровое зачатие после половой жизни с низкой вероятностью трубной беременности (2-5%). При выявляемом при УЗИ гидросальпинксе, выраженном спаечном процессе, изменении фимбриального отдела, несмотря на хирургическое лечение, маточная беременность вероятна лишь в 3-5% случаев с риском внематочной беременности 12-16%.
Проходимость маточных труб и ЭКО
Гидросальпинкс резко снижает эффективность лечения нарушений репродуктивной функции. В 1993 году известный исследователь J. A. Sims опубликовал работу, где говорит о существенно снижении эффективности ЭКО при заполнении яйцеводов жидкостью: почти в два раза снижается вероятность клинической беременности, при этом процент невынашивания резко повышается тоже в два раза.
Аналогичные данные обнародовали и другие клиницисты (Andersen A, Strandell A, Vandromme J.). Не видимый во время УЗИ до начала лечения, или «немой», гидросальпинкс может увеличиться во время стимуляции из-за высокой гормональной насыщенности, которая вызывает повышенное выделение жидкости слизистой. Гидросальпинкс снижает шансы на беременность при проведении криопротоколов и в том числе в естественном цикле. Поэтому исследователи рекомендуют удалить пораженные яйцеводы путем лапароскопии перед ЭКО.
Как гидросальпинкс влияет на результат ЭКО
Жидкость в полости яйцевода, эмбриотоксична из-за токсических агентов: погибших клеток слизистой, микроорганизмов, лимфоцитов. Когда в жидкость гидросальпинкса в лабораторных условиях погрузили эмбрионы мышей и морских свинок (даже при разведении 1 к 10), дробление прекращалось, а в клетках эмбрионов появилась фрагментация (L. M. Schenk, S. A. Beyler, T. Mukherjee).
Жидкость гидросальпинкса содержит также простагландины, цитокины, лейкотриены — все это снижает способность эндометрия к имплантации (A. Andersen, A. Strandell).
При выраженном гидросальпинксе яичники меньше реагируют на стимуляцию, вероятно, из-за механического воздействия гидросальпинкса на кровоснабжение яичников. Считалось, что улучшает состояние трансвагинальная аспирация перед ЭКО. (M. Aboulghar) Однако позже доказали нецелесообразность аспирации жидкости (Russel, 1991).
Гидросальпинкс нарушает или сводит на нет складчатость слизистой яйцевода, которая необходима для его нормальной функции. Таким образом создается неблагоприятная внутриматочная среда (L. Devoto, 1984).
Причиной гидросальпинкса может стать вызванный хламидией инфекционный процесс. Но даже вне острой стадии хламидийного процесса вероятность наступления беременности снижается, а опасность выкидыша соответственно повышается (F. I. Sharara, 1996).
При удалении органа с гидросальпинксом перед ЭКО резко до 30-35% возрастает возможность беременности по сравнению с 10% с гидросальпинксом. Опасения, что из-за удаления яйцевода может нарушиться нервная регуляция и кровоснабжение яичников, опровергнуты после исследований, в процессе которых удаляли гидросальпинксы до ЭКО. Состояние яичников, качество получаемых яйцеклеток, коэффициент оплодотворения и качество эмбрионов были аналогичными в двух группах женщин: с удаленными гидросальпинксами и изначально здоровых (M. Kassabji, K. E. Shelton).
Таким образом становится понятно, почему проверка проходимости маточных труб — такая важная составляющего процесса восстановления репродуктивной функции, на который столь негативное влияние оказывает состояние яйцеводов. После удаления измененных частей матки эффективность методов ВРТ (вспомогательных репродуктивных технологий) существенно возрастает.
льтразвуковое исследование маточных труб, перед ЭКО
Ультразвуковое исследование маточных труб, перед ЭКО
Для диагностики проходимости маточных труб используют эхосальпингографию, при которой исследуют прохождение по ним изотонического раствора натрия хлорида или специальной УЗ-контрастной среды. В некоторых исследованиях показано, что для оценки проходимости труб точность этого метода сравнима с таковой при гистеросальпингографии (ГСГ), особенно если применять его в сочетании с допплерографией.
Для проведения эхосальпингографии необходимо перекрыть баллонным катетером цервикальный канал с целью предотвращения вытекания жидкости из полости матки. Приблизительная локализация фаллопиевой трубы лучше всего определяется в месте вхождения трубы в рог матки в поперечной плоскости. Проходимость трубы диагностируют на основании, окружающего яичник изотонического раствора натрия хлорида.
При сомнительных результатах исследования его следует повторить с использованием раствора, увеличивающего УЗ-контрастирование. Частицы альбумина человека (альбунекс фирмы Mallinckodt, США) или лактозы (эховист фирмы Schering, Германия), взвешенные в среде микропузырьков, обеспечивают превосходное УЗ-контрастирование, позволяющее документировать проходимость труб и ток жидкости по ним.
Безопасность альбунекса была доказана в многочисленных исследованиях, однако пользоваться им можно лишь в особых случаях, учитывая его стоимость и особые требования к хранению в замороженном виде.
Воздушные пузырьки могут быть использованы в качестве недорогого и надежного УЗ-контраста первой линии для определения проходимости труб. После исследования полости матки с помощью изотонического раствора натрия хлорида в нее небольшими порциями подается воздух. Пузырьки воздуха хорошо различимы при УЗИ. Эхогистерография (ЭхГГ) с воздушным контрастированием и лапароскопия показали совпадение результатов в 79,4% случаев, с чувствительностью 86% и специфичностью 77,2%.
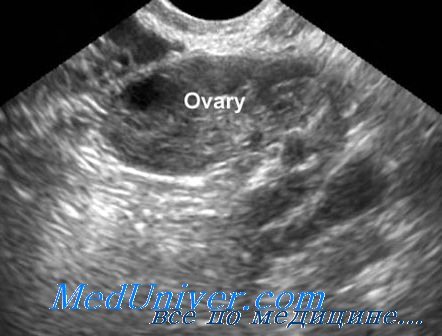
УЗИ перед применением вспомогательных репродуктивных технологий — ЭКО
Перед началом цикла ЭКО важно спрогнозировать ответ яичников на стимуляцию и вероятность наступления беременности. В большинстве центров используют определение концентрации ФСГ и эстрадиола в сыворотке крови на 3-й день цикла, иногда — тест с нагрузкой кломифеном. Другим параметром, позволяющим прогнозировать успех ЭКО, служит количество антральных фолликулов.
Для его подсчета проводят трансвагинальное ультразвуковое исследование (ТВУЗИ) в раннюю фолликулярную фазу. Обычно обнаруживают 11-12 антральных фолликулов. Хотя пороговое значение этого показателя не определено, количество фолликулов коррелирует с количеством аспирированных ооцитов.
Во многих центрах по лечению бесплодия всем женщинам проводят эхогистерографию (ЭхГГ) перед подсадкой эмбриона после ЭКО. Диагностика патологии шейки матки до начала цикла ЭКО играет важную роль, так как затруднения, встречающиеся при подсадке эмбриона, отрицательно влияют на исход проводимого лечения.
Подобно этому можно диагностировать и лечить внутриматочную патологию, которая способна уменьшить вероятность наступления беременности. В одном из исследований 80 женщинам, которым планировали ЭКО с яйцеклеткой донора, была предварительно выполнена эхогистерография (ЭхГГ); у 38% была выявлена патология, впоследствии подтвержденная гистероскопическим доступом.
УЗИ органов малого таза незаменимо при мониторинге ответа яичников и эндометрия на индукцию овуляции экзогенными гонадотропинами. Основная цель эхографии, проводимой во время управляемой гиперстимуляции яичников, — мониторинг размеров и роста фолликулов, так как вероятность наступления беременности в последующем можно предсказать, ориентируясь на количество и размеры последних.
При проведении гиперстимуляции до ЭКО показана связь между размерами фолликулов и качеством ооцитов. Для этих целей достаточно определения размеров ооцита в двух измерениях; в проведении трехмерного УЗИ нет необходимости.
Толщина и структура эндометрия, определяемые с помощью эхографии, также могут служить прогностическими факторами исхода ЭКО. В нескольких исследованиях было показано, что толщина эндометрия свыше 6 мм обеспечивает более высокую частоту имплантации и наступления беременности, а также уменьшает вероятность невынашивания. Однако эта связь представляется сомнительной, так как в других исследованиях прогностического значения толщины эндометрия доказано не было. УЗ-картина строения эндометрия (эндометриальный паттерн) также имеет определенное значение.
Пролиферирующий эндометрий выглядит трехслойным. Различимы три четких области: центральная эхогенная полоска, наружная гиперэхогенная полоска и гипоэхогенная область между ними. В лютеиновую фазу эндометрий становится равномерно гиперэхогенным. Повышение эхогенности эндометрия непосредственно перед овуляцией указывает на низкую вероятность наступления беременности. Многослойное строение эндометрия четко связано с более высокой частотой наступления беременности.
Важная область применения трансвагинального ультразвукового исследования (ТВУЗИ) — управление трансвагинальным забором ооцитов для ЭКО. До внедрения трансвагинального ультразвукового исследования (ТВУЗИ) в практику забор ооцитов для этого осуществляли исключительно лапароскопически.
И, наконец, УЗИ применяют в рамках ЭКО при переносе эмбриона. В крупном проспективном рандомизированном исследовании было показано, что частота наступления беременности оказалась существенно выше в группе женщин, которым проводили эхографический контроль (50%), по сравнению с группой клинического контроля (34%). Сегодня в большинстве программ ЭКО используют этот подход.
— Также рекомендуем «Ультразвуковое исследование при беременности. Оценка жизнеспособности плода»
Оглавление темы «Ультразвуковое исследование (УЗИ) органов малого таза»:
- Скрининговое УЗИ женщин в пременопаузе и постменопаузе. Возможности
- Ультразвуковое исследование при раке эндометрия. Эхогистерография
- Ультразвуковое исследование при бесплодии, привычной потери беременности
- Ультразвуковое исследование маточных труб, перед ЭКО
- Ультразвуковое исследование при беременности. Оценка жизнеспособности плода
- Оперативное ультразвуковое исследование: эхогистерография, эхография и лаваж
- Осложнения ультразвукового исследования. Выбор оптимального дня УЗИ малого таза
- Техника трансвагинального ультразвукового исследования (ТВУЗИ). Описание
- Ультразвуковая гистерография — эхогистерография. Техника и осложнения
- УЗИ картина матки, маточных труб, яичников в норме
Как проверяют проходимость маточных труб: отзывы и сколько стоит?
Автор Мария Семенова На чтение 14 мин. Опубликовано 29.01.2018
Маточные трубы – это по сути две трубки с просветом внутри, по обеим сторонам матки – они несут функцию соединительного протока между репродуктивным органом и яичниками. Вслед за тем как в женскую клетку проникает сперматозоид по одной из данных труб она попадает в пространство матки, где далее развивается плод.

Если проницаемость маточных труб нарушена, зигота не сможет пройти в комфортную для развития и роста среду матки и по истечении некоторого срока погибнет либо имплантируется вне пространства матки и возникнет патология, так называемая «внематочная» беременность.
Лидерами среди причин подобного отклонения являются воспаления и ИППП. Кроме того непроницаемость данных каналов может появиться из-за аборта или после перенесенной хирургии в брюшном пространстве.
Когда же все показатели в порядке, но забеременеть не получается уже более чем полугода, то специалисты советуют женщинам провести тестирование на проходимость труб матки.
Что означает диагноз «непроходимость маточных труб»?
Трубы репродуктивного органа, выглядят как 2 тонких ответвления от матки, по двум сторонам к яичникам.
Слизистая оболочка внутри труб оснащена слоем с ресничками, и их основной функцией является передвижение оплодотворенной яйцеклетки и просто яйцеклетки по трубному каналу, в пространство матки.
В данном анатомической строении наступает встреча сперматозоида и женской клетки, там же и происходит оплодотворение.
Непроходимость труб матки – это отклонение, при которой мужские клетки из- за какого-либо препятствия не могут проникнуть к яйцеклетке, и следовательно беременность у пациентки даже при постоянной половой активности и овуляции без нарушений не происходит.
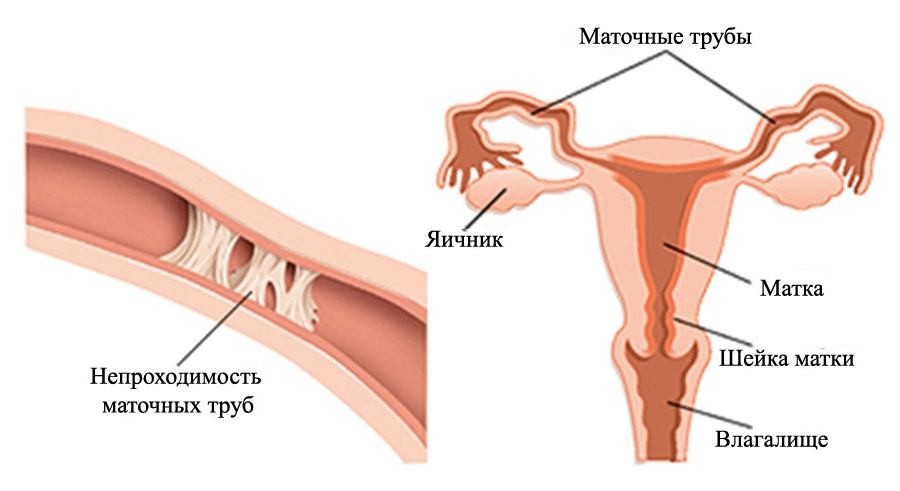
Виды непроходимости маточных труб
Обычно непроницаемость может появиться из- за проникновения несвойственных микроорганизмов в просвете маточных труб, или же секретирования жидкостей, которые и становятся преградой в просвете.
На практике выявлены два вида нарушения просвета:
- Функциональная. Возникает из- за расстройства функциональности труб матки, анатомические предпосылки которой не установлены;
- Органическая закупорка возникает в ситуациях, когда случаются определенные трансформации в просвете фаллопиевых труб, что и обеспечивает непроходимость.
Методы проверки проходимости маточных труб
Возникновение препятствий или сужение пространства трубы формируется как последствие внутреннего перекрытия или сдавливания извне.
Особенность отклонения в том, что симптомы трансформаций во внутренних органах не проявляются, привычными лабораторными и при помощи приспособлений методами причину бесплодия не выявить.
В целях определения проблемы, необходимо осуществление эндоскопического диагностирования на проходимость и наличие просвета в маточных трубах. Исследование нуждается в подготовке, показано при продолжительном не наступлении зачатия без обоснованных причин, препятствующих беременности.
Медицинская практика на сегодняшний день, имеет в арсенале несколько способов тестирования проницаемости маточных труб, любой из которых характеризуется своими нюансами, противопоказаниями и степенью прояснения ситуации.
Гистеросальпингография (ГСГ)
Гистеросальпингография, по-другому ГСГ маточных труб, означает рентгенографическое диагностирование с использованием красителя. Принадлежит к классическому исследованию непроходимости прохода фаллопиевых труб, способ весьма информативен и подтвержден многолетней практикой.
Его второе наименование — метросальпингография (МСГ маточных труб). Данный способ используется, зачастую благодаря своей большой практичности, дает возможность постановки правильного диагноза в 80% случаев.
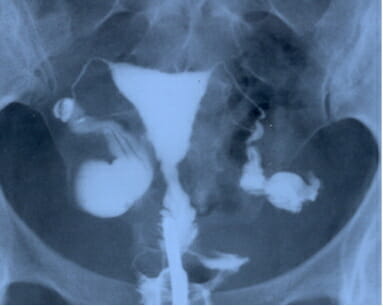 Рентген маточных труб обеспечивает:
Рентген маточных труб обеспечивает:
- определение размер пространства внутри маточных труб;
- визуализацию отклонений в анатомии матки;
- оценивание состояния внутреннего слоя;
- диагностирование новообразований в матке.
В оценке состояния труб незаменимость гистеросальпингографии в том, что она визуально указывает на все трансформации труб — то есть все, что стоит на пути беспрепятственного продвижения плодного яйца в маточное пространство.
Каким образом выполняется ГСГ маточных труб?
-
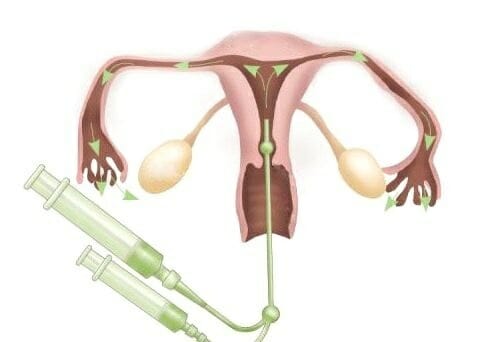 В маточное пространство впрыскивают специальный состав — раствор на основе йода. Под воздействием рентгеновского излучения, состав оптимизирует качество картинки. В целях обеспечения четких границ матки довольно 3 мл жидкости;
В маточное пространство впрыскивают специальный состав — раствор на основе йода. Под воздействием рентгеновского излучения, состав оптимизирует качество картинки. В целях обеспечения четких границ матки довольно 3 мл жидкости; - Затем, получив рентген матки, присоединяют еще 4-6 мл для наполнения до пределов полости матки. Если нет препятствий, состав просачивается в фаллопиевы трубы, из них изливается в брюшное пространство;
- На снимке отлично просматривается размещение контрастной жидкости, согласно его распределения, делают выводы о состоянии труб. Осуществляется гистеросальпингография на старте менструального цикла, на 5-8 сутки.
- Наркоз на момент диагностики не применяется, поэтому пациентка чувствует все манипуляции. При психоэмоциональной нестабильности или значительном болевом пороге, может быть применено введение успокоительных препаратов, иногда все же используется парентеральный наркоз.
Подготовка
Принципиальным становится подготовка к выполнению ГСГ. Основное условие – предварительное исследование касаемо противопоказаний к манипуляции.
 Кроме общих анализов биоматериалов, женщина сдает также на:
Кроме общих анализов биоматериалов, женщина сдает также на:
- Гонорею;
- ВИЧ-заболевание;
- Возбудитель гепатита B и C типа.
Забор мазка на выявление состояния влагалищной микрофлоры.
Также перед вмешательством нужно:
- воздержаться от сексуальных контактов;
- не есть продукты, обеспечивающие газы в кишечнике;
- если нет показаний не осуществлять спринцевание инее вводить вагинальные свеч.
Гистеросальпингография не рекомендована при:
- вынашивании ребенка;
- при тромбофлебите;
- при крововыделениях;
- при воспалениях;
- при поражениях инфекционной этиологии.
Гидросонография (Эхогистеросальпингография)
 Исследование маточных труб и матки способом УЗИ выполняется по монитору, а не по изображению, как при ГСГ.
Исследование маточных труб и матки способом УЗИ выполняется по монитору, а не по изображению, как при ГСГ.
Плюсом его становится отсутствие лучевого воздействия.
К тому же, эхографию также выполняют без госпитализации. Необходимое для диагностики время – это канун овуляции. Преимущество данного времени – маточная шейка расслаблена.
При подготовке к эхографии пациентке необходимо лишь не принимать пищу 2-3 часа до исследования.
При газообразовании в кишечнике, врач может назначить Эспумизан, его употребляют 2 дня до манипуляции.
Для осуществления эхографии, пациентка должна сдать такие биоматериалы: на гепатиты, ВИЧ, гонорею и влагалищную микрофлору. Это нужно для выявления в организме вирусов.
В ходе исследования о проходимости свидетельствует то, что краситель свободно протекает по фаллопиевым трубам и проникает в брюшное пространство. Многие пациентки говорят о том, что после выполнения ЭХО-ГСГ присутствуют незначительные боли, которые исчезают в продолжении суток.
Диагностическая лапароскопия
Этот метод определения проходимости труб репродуктивного органа, причислен к хирургическим способам, выполняется посредством лапароскопии, когда манипуляция осуществляется через проколы в передней стенке брюшины.
Вмешательство чувствительное, поэтому его выполнение нуждается в использовании общего наркотического обезболивания.
Поскольку лапароскопия — хирургическое вмешательство, предварительно необходимо проведение обследования пациентки в целях предопределения появления осложнений и установления противопоказаний.
В лабораторных условиях исследуются такие биоматериалы как: кровь и моча, мазок из половых органов и электрокардиограмма.
Как проводится лапароскопия:
- В момент вмешательства осуществляется 2 или
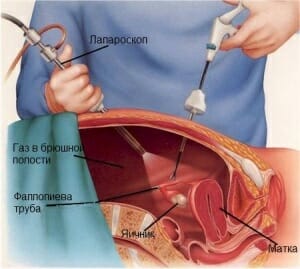 3 прокола, через которые внедряется видеокамера и манипулятор, посредством которого хирург передвигает органы для доступа к рассмотрению;
3 прокола, через которые внедряется видеокамера и манипулятор, посредством которого хирург передвигает органы для доступа к рассмотрению; - В целях расширения внутренних пространств и обеспечения визуализации применяется углекислый газ. Его эксплуатация осуществляется благодаря анестезирующего действия, а также свойству связываться с белком крови для выведения. Картинка с видеокамеры транслируется на монитор при большом увеличении, что дает возможность выявления причины непроходимости, объем и природу отклонения;
- По возможности хирург старается избавить просвет от препятствия. Продолжительность вмешательства зависит от особенностей патологии в трубе, примерно для постановки диагноза достаточно получаса, на устраняющие манипуляции может истечь полтора часа.
В больнице женщина пребывает сутки, выход на работу рекомендован через неделю.
Однако для восстановления без сложностей следует соблюдать некоторые установки:
- месяц воздерживаться от половой активности;
- вредны жирная пища и употребление алкоголя;
- исключение нагрузок.
Наблюдается болезненность первых месячных после лапароскопии, беременность наступает достаточно скоро.
Фертилоскопия
Способ диагностирования маточных труб также именуется как трансвагинальная гидролапароскопия. Это тоже модификация хирургической операции, но не столь болезненна, если сравнивать с лапароскопией.
В данной ситуации прокол осуществляется в задней части влагалищного свода, где располагается перегородка, разграничивающая его от брюшного пространства.
К плюсам этого метода можно отнести:
- лучшее отражение состояния чем ГСГ фаллопиевых труб;
- скорое заживление;
- неприменение общего наркоза;
- на поверхности не оставляет рубцов.
Все же такая диагностика противопоказана, когда в наличие миома либо патологическое нарастание внутреннего слоя матки, ретрофлексия матки ( отклонение в расположении).
Проведение фертилоскопического обследования:
-
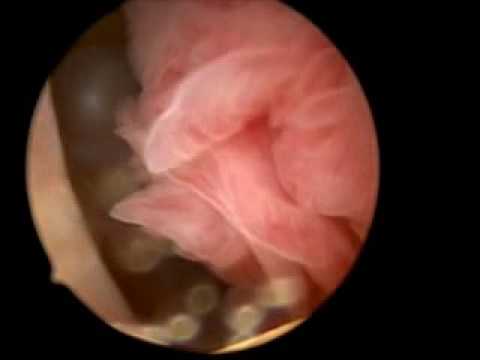 Зеркалами раздвигаются влагалищные стенки, обеспечивая допуск к маточной шейке;
Зеркалами раздвигаются влагалищные стенки, обеспечивая допуск к маточной шейке; - Выполняется прокол, в рану вводится зонд окружностью 5 мм с камерой и фонариком;
- Впрыскивается незначительный объем жидкости, в целях обеспечения осмотра;
- От наполнения кишечный клубок к верху поднимает газ, а маточные трубы напротив спускаются в воду;
- В невесомости распрямляются все реснички внутри просвета, это дает возможность диагностирования отклонения ворсиночного эпителия;
- Краситель применяется для установления проходимости маточных труб. Картинка внутренних органов передается на цветной монитор.
Продолжается манипуляция 15-30 минут, в это время, гинеколог определяет реальное состояние протоков и яичников, устанавливает причину непроходимости. Если в наличии незначительная спайка, старается ее ликвидировать.
Пертрубация
-
 Посредством данного способа выполняют так называемое «продувание» фаллопиевых труб – в маточное пространство вводят специальное приспособление, при помощи которого в полость впрыскивается углекислый газ под давлением.
Посредством данного способа выполняют так называемое «продувание» фаллопиевых труб – в маточное пространство вводят специальное приспособление, при помощи которого в полость впрыскивается углекислый газ под давлением. - Врач устанавливает отклонение, опираясь на данные прибора, который фиксирует давление в трубках, и посредством некоторых непрямых признаков – при наличии проходимости в момент процедуры в брюшном пространстве возникает свойственный шум, а женщина может почувствовать боль в области ключицы.
Противопоказаниями к данной диагностике являются воспалительные процессы разной природы в мочеполовой сфере, крововыделения из матки, и повышенный уровень лейкоцитов в русле крови.
Пертрубацию осуществляют лишь в первой половине цикла, а до старта диагностической меры, надлежит сдать анализ для отражения влагалищной микрофлоры, а также провести бимануальное изучение и визуальный осмотр маточной шейки посредством гинекологических зеркал.
Опасным следствием процедуры может стать повреждение труб, однако подобное осложнение может случится, только при том условии, что специалист не халатно отнесся к выполнению техники операции.
УЗИ
До момента проведения УЗИ диагностики женщина должна сдать такие анализы:
- мазок на влагалищную микрофлору,
- кровь на ВИЧ, гонорею, прочие ИППП,
- тест на беременность,
- УЗИ мочеполовой сферы.
Диагностика УЗИ фаллопиевых труб запрещается:
- Острая форма хронических поражений;
- Присутствие воспаления и патогенной флоры;
- Острое воспаление;
- Вынашивание ребенка;
- крововыделения (нормальные или с нарушением цикла).
Проходимость маточных труб обычно тестируют в первой половине цикла до момента выхода яйцеклетки (на 8-11 день). У женщин со сбитым циклом УЗИ проверку можно выполнять в любой день. Перед проведением следует исключить беременность.
Сама процедура
Проверка УЗИ проницаемости маточных труб осуществляется в несколько стадий:
-
 На старте гинеколог проводит осмотр посредством гинекологических зеркал, оценивая показатели предварительного диагностирования.
На старте гинеколог проводит осмотр посредством гинекологических зеркал, оценивая показатели предварительного диагностирования. - Когда не установлены противопоказания, в маточную шейку через цервикальный канал осторожно вводится тонкая сгибаемая трубка. Через нее в маточные трубы впрыскивается контраст.
- Для этих целей применяется стерильный физраствор — не вызывающий аллергии. По истечении 2-3 минут специалист выполняет трансабдоминальное УЗИ.
- Если проницаемость труб присутствует, контрастный состав будет протекать в брюшное пространство. Если обнаруживаются какие-то отклонения, гинеколог оценит их расположение, объемы и вероятные причины.
Диагностика по определению просвета в трубах посредством УЗИ безвредна и не вызывает боли. В каких-то случаях женщины жалуются на чувство вздутия живота и тянущее ощущение в матке в момент введения контрастного вещества. К завершению процедуры все неприятные проявления исчезают.
Какой из методов лучше?
Здесь приведены самые популярные методы, посредством которых выполняется проверка наличия просвета труб матки. Но какой из перечисленных на самом деле лучший?
Точный ответ на данный вопрос можно получить исключительно у врача, обоснованный анализами и общим исследованием организма пациентки.
Необходимо также понимание того, что хирургические способы определения состояния органов, представляют никак не меньший риск, чем выполнение операции.
Кроме того, они нуждаются в занимающей долгое время предподготовке, поскольку наркотические обезболивающие – достаточно большая нагрузка на пациентку, поэтому становится необходимым сдача всех анализов, которые прояснят, в состоянии ли сердце и иные внутренние органы перенести такое воздействие.
Когда существует возможность выбора, то оптимальнее всего предпочесть неоперационные способы диагностики настоящего времени – гистеросальпингография, либо гидросонография.
Требуется ли удаление маточных труб при их непроходимости?
Случаи, в которых требуется удаление маточных труб:
-
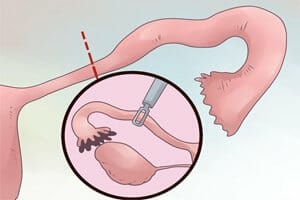 Осложнения, которые спровоцированы продолжительной непроходимостью труб матки, могут стать основанием для иссечения труб.
Осложнения, которые спровоцированы продолжительной непроходимостью труб матки, могут стать основанием для иссечения труб. - Обычно, подобное вмешательство назначается при значительном нарушении целостности тканей, которое обеспечивается воспалительным явлением.
- Еще, резекция труб матки является требуемой мерой при неостанавливаемой кровопотере.
- Иссечение может осуществляться как на одной трубе, так и на трубах по обеим сторонам, учитывая сложность и степень тяжести повреждения. Вмешательство осуществляется через разрез в брюшине. По ходу операции, трубы извлекаются вовне, и на их связки устанавливаются операционные зажимы. Вслед за резекцией, наносятся стежки, для скорого заживления раны.
- Иссечение фаллопиевых труб, кроме того может быть показано при беременности вне полости матки. По обыкновению, в первом случае подобного отклонения, оплодотворенную яйцеклетку выносят за пределы трубы, оставляя ее. И все же при этом не исключается достаточная вероятность того, что трубное имплантация не повторится. В ситуации рецидива, одним из широко применимых способов избавления от отклонения становится иссечение труб.
- В нечастых эпизодах вмешательство по удалению может быть показано перед выполнением ЭКО. Это обусловлено тем, что присутствие непроходимости матки становится большим блокиратором не только при физиологическом оплодотворении, но и при прикреплении зиготы внутрь маточного тела.
- Весьма нередко, в просвете маточной трубы, в области спайки, случается накопление гноя и вредных соединений, которые плохо влияют на состояние прикрепленной яйцеклетки, значительно понижая ее жизнеспособность, и следовательно возможность нормального вынашивания плода и родоразрешения.
- К тому же, весьма редко, при осуществлении ЭКО, у пациенток также может возникнуть внематочное имплантирование, недопустить вероятность которого можно методом иссечения маточных труб.
В медицинской практике есть несколько эпизодов, при которых как альтернатива консервативному или хирургическому устранению непроницаемости, выступает полная резекция маточных труб. Без сомнения возникновение непроходимости маточных труб по направлению к маточной полости – это весьма тяжелая патология, перспективой которой становится бесплодие. Постановка диагноза и лечение данного отклонения в значительной степени осложняется тем что нет прямых симптомов, которые могли бы прояснить ситуацию при присутствии непроходимости.
Стоит ли восстанавливать проходимость?
 В данном вопросе становится важным возраст.
В данном вопросе становится важным возраст.
Если женщина молода и кроме непроходимости в трубах у нее не может возникнуть иных патологий, препятствующих зачатию – возможно возвращение проходимости протоков и в продолжении года можно пытаться зачать ребенка.
Когда забеременеть не получилось – не следует тратить время, необходимо сразу же использовать способ ЭКО (экстракорпоральное оплодотворение).
Случается так, что вслед за появлением первого ребенка, зачатого ЭКО в будущем зачатие наступает естественным путем.
Это происходит из за того, что в период вынашивания ребенка матка растет в размерах и может случиться самопроизвольное устранение спаек и появление просвета маточных труб.
В возрасте за 35 лет при бесплодии продолжительное время и закупорке маточных труб – следует выбрать ЭКО. По истечении времени качественные характеристики яйцеклеток становятся хуже и повышается опасность генетических отклонений у ребенка.
По этой причине, затрачивать время на попытки воссоздания просвета труб просто безрезультатно – проходит время, а этот факт увы не в пользу женщины. Кроме того, появляется возможность самостоятельного зачатия, вслед за появлением первого.
Нужно иметь ввиду, то что после возвращения просвета маточных труб увеличивается опасность беременности вне матки.
Стоимость проверки проходимости маточных труб
Цена складывается из:
- стоимости катетера;
- цены эхоконтрастного геля;
- и расходных материалов.
Средняя стоимость диагностики проходимости маточных труб от 1500 до 4500 рублей.
Отзывы
Отзывы о процедуре проверки проходимости маточных труб:
