Эмболизация маточных артерий при миоме матки и беременность
Содержание статьи
Беременность после эмболизации маточных артерий
Обновлено: 15 Сентября 2020
Борис Юрьевич Бобров | Эндоваскулярный хирург, кандидат медицинских наук, самый большой персональный опыт ЭМА в России
Содержание статьи
Эмболизация маточных артерий стала настоящим спасением для тысяч женщин во всем мире. На сегодняшний день это единственный метод лечения, помогающий навсегда избавиться от миомы матки, устранить все проявления заболевания и не нарушить при этом репродуктивную функцию женщины.
С помощью ЭМА врачам нередко удается сохранить пациенткам матку даже в самых запущенных случаях. В чем суть этой процедуры, как она влияет на матку и яичники, когда ее целесообразно применять и каковы шансы забеременеть после такого лечения?
Отвечаем на самые важные вопросы об ЭМА и миоме, которые волнуют многих женщин, мечтающих стать мамами.
Можно ли забеременеть при миоме матки, если это заболевание вообще не лечить?
Забеременеть при миоме матки можно. Не все миоматозные узлы мешают естественному зачатию и нормальному вынашиванию плода. Например, при небольших или нескольких маленьких миомах, которые не деформируют полость матки и не растут в ее сторону, женщина может забеременеть, выносить и родить ребенка. Лечить такие образования, если они не растут и никак себя не проявляют, необходимости нет. Достаточно динамического наблюдения.
Какие миомы рекомендуется лечить до наступления беременности?
При миоме матки еще на этапе планирования беременности нужно обратиться к гинекологу и сделать УЗИ органов малого таза. Врач определит количество узлов в матке, их размер, точное расположение и степень кровоснабжения. Эта информация даст возможность специалисту спрогнозировать, как поведут себя миомы во время беременности. Некоторые узлы способны доставить женщине в этот период массу проблем. Чтобы их избежать, до наступления беременности нужно обязательно лечить:
все миомы, которые растут в полости матки или деформируют ее.
все крупные миомы на тонком основании (так называемые «узлы на ножке»).
крупные миомы, располагающиеся в стенке матки.
Какие могут быть осложнения, если забеременеть с такими миомами?
Крупные миомы, растущие в стенке матки, и узлы, располагающиеся в полости матки, очень коварны. Они способны оттягивать на себя кровоток и «обкрадывать» растущий плод и могут привести к замершей беременности, спровоцировать выкидыш или отслойку плаценты. Так называемые миомы «на ножке» могут вызвать у беременных женщин грозное осложнение — перекрут ножки узла. Это острое состояние, требующее срочного хирургического вмешательства. Еще одно возможное осложнение во время беременности — нарушение кровоснабжения миоматозного узла. Это случается на любом сроке без видимых причин. На нарушение кровоснабжения миомы могут указывать такие симптомы, как боль в животе, повышение температуры, изменения в анализах крови. Для лечения обычно применяются обезболивающие и противовоспалительные средства, которые назначает врач.
Какие методы лечения миомы оптимальны для женщин, планирующих беременность?
Все зависит от размера миом, их расположения и репродуктивных планов женщины. Если у пациентки, к примеру, субмукозная миома (она локализуется в полости матки), то можно удалить ее методом гистерорезектоскопии (доступ осуществляется через влагалище, без разрезов стенок брюшной полости). При миомах на тонком основании зачастую применяется лапароскопическая миомэктомия (под контролем видеокамеры хирург удаляет узлы через маленькие разрезы в брюшной стенке). Если у женщины выявлена множественная миома матки, рекомендуется делать эмболизацию маточных артерий. В данной ситуации это оптимальное решение. Потому что миомэктомия оставит на матке большое количество рубцов. Они могут создать проблемы во время беременности и при родах.
Что лучше — миомэктомия или ЭМА?
Речь не о том, что лучше, а о том, какой метод целесообразно применять в каждом конкретном случае. Особенно, если женщина хочет в будущем иметь детей. В этой ситуации необходимо принимать в расчет даже тот факт, когда именно пациентка планирует беременность — в ближайший период времени (скажем, через год-два) или в неопределенном будущем. Дело в том, что миомэктомия, в отличие от ЭМА, оказывает временный эффект. Миоматозные узлы после операции, к сожалению, начинают расти снова. Причем, частота рецидивов довольно высокая — примерно 10–14% в год. Это означает, что через 5 лет после операции более чем у 50% женщин будет снова выявлена миома. В этой связи миомэктомию целесообразно применять, если пациентка планирует беременеть в ближайшем будущем. Миомэктомия поможет временно «реставрировать» матку, чтобы женщина смогла забеременеть, выносить и родить ребенка. Если же репродуктивные планы пациентки не определены или у нее множественная миома, нужно выбирать ЭМА.
Какие могут быть противопоказания к ЭМА?
Есть несколько основных противопоказаний.
Острый воспалительный процесс в органах малого таза.
Злокачественное заболевание органов малого таза (яичников, шейки матки, эндометрия) или подозрение на него.
Аллергическая реакция на контрастные вещества, которые используются при эмболизации.
Гигантские миомы и крупные узлы, имеющие тенденцию к экспульсии после ЭМА.
Что такое экспульсия миомы?
Экспульсия — это процесс, при котором миома исторгается из полости матки — «рождается». К экспульсии после ЭМА, как правило, «склонны» крупные субмукозные миомы (растущие в полости матки) и некоторые интрамуральные миомы с центрипетальным ростом (такие образования локализуются в стенке матки и растут в сторону ее полости). «Рождение» крупных миом — длительный и довольно мучительный процесс для женщины. Поэтому при высокой вероятности экспульсии не всегда целесообразно прибегать к ЭМА.
Как проходит ЭМА и в чем ее суть?
Эмболизацию делает эндоваскулярный хирург. Процедура проходит в операционной, оснащенной ангиографическим аппаратом. Сначала хирург делает обезболивающий укол, затем прокалывает бедренную артерию и вводит в нее тонкий катетер. Катетер должен попасть точно в маточную артерию. Убедиться в этом помогает ангиография — контрастное рентгенологическое исследование кровеносных сосудов. Следующий этап ЭМА — введение эмболизирующего препарата. Так называют крошечные микросферы из полимерного материала. С током крови эмболы устремляются в сосуд, снабжающий миому кровью, и надежно закупоривают его. Очень важно, чтобы эмболизация проводилась качественным эмболизационным препаратом. От этого во многом зависит эффективность процедуры. При использовании эмболов неоптимальных размеров и формы не исключен риск возобновления кровотока в миоматозных узлах и других нежелательных последствий. В наших центрах лечения миомы мы делаем ЭМА препаратами Embozene (США) и HydroPearl (Япония) — самыми современными в мире. Они позволяют обеспечить высокую точность эмболизации, не вызывают воспалительной реакции организма и практически исключают вероятность возобновления кровотока в миоматозных узлах.
Что происходит после введения микросфер, закупоривающих маточную артерию?
Миоматозные узлы лишаются питания и постепенно «усыхают». Чтобы убедиться в том, что кровоток в миомах полностью прекращен, эндоваскулярный хирург проводит контрольную ангиографию. В завершении процедуры врач извлекает катетер из артерии и «пломбирует» место прокола артерии специальным гемостатическим устройством. Затем женщину переводят в палату.
Весь процесс эмболизации занимает не более 20 минут. Пациентка при этом не чувствует никакой боли и дискомфорта. Наркоз при ЭМА не требуется — процедуру делают под местной анестезией.
Какие осложнения бывают после ЭМА?
Если эмболизацию делает опытный хирург и использует при этом качественные эмболы и расходный материал, то никаких осложнений быть не должно. Единственное, что может возникнуть, — гематома в области прокола бедренной артерии. Обычно это случается очень редко (примерно в 1% случаев). Лечить гематому необходимости нет— она самостоятельно проходит через одну-две недели.
Что такое постэмболизационный синдром?
Постэмболизационный синдром (его часто ошибочно принимают за осложнение после ЭМА) на самом деле — нормальная реакция организма на перенесенное вмешательство. Все его неприятные проявления (боль и дискомфорт внизу живота, слабость, повышение температуры, кровянистые выделения из влагалища) беспокоят женщину не более нескольких дней и не опасны для здоровья. Как правило, через неделю они бесследно проходят. Через 1–1,5 месяца снимаются все временные ограничения после вмешательства, рекомендованные врачом. Можно заниматься спортом, возобновить половую жизнь, принимать горячие ванны и т.д.
Каковы результаты ЭМА?
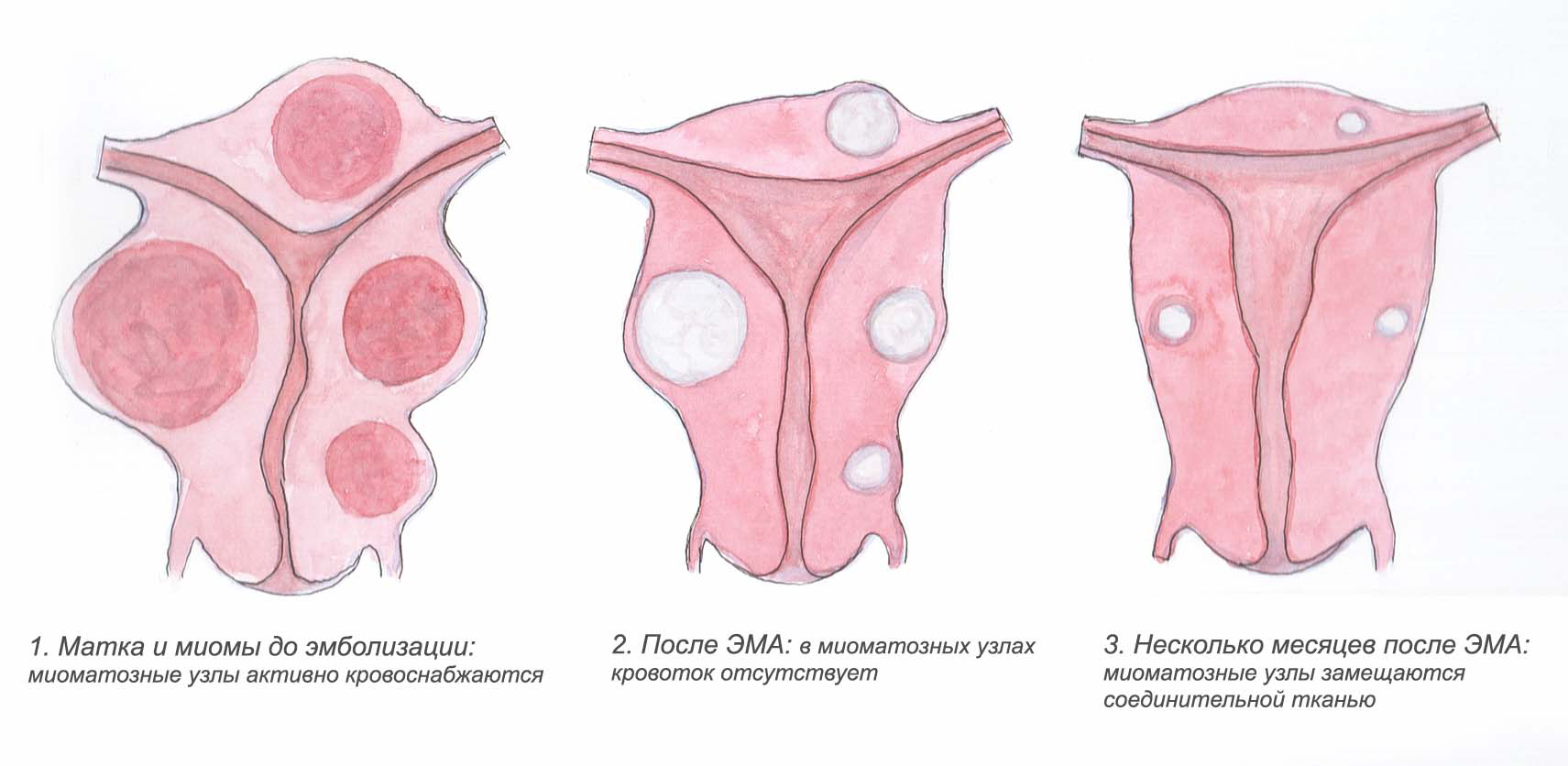
После процедуры пациентки навсегда забывают о миоме и всех ее симптомах. Больше не будет обильных кровотечений, боли внизу живота, учащенного мочеиспускания, запоров и других симптомов сдавливания органов, связанных с миомой. У женщины нормализуется менструальный цикл, миоматозные узлы становятся значительно меньше в размере. Особенно активно процесс «усыхания» миом и замещения их соединительной тканью происходит в течение первых 6-8 месяцев после процедуры. В среднем, через год после вмешательства миомы уменьшаются в 4 раза. Небольшие образования полностью исчезают.
После ЭМА возможны рецидивы миомы?
Объективных данных, свидетельствующих о том, что после ЭМА возможен рецидив заболевания, нет. Но бывают случаи восстановления кровотока в эмболизированных миоматозных узлах. К счастью, это очень редкая ситуация. Как правило, кровоток после ЭМА восстанавливается в миомах, которые располагаются в области перешейка матки — месте, где маточная артерия подходит к матке и делится на восходящую и нисходящую ветви. В восстановлении кровотока «виновата» нисходящая ветвь маточной артерии (ее не эмболизируют при первичной ЭМА). Эта нежелательная ситуация происходит примерно в одном случае из 100-150 процедур. При восстановлении кровотока в миоматозных узлах делается попытка дополнительной эмболизации.
Как ЭМА влияет на матку и эндометрий?
Негативного влияния на матку и эндометрий ЭМА не оказывает. После эмболизации кровоток в матке в полном объеме восстанавливается уже в течение первой недели после вмешательства. Некоторые гинекологи, негативно настроенные против ЭМА, часто пугают своих пациенток некрозом матки, который может развиться после этой процедуры. На самом деле, некроз матки (отмирание клеток тканей органа) в современных условиях невозможен. Дело в том, что для эмболизации применяются эмболы достаточно большого размера. Они заклинивают просвет сосуда, снабжающего кровью миоматозный узел, но при этом не затрагивают сосудистую сеть матки.
Что касается эндометрия (слизистой оболочки матки), то после проведения ЭМА его толщина и другие характеристики не изменяются, никакого отрицательного влияния процедура на него не оказывает.
Есть ли риск нарушения функции яичников после ЭМА?
Проведенные отечественные и зарубежные исследования (а их было очень много) доказали, что негативных изменений в работе яичников после ЭМА нет.
В одном из ранних исследований, эмболизацию обвинили в том, что она снижает овариальный резерв женщины (так называют количество полноценных качественных яйцеклеток в яичниках) и может стать причиной бесплодия. Однако в этом исследовании почему-то не была принята во внимание настоящая причина снижения овариального резерва – возраст участниц исследования. В среднем он составил… 45 лет. Как известно, что в норме овариальный резерв у женщин начинает снижаться уже после 30 лет. Это естественный процесс. Он никак не связан с миомой матки и проведенным лечением.
В 2017 году в одном из авторитетных научных журналов были опубликованы результаты исследования, которое позволило внести полную ясность в этом вопросе. 89 пациенткам – участницам исследования, выполнили эмболизацию маточных артерий. Затем в течение 4-х лет после вмешательства за здоровьем женщин тщательно наблюдали. Обследования убедительно доказали, что овариальный резерв женщины после ЭМА не снижается.
Каковы шансы забеременеть после ЭМА?
Сама по себе эмболизация маточных артерий не оказывает отрицательного воздействия на репродуктивную систему. За всю историю применения метода (а это более 20 лет) тысячи пациенток, которым сделали ЭМА, смогли забеременеть и родить ребенка. В мировой научной литературе нет ни одной публикации, ни одного описания даже единичных случаев, которые бы указывали на то, что ЭМА вызвала бесплодие или невынашивание плода. И все- таки нужно понимать, что проведенное лечение миомы (ЭМА или другие методы) не гарантирует наступления беременности.
Почему не всегда наступает беременность?
Потому что способность женщины к деторождению зависит от огромного количества разных факторов. Помимо миомы, есть множество других причин, которые могут препятствовать зачатию. Например, различные гормональные нарушения, болезни матки и яичников, аборты и половые инфекции, перенесенные женщиной в прошлом, избыточный вес и т.д. Более того, даже абсолютно здоровые женщины, у которых нет заболеваний, препятствующих наступлению беременности, не всегда могут зачать ребенка. И не всегда современная наука может убедительно этот факт объяснить. В гинекологии даже есть диагноз «необъяснимое бесплодие». На него, если верить статистике, приходится до 25% всех случаев бесплодия. И, наконец, нужно помнить о возрасте женщины – одном из ключевых факторов успеха при планировании беременности. В большинстве случаев оптимальным для зачатия считается период от 23 до 31 года, потом с каждым годом фертильность (способность к рождению детей) падает примерно на 3%. Между тем, средний возраст женщин, прибегающих к ЭМА, — 35-40 лет и старше.
Каковы шансы забеременеть после миомэктомии?
Средняя частота наступления беременности после хирургического удаления миоматозных узлов составляет 39- 56%. Однако, в отличие от ЭМА, после миомэктомии у женщины могут возникнуть проблемы с зачатием, связанные непосредственно с проведенной операцией. Чаще всего женщина не может забеременеть из-за развития спаек в малом тазу и нарушения проходимости маточных труб. Кроме того, у пациенток, перенесших миомэктомию, не исключена вероятность развития других серьезных осложнений — врастания плаценты в рубец или разрыва матки по рубцу во время родов. Это тоже важно учитывать при выборе метода лечения.
Когда можно беременеть после ЭМА или миомэктомии?
После ЭМА и миомэктомии можно беременеть через 8-12 месяцев. Если проводилась миомэктомия, предварительно необходимо оценить состоятельность рубца на ультразвуковом исследовании.
В чем особенности ведения беременности после ЭМА и миомэктомии?
Никаких особенностей ведения беременности после ЭМА нет. Посещения женской консультации, все скрининги и УЗИ делают с такой же частотой, как обычно. Что касается миомэктомии, то во время рутинного ультразвукового исследования, как мы уже упоминали, обязательно оценивается состояние рубцов. Правда, в этой ситуации врачи нередко сталкиваются с серьезным препятствием. Дело в том, что если рубцы, расположенные на передней стенке матки, можно увидеть на УЗИ на любом сроке, то рубцы на задней стенке матки во второй половине беременности уже недоступны для визуализации. В этой ситуации врачам приходится вести таких пациенток, опасаясь развития негативных изменений в рубцах и связанных с ними осложнений.
Возможны ли естественные роды после ЭМА или миомэктомии?
Возможны. Определяющий фактор в этой ситуации — не проведенное лечение миомы матки, а акушерская ситуация, которая складывается на момент родов. При принятии решения об естественных родах или кесаревом сечении врачи учитывают множество нюансов —положение плода и расположение плаценты, состояние шейки матки, сопутствующие заболевания у женщины и многие другие.
Как не ошибиться с выбором клиники для лечения миомы? Чтобы результат лечения был максимально эффективным, лучше обращаться в клинику, где владеют всеми современными способами лечения миомы. Прочитайте отзывы о выбранной клинике, убедитесь, что специалисты в этом учреждении имеют большой опыт проведения ЭМА и умеют удалять любые миомы с помощью лапароскопической миомэктомии (то есть не прибегая к полноценной полостной операции). Если вам предстоит ЭМА, обязательно выясните, какой эмболизационный препарат используют в клинике.
Если у вас выявили миому матки и вы хотите получить квалифицированное мнение об оптимальном в вашем случае методе лечения, специалисты нашего экспертного совета проконсультируют вас бесплатно в режиме онлайн.
Список литературы:
- Аксенова Т. А. Особенности течения беременности, родов и послеродового периода при фибромиоме матки / Т. А. Аксенова // Актуальные вопросы патологии беременности. — М., 1978.— С. 96104.
- Бабунашвили Е. Л. Репродуктивный прогноз при миоме матки: дис. канд. мед. наук / Е. Л. Бабунашвили. — М., 2004. — 131 с.
- Боголюбова И. М. Воспалительные осложнения послеродового периода у женщин с миомой матки / И. М. Боголюбова, Т. И. Тимофеева // Науч. тр. Центр. Ин-та усовершенствования врачей. —1983. —Т.260. — С. 34-38.
Источник
Эмболизация маточных артерий
Обновлено: 09 Сентября 2020
Борис Юрьевич Бобров | Эндоваскулярный хирург, кандидат медицинских наук, самый большой персональный опыт ЭМА в России
Содержание статьи
Эмболизация маточных артерий — это современный малоинвазивный способ лечения миомы матки. С его помощью можно не только устранить симптомы заболевания и прекратить рост миоматозных узлов, но и сохранить главное — репродуктивную функцию женщины. В чем суть ЭМА и когда целесообразно ее применять?
Несмотря на то, что ЭМА успешно применяется в лечении миомы матки уже добрых два десятка лет, многие люди (даже гинекологи) воспринимают этот метод, как новый, малоизученный, чуть ли не экспериментальный. На самом деле технологию, которая лежит в основе ЭМА, врачи применяли еще в конце 1970-х годов, чтобы останавливать кровотечения после родов и операций на матке. Как началась история ЭМА, как самостоятельного метода?
Счастливая случайность
В конце 1980-х годов французский гинеколог Жак Равина решил выполнять эмболизацию не после операций, а перед ними — чтобы уменьшить кровопотери. А потом так получилось, что у нескольких его пациенток запланированные после ЭМА операции были отложены. Когда же спустя какое-то время пациентки пришли на предоперационный осмотр, доктор обнаружил, что размеры миоматозных узлов у них уменьшились. А вдобавок исчезли обильные кровотечения и другие симптомы, которые беспокоили женщин до вмешательства. То есть по сути, отпала необходимость в самой операции. Это наблюдение и позволило доктору Равине предложить ЭМА в качестве самостоятельного метода лечения миомы.
Бескровное вмешательство
После получения первых обнадеживающих результатов ЭМА быстро нашла свое признание во всем мире. Буквально за несколько лет ее стали применять во многих клиниках Европы, США, Ближнего Востока и Азии. Методика была хорошо изучена, опубликовано множество исследований, которые доказали ее эффективность и безопасность. В 1998 году приказом Минздрава РФ ЭМА включили в перечень разрешенных эндоваскулярных вмешательств в России.
Специалисты нашей клиники с успехом применяют эмболизацию маточных артерий с 2002 года. Мы обладаем самым большим опытом проведения ЭМА в России, СНГ и странах восточной Европы — за прошедшие десятилетия мы выполнили более 7500 процедур.
О сути ЭМА: нет питания – нет жизни
Принцип метода заключается в прекращении кровоснабжения всех миоматозных узлов. Чтобы достичь этого эффекта, в периферические ответвления маточной артерии, которые располагаются внутри узлов, вводятся эмболизационные частицы (крошечные шарики из инертного полимера). Лишившись кровоснабжения, миоматозные узлы погибают и замещаются соединительной тканью: нет питания – нет жизни! Прекращается кровоснабжение всех узлов, включая даже мелкие, которые не визуализируются на УЗИ.

Показания к ЭМА
В каких случаях применяется ЭМА? Технически эту процедуру можно выполнить при любом размере и количестве миоматозных узлов. Но не всегда это целесообразно делать.
Прежде чем выбрать метод лечения миомы матки, врач должен учесть множество нюансов: возраст женщины, ее желание в дальнейшем иметь детей, наличие или отсутствие симптомов миомы, размер, количество и расположение узлов. Так, например, ЭМА – оптимальный метод лечения при множественной миоме у женщины, планирующей беременность. Миомэктомия в этом случае может нанести серьезную травму матке — оставить на ней множество рубцов. Они способны помешать нормальному вынашиванию будущей беременности и осложнить роды
Противопоказания к ЭМА
· острый воспалительный процесс в органах малого таза.
· Злокачественное заболевание органов малого таза (яичников, шейки матки, эндометрия) или подозрение на него. Важный момент: подозрение на лейомиосаркому (крайне редкую злокачественную опухоль матки) не является противопоказанием к ЭМА. Дело в том, что на основании данных УЗИ или МРТ невозможно диагностировать лейомиосаркому или обнаружить признаки «озлокачествления» миоматозного узла. Во время выполнения ЭМА врач, действительно, может оценить особенности кровоснабжения узла и заподозрить злокачественную опухоль. Но с помощью визуальных методов диагностики это сделать нельзя.
· Аллергическая реакция на контрастные вещества, которые используются при проведении ЭМА. Это противопоказание относительное, так как в хороших клиниках всегда есть возможность использовать резервные контрастные вещества, чтобы избежать нежелательных реакций.
· Гигантские миомы (22 и более недель) и крупные узлы (10-12 см), имеющие тенденцию к рождению. Это узлы, располагающиеся в полости матки (субмукозные миомы) или миомы, локализующиеся в стенке матки и растущие в сторону ее полости (интрамуральные узлы с центрипетальным ростом).
После эмболизации субмукозные и некоторые интрамуральные узлы имеют тенденцию к экспульсии («рождению»). Другими словами, миоматозный узел «расплавляется» внутри полости матки и выходит из нее. «Рождение» крупных миоматозных узлов, как правило, занимает длительное время, и женщины тяжело переносят этот процесс. Поэтому при высокой вероятности экспульсии проведение ЭМА не всегда нецелесообразно.
Преимущества ЭМА
· Процедура занимает не более 15-20 минут, проводится под местной анестезией (то есть наркоз не требуется), безболезненна и легко переносится.
· Реабилитация после ЭМА значительно короче, чем после хирургических методов и риски осложнений гораздо ниже – примерно в 20 раз.
· Эффективность ЭМА, по данным разных исследований, составляет 94-99%. Это очень высокий показатель для любого вида лечения.
· После ЭМА уходят все симптомы заболевания.
Какова вероятность рецидивов после ЭМА?
Рецидивы миомы матки после эмболизации маточных артерий крайне редки. В этих случаях речь идет не о возобновлении роста миоматозных узлов, а о появлении новых миом. Вероятность возникновения новых узлов выше у женщин, которым ЭМА была выполнена не полностью из-за технических сложностей при введении катетера в обе маточные артерии. Если процедуру делает опытный эндоваскулярный хирург, вероятность такого развития событий ничтожно мала. Для сравнения: после миомэктомии вероятность рецидива достигает 7-14% в год и 30-40% через 3-5 лет.
Фертильность и беременность после ЭМА
Эмболизация маточных артерий не оказывает отрицательного действия на матку и не нарушает репродуктивную функцию женщины. Через год после ЭМА можно беременеть и рожать ребенка. Между тем, после миомэктомии могут возникнуть проблемы с наступлением беременности. Чаще всего они связаны с развитием спаечного процесса в малом тазу. Кроме того, у женщин перенесших миомэктомию, не исключен риск разрыва матки по рубцу во время родов. Поэтому состояние рубца во время беременности и родов врачи тщательно контролируют.
Подготовка к процедуре
Как подготовиться к процедуре? Если после консультации с гинекологом, осмотра и УЗИ принимается решение о лечении с помощью ЭМА, пациентке выдают «Лист подготовки». В нем подробно описано все, что нужно сделать перед процедурой.
Список анализов и исследований для подготовки к ЭМА включает клинический и биохимический анализы крови, коагулограмму, HBS, RW, ВИЧ, HCV, группу крови и резус-фактор, мазок на флору из влагалища, цитологический мазок с шейки матки (лучше в формате жидкостной цитологии), ЭКГ. Помимо этого необходимо заключение терапевта о том, что нет противопоказаний к такому вмешательству. Также в «Листе подготовки» будет указано, какие лекарства надо принимать до ЭМА
Этапы ЭМА: что происходит в операционной
Эмболизацию делают в специально оборудованной операционной, оснащенной ангиографическим аппаратом. Проводят такое вмешательство эндоваскулярные хирурги (специалисты, которые осуществляют доступ к пораженному органу через сосуды). Сначала врач делает обезболивающий укол, затем прокалывает бедренную артерию и вводит в нее тонкий катетер. Конечный «пункт назначения» катетера — маточные артерии. Следующие этапы процедуры — ангиография (это исследование помогает убедиться, что катетер попал точно в нужный сосуд) и введение эмболизирующего препарата.
Конечная точка эмболизации
Эмболизирующий препарат – это крошечные микросферы, перекрывающие кровоток. В современных клиниках ЭМА проводится препаратами «Эмбозин» (США) и «Гидроперл» (Япония). Микросферы в них имеют оптимальный размер и с высокой точностью калиброваны. Материал, из которого делают эмболы, абсолютно безопасен для организма. Он не вызывает аллергических реакций. Эмболы вводятся до достижения так называемой «конечной точки эмболизации». Этот термин обозначает, что кровоток во всех миоматозных узлах полностью прекратился.
Завершает процедуру контрольная ангиография. На протяжении всего вмешательства пациентка не чувствует боли, возникает только ощущение тепла в низу живота. Закончив эмболизацию, хирург удаляет катетер из артерии и закрывает место прокола артерии гемостатическим устройством («Экзосил»). При его использовании происходит «пломбирование» места прокола. В результате не нужно накладывать никаких давящих пластырей.
Чтобы получить полное представление обо всех этапах процедуры, вы можете посмотреть фотографии ЭМА или видеоролик.
Результаты эмболизации маточных артерий
После процедуры исчезают проявления миомы матки: нормализуются менструальные кровотечения, уходят учащенное мочеиспускание и другие симптомы сдавливания органов, уменьшаются размеры миоматозных узлов. Особенно активно этот процесс происходит в течение первых 6-8 месяцев. В среднем, через год узлы уменьшаются в 4 раза. Небольшие миомы полностью исчезают и замещаются соединительной тканью.
Мы записали серию видеоинтервью с пациентками наших клиник, которым была проведена эмболизация. Смотрите видеорассказ Ирины о проведенной эмболизации.
Вы также можете посмотреть интервью с другими пациентками или прочесть их текстовые версии.
Возможные осложнения после ЭМА
Единственное осложнение, которое может возникнуть у опытного хирурга, использующего качественные эмболы и расходный материал, — это гематома на месте прокола бедренной артерии (такое случается в 1% случаев). Обычно при гематоме лечение не требуется: она проходит самостоятельно через 1-2 недели.
Постэмболизационный период
После процедуры пациентку переводят в палату и проводят обезболивающую терапию. Болезненные ощущения возникают через 1–2 часа после вмешательства и могут продолжаться в течение 6–9 часов. Однако при адекватном обезболивании они легко купируются и не доставляют женщине выраженного дискомфорта. Уже через 2,5 часа после процедуры можно сгибать ногу, а через 4–6 часов подниматься с кровати и принимать пищу. Как правило, в стационаре пациентка проводит не более 3-х дней. Затем ей назначаются контрольные УЗИ (периодичность прохождения исследований указывает лечащий врач). Они помогают оценить эффективность лечения.
В течение нескольких дней после вмешательства женщину могут беспокоить тянущие боли в низу живота, небольшое повышение температуры, слабость, кровянистые выделения из влагалища. Все это – симптомы постэмболического синдрома, нормальной реакции организма на вмешательство. Угрозы для здоровья они не представляют. Через неделю после ЭМА женщина уже чувствует себя полностью здоровой и может выходить на работу. А через 1–1,5 месяца вести обычную жизнь – заниматься спортом, возобновить половую жизнь, принимать горячие ванны и ходить в сауну.
Как выбрать клинику для ЭМА
Почему эмболизацию маточных артерий проводят не во всех клиниках? Во-первых, для такого вмешательства требуется специальное оборудование и оснащение (ангиографическая операционная), дорогостоящие инструменты и препараты. Во-вторых, ЭМА выполняют не гинекологи, а эндоваскулярные хирурги. Врачей этой специализации в нашей стране очень мало. Такое вмешательство требует специфических навыков работы со сложным и тонким инструментом, а также глубоких знаний сосудистой анатомии. При выборе клиники для лечения миомы рекомендуется учитывать несколько важных критериев:
1. Лучше обращаться в клинику, где владеют всеми современными способами лечения миомы.
2. Убедитесь, что гинекологи и эндоваскулярные хирурги выбранного учреждения работают в одной команде и сопровождают своих пациенток на протяжении всех этапов лечебного процесса.
3. Уточните, какой именно эмболизационный препарат используют в клинике. Это нужно сделать, и если вы обращаетесь в учреждение, где проводят ЭМА по квоте. Эффект от некачественных или устаревших препаратов может быть непредсказуемым.
4. В клинике должны быть доступны все необходимые препараты для адекватного обезболивания. Это важно для комфортного и безопасного проведения процедуры.
Наши клинические базы отвечают всем современным требованиям лечения миомы. Если у вас есть вопросы или сомнения по поводу назначенного лечения миомы матки, специалисты нашего экспертного совета готовы проконсультировать вас бесплатно в режиме онлайн (заполните анкету ниже).
Список литературы:
- Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. Современное состояние вопроса // Журнал акушерства и женских болезней. 2010. №2. С. 100-125
- Б. Ю. Бобров, С. А. Капранов, В. Г. Бреусенко и др. Эмболизация маточных артерий: современный взгляд на проблему. «Диагностическая и интервенционная радиология» том 1 № 2 / 2007
- Гурьева В.А., Ариничева A.B., Карпенко A.A., и др. Функция яичников на фоне эмболизации маточных артерий у пациенток с миомой матки. // Современные технологии в диагностике и лечении гинекологических заболеваний. — М., 2005г. — 118-119 с.
- Самойлова Т.Е. Миома матки. Обоснование неоперативного лечения (обзор литературы). // Журнал проблемы репродукции.-2003 Т. 9. — №4. — С.32-36.
- Савельева Г.М. Эмболизация маточных артерий у больных с миомой матки / Г.М. Савельева, В.Г Бреусенко, С.А. Капранов и соавт. // Акушерство и гинекология. 2004. — №5.- С. 21-24.
- Spies J. Ovarian Function after Uterine Artery Embolization for Leiomyomata: Assessment with Use of Serum Follicle Stimulating Hormone / J. Spies, A. Roth, S. Gonsalves et al. // JVIR. 2001. — Vol. 12. — P. 437-442.
- Kobayashi T.K. Cellular changes following uterine artery embolization for the treatment of adenomyosis / T.K. Kobayashi, M. Ueda, T. Nishino et al. // Cytopathology 2001; 12(4): 270-2.
Эндоваскулярный хирург, кандидат медицинских наук, самый большой персональный опыт ЭМА в России
Гинеколог, кандидат медицинских наук
Врач акушер-гинеколог
Акушер-гинеколог, онколог, кандидат медицинских наук
Источник