Анатомическое строение маточной трубы
Содержание статьи
Маточные трубы: анатомия и роль в репродукции
Фаллопиевы трубы названы в честь итальянского врача Габриэля Фаллопия, который первым описал их строение. Это парные полые трубки, по которым оплодотворенные яйцеклетки перемещаются в полость матки. Каждая труба лежит в двойной складке брюшины — брыжейке трубы. Длина трубы примерно 10-12 см. В норме правая труба немного длиннее левой. Ширина – около 4-6 мм. Внутри фаллопиева труба состоит из слизистой оболочки с мерцательным эпителием. Благодаря мышечной активности трубы и колебательным направленным движениям ресничек эпителия оплодотворенная яйцеклетка проталкивается к матке.
Отделы маточной трубы
В трубе выделяют несколько отделов:
 Маточная (интерстициальная) часть, устье маточной трубы – отрезок канала, примыкающий к стенке матки. Открывается в полость матки отверстием размером около 2 мм.
Маточная (интерстициальная) часть, устье маточной трубы – отрезок канала, примыкающий к стенке матки. Открывается в полость матки отверстием размером около 2 мм.
Перешеек – самый узкий отдел диаметром около 2-3 мм.
Ампула – на этот отдел приходится почти половина длины трубы. Ампула идет за перешейком, постепенно увеличиваясь в диаметре до 8 мм. В этом отделе происходит встреча сперматозоидов с яйцеклеткой. В ампулярном отделе хорошо выражены складки слизистой оболочки. Они большие по размеру и формируют вторичные и третичные складки.
Воронка – является продолжением ампулы, представляет собой воронкообразное расширение трубы, по краям которого располагаются многочисленные бахромки неправильной формы. Одна из самых больших по величине бахромок тянется в складке брюшины до самого яичника. На верхушке воронки находится круглое отверстие, открывающееся в брюшную полость. Через него оплодотворенная яйцеклетка с помощью перистальтических движений трубы попадает в ампулу. Реснички эпителия бахромок обладают мерцательными движениями в сторону матки, таким образом они способны притягивать яйцеклетку из брюшной полости и продвигать ее к матке.
Кровоснабжаются маточные трубы яичниковыми и трубными ветвями маточных артерий, ветвями яичниковых артерий.
Значение фаллопиевых труб в репродукции
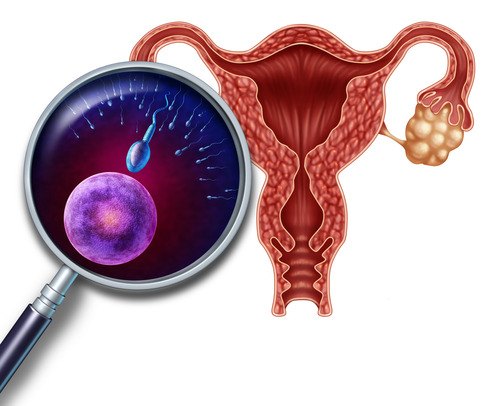 Маточные трубы играют важную роль в репродуктивной функции женщины. Благодаря перистальтическим движениям, трубы обеспечивают транспортировку оплодотворившейся яйцеклетки в полость матки. Лучше всего перистальтика выражена в момент овуляции и несколько дней после нее. Функция маточной трубы также состоит в создании условий, благоприятных для зачатия и развития зародыша во время его движения к матке. Трубный секрет, содержащий гликопротеины, простагландины и различные биологически активные вещества, обеспечивает питание эмбриона в первые дни его существования.
Маточные трубы играют важную роль в репродуктивной функции женщины. Благодаря перистальтическим движениям, трубы обеспечивают транспортировку оплодотворившейся яйцеклетки в полость матки. Лучше всего перистальтика выражена в момент овуляции и несколько дней после нее. Функция маточной трубы также состоит в создании условий, благоприятных для зачатия и развития зародыша во время его движения к матке. Трубный секрет, содержащий гликопротеины, простагландины и различные биологически активные вещества, обеспечивает питание эмбриона в первые дни его существования.
Непроходимость маточных труб
К непроходимости могут привести:
Воспалительные процессы в полости малого таза, которые могут возникнуть после сложных родов или абортов и при осложненном эндометриозе.
- Оперативные вмешательства в брюшной полости, приводящие к образованию спаек в малом тазу.
- Трубная инфекция из-за осложнения болезней, передающихся половым путем. В данном случае речь идет об уреаплазмозме, хламидиозе, микоплазмозе.
- Перевязка труб (женская стерилизация).
- Иногда встречается врожденная недоразвитость, когда трубы слишком короткие, либо, наоборот, длинные, извитые.
Непроходимость может быть органической, когда просвет трубы закрыт пленкой из соединительной ткани, и функциональной, когда нарушена работа трубы. Полная закупорка возникает при перекрытии просвета канала по всей его длине. При частичной – закрыт просвет в какой-то одной части яйцевода. Закупорка труб обычно никак не отражается на самочувствии женщины. О необходимости проверки функции фаллопиевых труб узнают обычно только при проблемах с зачатием.
Как проверить маточные трубы?
Существуют инструментальные лечебно-диагностические методы проверки проходимости труб:
Гистеросальпингография (ГСГ) маточных труб. Эту процедуру также называют метросальпингографией. После местной анестезии под рентгеновским контролем в матку вливают контрастную жидкость. Она должна проникнуть в обе трубы и вылиться в полость живота. По рентгеновским снимкам видно, какие отделы прошел контраст и где находится преграда. При обнаружении спайки врач может сразу провести реканализацию трубы. У ГСГ есть недостаток, в 20% случаев возможен ложный результат по причине мышечного спазма трубы.
Лапароскопия маточных труб является диагностической операцией. Под общим наркозом делаются проколы на животе, и в него нагнетается воздух. В разрез под пупком вводят лапароскоп, в другие проколы помещают специальные инструменты для проведения операции. Как и при ГСГ в матку заливают контрастное вещество и смотрят, выльется ли оно через фаллопиевы трубы в брюшную полость. При обнаружении спайки она сразу же удаляется врачом.
Эхогистеросальпингография – исследование с помощью УЗИ. Этот метод является менее точным. Вместо рентгеноконтрастного вещества используют физраствор.
Что такое гидросальпинкс?
Возникает гидросальпинкс при избыточном накоплении в полости труб патологической жидкости при сальпингите из-за нарушения лимфо- и кровотока. Этот транссудат токсически действует на эмбрион и эндометрий матки, что приводит к бесплодию и риску внематочной беременности. Вялотекущий процесс никак не сказывается на самочувствии женщины. Выявить его можно во время УЗИ органов малого таза. Вовремя не леченный гидросальпинкс может привести к разрыву маточной трубы. Лечение в основном хирургическое, параллельно проводят противовоспалительное лечение, физиопроцедуры и антибиотикотерапию. При невозможности восстановления функции трубы рекомендуют ее удаление с последующим направлением женщины на ЭКО.
Так как маточные трубы играют важную роль при оплодотворении, необходимо тщательно следить за здоровьем, не допуская развития воспалительных заболеваний. При выявлении очага инфекции своевременно его санировать. Так вы сохраните фаллопиевы трубы здоровыми и зачатие малыша не составит для вас труда!
Источник
Маточная труба
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
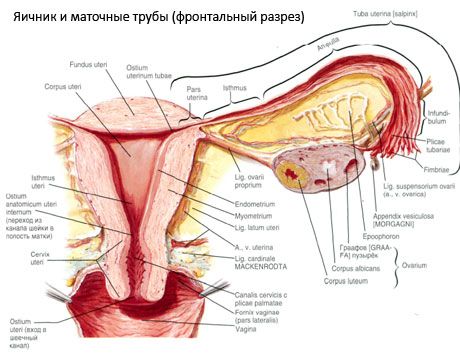
Маточная труба (фаллопиева труба; tuba uterina, s.salpinx) — парный орган, служит для проведения яйцеклетки от яичника (из брюшинной полости) в полость матки. Маточные трубы расположены в полости малого таза и представляют собой цилиндрической формы протоки, идущие от матки к яичникам. Каждая труба залегает в верхней части широкой связки матки, которая является как бы брыжейкой маточной трубы. Длина маточной трубы составляет 10-12 см, просвет трубы — от 2 до 4 мм. С одной стороны маточная труба сообщается с полостью матки очень узкимматочным отверстием трубы (ostium uterinum tubae), с другой — открывается брюшным отверстием (ostium abdominale tubae uterinae) в брюшинную полость, возле яичника. Таким образом, у женщины полость брюшины через просвет маточных труб, полость матки и влагалища сообщается с внешней средой.
Маточная труба вначале имеет горизонтальное положение, затем, достигнув стенки малого таза, огибает яичник у его трубного конца и заканчивается у его медиальной поверхности. У маточной трубы различают:маточную часть (pars uterina), которая заключена в толще стенки матки, и перешеек маточной трубы (isthmus tubae uterinae) — ближайшую к матке часть. Это самая узкая и вместе с тем самая толстостенная часть маточной трубы, которая находится между листками широкой связки матки. Следующая за перешейком часть — амплуа маточной трубы (ampulla tubae uterinae), на которую приходится почти половина длины всей маточной трубы. Ампулярная часть постепенно увеличивается в диаметре и переходит в следующую часть — воронку маточной трубы (infundibulum tubae uterinae), которая заканчивается длинными и узкими бахромками трубы (fimbriae tubae). Одна из бахромок отличается от остальных большей длиной. Она достигает яичника и нередко прирастает к нему — это так называемаяяичниковая бахромка (fimbria ovariса). Бахромки трубы направляют движение яйцеклетки в сторону воронки маточной трубы. На дне воронки имеется брюшное отверстие маточной трубы, через которое выделившаяся из яичника яйцеклетка поступает в просвет маточной трубы.
[1], [2], [3], [4], [5], [6]
Строение стенки маточной трубы
Стенка маточной трубы снаружи представлена брюшиной — серозной оболочкой (tunica serosa), под которой находится подсерозная основа (tela subserosa). Следующий слой стенки маточной трубы образован мышечной оболочкой (tunica muscularis), продолжающейся в мускулатуру матки и состоящей из двух слоев. Наружный слой образуют продольно расположенные пучки гладких мышечных (неисчерченных) клеток. Внутренний слой, более толстый, состоит из циркулярно ориентированных пучков мышечных клеток. Перистальтика мышечной оболочки обеспечивает перемещение яйцеклетки в сторону полости матки. Подслизистая основа у маточной трубы отсутствует, поэтому под мышечной оболочкой находитсяслизистая оболочка (tunica mucosa), образующая продольные трубные складки (plicae tubariae) на всем протяжении маточной трубы. Ближе к брюшному отверстию маточной трубы слизистая оболочка становится толще и имеет больше складок. Особенно многочисленны они у воронки маточной трубы. Слизистая оболочка покрыта эпителием, реснички которого колеблются в сторону матки, способствуя продвижению яйцеклетки. Микроворсинчатые призматические эпителиальные клетки выделяют секрет, увлажняющий поверхность слизистой оболочки, и обеспечивают развитие оплодотворенной яйцеклетки (зародыша) при движении в просвете маточной трубы.
Сосуды и нервы маточных труб
Кровоснабжение маточной трубы происходит из двух источников: из трубной ветви маточной артерии и ветви от яичниковой артерии. Венозная кровь оттекает по одноименным венам в маточное венозное сплетение. Лимфатические сосуды трубы впадают в поясничные лимфатические узлы. Иннервация маточных труб осуществляется из яичникового и маточно-влагалищного сплетений.
На рентгенограмме маточные трубы имеют вид длинных и узких теней, расширенных в области ампулярной части.
Источник
ГЛАВА 02. АНАТОМИЯ И ФИЗИОЛОГИЯ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ
ГЛАВА 02. АНАТОМИЯ И ФИЗИОЛОГИЯ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ
Половые органы женщины подразделяются на наружные, располагающиеся вне полости малого таза, и внутренние — в его полости.
НАРУЖНЫЕ И ВНУТРЕННИЕ ПОЛОВЫЕ ОРГАНЫ
К наружным половым органам (genitaliaexterna, s. vulva) относятся лобок, большие и малые половые губы, клитор, преддверие влагалища (рис. 2.1).
Рис.
2.1. Наружные половые органы.1 — лобок; 2 — большая половая губа; 3 —
малая половая губа; 4 — передняя стенка влагалища; 5 — задняя стенка
влагалища; 6 — анус; 7 — промежность; 8 — вход во влагалище; 9 —
свободный край девственной плевы; 10 — наружное отверстие
мочеиспускательного канала; 11 — клитор
Лобок (monspubis)
— нижняя часть брюшной стенки над лонным сочленением. Кожа лобка у
взрослой женщины покрыта волосами. Под кожей расположен слой жировой
клетчатки.
Большие половые губы представляют
собой кожные складки с жировой клетчаткой и волосистым покровом, но
менее выраженным, чем на лобке. Внутренняя поверхность больших половых
губ имеет потовые и сальные железы.
Соединение больших
половых губ спереди и сзади носит название соответственно передней и
задней спайки. Узкое пространство перед задней спайкой половых губ
называют ладьевидной ямкой.
Малые половые губы (labiapudendiminora)
— также кожные складки, но они более нежные, без волосяного покрова и
без жировой клетчатки. По внешнему виду их поверхность напоминает
слизистую оболочку. Между ними находится преддверие влагалища, которое
становится видимым только при разведении малых половых губ. Подходя к
клитору, малые половые губы охватывают его спереди (крайняя плоть
клитора) и сзади (уздечка клитора).
Клитор (clitoris)
состоит из двух пещеристых тел и расположен между передней частью малых
половых губ. Каждое из пещеристых тел заключено в фиброзную оболочку и
прикреплено к лобковому симфизу с помощью поддерживающей связки. На
свободном конце тела клитора находится небольшое возвышение ткани,
способной к эрекции, которое называется головкой.
Луковицы преддверия (bulbivestibuli) — венозные сплетения, расположенные в глубине малых половых губ и подковообразно обхватывающие преддверие влагалища.
Преддверие влагалища (vestibulumvaginae)
у нерожавших можно видеть только после разведения малых половых губ. В
преддверии видны наружное отверстие мочеиспускательного канала, вход во
влагалище, прикрытое у девственниц девственной плевой, а у живших
половой жизнью обрамленное остатками ее в виде гименальных бугорков. В
ладьевидную ямку открываются протоки больших желез преддверия, или
бартолиновых желез (glandulae vestibularesmajorus). Железы величиной с горошину находятся у заднего края луковицы преддверия.
К внутренним половым органам (genitaliainterna) относят влагалище, матку и ее придатки — маточные трубы и яичники (рис. 2.2).
Рис.
2.2. Внутренние половые органы женщины.А. Вид сзади. 1 — задняя
поверхность матки; 2 — маточная труба; 3 — яичник; 4 — предовуляционный
фолликул; 5 — мезосальпинкс; 6 — широкая связка матки; 7 — маточная
артерия; 8 — крестцово-маточная связка; 9 — собственная связка
яичника.В. Фронтальный разрез. 1 — полость матки; 2 — шеечный канал; 3 —
наружный зев шейки матки; 4 — внутренний зев шейки матки; 5 — боковой
свод влагалища
Влагалище (vaginas. colpos)
проходит от входа во влагалище до шейки матки, которую обхватывает со
всех сторон, образуя боковые, передний и задний своды. Задний свод
значительно глубже, чем остальные. Длина влагалища на уровне заднего
свода составляет около 10 см. Передняя и задняя стенки влагалища, как
правило, сомкнуты. Стенка влагалища состоит из наружного и внутреннего
слоя, напоминающего слизистую оболочку, но не являющуюся таковой.
Покрывает внутренний слой влагалища многослойный плоский ороговевший
эпителий, подвергающийся в детородном периоде циклическим изменениям в
соответствии с деятельностью яичников. Сальных желез и волосяного
покрова в отличие от кожи нет, но условно внутренняя стенка влагалища
называется слизистой. Слизистая оболочка влагалища имеет продольные и
поперечные складки, которые делают влагалище растяжимым. Растяжению
влагалища способствует и наружный слой, который состоит из
гладкомышечных волокон и эластической соединительной ткани.
К передней стенке
влагалища примыкают мочеиспускательный канал и задняя стенка мочевого
пузыря, между ними имеется тонкая соединительнотканая
пузырно-влагалищная перегородка.
Сзади влагалище
граничит с прямой кишкой. В верхней части влагалище и прямая кишка
ограничивают прямокишечно-маточное (дугласово) пространство,
представляющее собой нижнюю часть брюшной полости. Изнутри
прямокишечно-влагалищное пространство покрыто брюшиной.
Матка (uterus)
— мышечный орган, состоящий из тела (5 см) и шейки (2,5 см). Матка
расположена по средней линии малого таза между мочевым пузырем и прямой
кишкой. Форму матки сравнивают с перевернутой грушей.
Матка
представляет собой мышечный орган, в котором мышечные волокна,
чередуясь с соединительноткаными, составляют сложную архитектонику. В
теле матки преобладают продольно расположенные волокна, в шейке —
расположенные циркулярно. Граница между телом и шейкой матки носит
название перешейка. В перешейке мышцы расположены циркулярно, а
слизистая оболочка напоминает таковую тела матки. Шейка матки частично
входит во влагалище — влагалищная часть (portiovaginalis), а частично расположена над влагалищем (portiosupravaginalis).
При
фронтальном разрезе матки сомкнутая спереди назад полость имеет вид
равнобедренного треугольника, вершина которого переходит в шеечный
канал. В углах у основания треугольника видны отверстия, открывающиеся в
маточные трубы (ostiumuterinumtubae).
Шеечный канал имеет веретенообразную форму с некоторым расширением в
срединной части. Полость матки покрыта слизистой оболочкой и эндометрием
(endometrium), представляющим собой однослойный цилиндрический
эпителий, в строме которого имеются простые трубчатые железы. Слизистая
оболочка матки подвергается циклическим изменениям в соответствии с
менструальным циклом. Она состоит из базального слоя, являющегося
источником для регенерации функционального слоя, который отпадает во
время менструации. В функциональном слое различают поверхностный —
компактные эпителиальные клетки и промежуточный, или спонгиозный, слой.
Снаружи матка
частично покрыта брюшиной, которая спереди переходит с мочевого пузыря
на матку, образуя пузырно-маточную складку (в области перешейка). Сзади
брюшина спускается ниже и переходит на прямую кишку, выстилая
прямокишечно-маточное пространство.
С боков от матки
брюшина образует складки, которые охватывают маточные (фаллопиевы) трубы
и спускаются вниз, образуя широкую связку матки. Край широкой связки
проходит от трубы к брюшине боковой стенки таза (воронко-тазовая
связка).
Маточные трубы (tubaeuterinae).
Длина трубы составляет 9-10 см. В трубе различают три отдела:
интрамуральный отдел, проходящий в толщу стенки матки; далее следует
узкая часть трубы — перешеек, а затем — извитая часть —
ампулярный отдел. Заканчивается труба бахромками — фимбриальным концом. Одна-две фимбрии прикрепляются к поверхности яичника.
Стенка
маточной трубы образована тремя слоями: наружным слоем, состоящим в
основном из брюшины (серозной оболочки), промежуточным гладким мышечным
слоем (миосальпинкс) и слизистой оболочкой (эндосальпинкс). Слизистая
оболочка представлена реснитчатым эпителием и имеет продольные складки.
Яичники (ovarii)
— женские гонады — расположены сзади широкой связки, прикрепляясь к ней
передней поверхностью с помощью двухслойной складки брюшины. Задняя
поверхность яичников свободна от брюшины, имеет беловато-розовый цвет,
неровную поверхность. В среднем ширина яичника составляет 2 см, длина — 4
см и толщина — 1 см.
Яичники покрыты зародышевым
эпителием, под которым находится слой соединительной ткани — белочная
оболочка. В яичнике различают наружный корковый и внутренний мозговой
слои. В соединительной ткани мозгового слоя проходят сосуды и нервы. В
корковом слое среди соединительной ткани находится множество фолликулов
на разных стадиях развития.
К связкам,
подвешивающим и поддерживающим яичник, относятся воронкотазовая,
собственная связки и мезосальпинкс (см. рис. 2.2). В связках яичника
проходят сосуды. Воронкотазовая связка представляет собой верхний край
широкой маточной связки, который от фимбриального конца трубы и яичника
идет к боковой стенке таза. Собственная связка таза расположена между
медиальным краем яичника и углом матки. Под истмическим отделом трубы
короткая брыжейка подвешивает яичник к заднему листку широкой связки
матки. В связках проходят сосуды, питающие яичник.
Парными связками, удерживающими внутренние женские половые органы, являются круглые, широкие связки матки, воронкотазовые, крестцово-маточные.
Спереди
от матки находятся круглые связки матки. Пройдя паховый канал, круглые
вязки матки веерообразно разветвляются в клетчатке лобка и больших
половых губ. Круглые связки удерживают матку в положении наклона
впереди.
Широкие связки матки (lig. lataeuteri)
представляют собой дупликатуру брюшины, которая идет от ребер матки к
боковым стенкам таза. Вверху связки покрывают маточную трубу, сзади к
ней прилежат яичники. Между листками широкой связки находятся клетчатка,
нервы, сосуды.
Продолжением широких связок сбоку являются воронкотазовые связки (lig. infundibulopelvicum, s. ligsuspensoriumovarii).
Сзади от матки к прямой кишке идут крестцово-маточные связки (lig. sacrouterinum), представляющие собой мышечные пучки, удерживающие матку. Сверху связки покрыты брюшиной.
ПРОМЕЖНОСТЬ И ТАЗОВОЕ ДНО
Промежность
представляет собой мягкие ткани, расположенные в выходе малого таза. Ее
границами являются нижний край лонного сочленения спереди, верхушка
копчика сзади и седалищные бугры по бокам. Мышцы в области промежности
составляют тазовое дно, которое имеет большое значение для правильного
положения женских половых органов в полости малого таза. Мышцы тазового
дна покрыты фасциями и окружают прямую кишку, влагалище и
мочеиспускательный канал.
Мышцы тазового дна условно
делят на три слоя. Под кожей и поверхностной фасцией расположены
седалищно-пещеристая и губчато-луковичная, а также поперечная
поверхностная мышцы. Сухожилия этих мышц соединяются по средней линии в
сухожильном центре промежности (рис. 2.3): седалищно-пещеристая мышца
покрывает кожу клитора, отходя от седалищной кости; луковично-пещеристая
мышца покрывает луковицу преддверия и входит в перинеальное тело;
поверхностная поперечная мышца промежности проходит от седалищного бугра
к сухожильному центру.
Рис.
2.3. Женская промежность.1 — мочеполовая диафрагма; 2 — наружное
отверстие мочеполового канала; 3 — малая половая губа; 4 — вход во
влагалище; 5 — край девственной плевы; 6 — внутренняя половая артерия; 7
— поверхностная поперечная мышца промежности; 8 — мышцы сфинктера
мочеиспускательного канала и влагалища; 9 — седалищно-пещеристая мышца;
10 — луковично-пещеристая мышца (отрезана); 11 — сухожильный центр
промежности; 12 — наружный сфинктер заднего прохода; 13 —
анально-копчиковая связка; 14 — мышца, поднимающая задний проход (m.
pubococcygeus, m. iliococcygeus, m. ischio coccygeus)
Под
этим слоем мышц тазового дна располагается второй слой, составляющий
мочеполовую диафрагму, которая служит запирающим аппаратом для
мочеиспускательного канала и влагалища. Мочеполовая диафрагма
представляет собой слившиеся листки фасции, натянутой между лонными
костями, и содержащейся в них глубокой поперечной мышцы, которая
проходит от внутренней поверхности нижнего края лонного сочленения и
входит в перинеальное тело влагалища.
В анальной области
находится сфинктер прямой кишки, мышцы которого расположены вокруг
прямой кишки и входят в сухожильный центр промежности. Наиболее глубоким
слоем мышц является мышца, поднимающая задний проход (m. levatorani), состоящая из трех парных мышц: 1) лобково-копчиковой мышцы (m. pubo—coccygeus), медиальные пучки которой охватывают половую щель с проходящими через нее органами; 2) подвздошно-копчиковой мышцы (m. ilio—coccygeus), составляющей среднюю часть мышцы, поднимающей заднепроходное отверстие; 3) седалищно-копчиковой мышцы (m. ischiococcygeus),
составляющая заднюю часть мышечного купола. Основания всех этих мышц
прикреплены спереди к внутренней поверхности лонного сочленения и к
горизонтальной ветви лобковой кости, с боков — к сухожильной дуге (arcustendineus), сзади — к седалищной кости.
Мышца, поднимающая задний проход, укрепляет заднюю стенку влагалища. Ей отводится основная роль в удержании органов малого таза.
КРОВОСНАБЖЕНИЕ НАРУЖНЫХ И ВНУТРЕННИХ ПОЛОВЫХ ОРГАНОВ
Кровоснабжение наружных половых органовосуществляется в основном внутренней половой (срамной) и лишь частично веточками бедренной артерии.
Конечными
ветвями внутренней подвздошной артерии являются внутренняя половая
артерия и нижняя прямокишечная артерия, от которой отходят сосуды,
питающие влагалище.
Внутренняя половая артерия (a. pudendainterna)
через большое седалищное отверстие покидает полость малого таза, и ее
ветви снабжают кровью кожу и мышцы вокруг заднего прохода, промежность,
включая большие и малые половые губы, клитор.
Наружная поверхностная половая артерия (r. pudenda, s. superfiсialis) отходит от бедренной артерии, ее ветви снабжают большие половые губы, влагалище (см. рис. 2.3).
Вены,
несущие кровь от промежности, являются в основном ветвями внутренней
подвздошной вены. Большей частью они сопровождают артерии. Исключение
составляет глубокая дорсальная вена клитора, которая отводит кровь из
эректильной ткани клитора через щель ниже лобкового симфиза в венозное
сплетение вокруг шейки мочевого пузыря. Наружные половые вены, проходя
латерально, отводят кровь от большой половой губы и входят в большую
подкожную вену ноги.
Кровоснабжение внутренних половых органов осуществляется из аорты. Органы малого таза снабжают кровью маточная (a. uterina) и яичниковая артерии (a. ovarica).
Маточная артерия отходит от внутренней подвздошной или подчревной
артерии, спускается вниз, проходит над мочеточником, подходит к ребру
матки, на уровне шейки подразделяясь на восходящую и нисходящую ветви.
Восходящая ветвь идет вверх по латеральному краю тела матки, снабжая ее
артериальными стволами, расположенными в поперечном направлении, диаметр
которых уменьшается по мере приближения к средней линии матки (рис.
2.4). Восходящая ветвь маточной артерии доходит до маточной трубы и
разделяется на трубную и яичниковую ветви. Трубная ветвь идет к брыжейке
маточной тубы (mesosalpinx), питая трубу, яичниковая проходит в брыжейке яичника (mesovarium),
где она анастамозирует с яичниковой артерией. Нисходящая ветвь маточной
артерии снабжает кровью шейку, купол и верхнюю треть влагалища.
Рис.
2.4. Соотношение органов малого таза.1 — мочевой пузырь; 2 — матка; 3 —
прямая кишка; 4 — яичник; 5 — труба; 6 — круглая связка матки; 7 —
мочеточник; 8 — аорта; 9 — маточная артерия
Яичниковая
артерия отходит либо от аорты, либо (чаще слева) от почечной артерии.
Спускаясь вместе с мочеточником вниз, яичниковая артерия проходит в
воронкотазовой или подвешивающей связке (lig. infundibulo—pelvicum), отдавая ветвь яичнику и трубе. Яичниковая артерия анастомозирует с ветвью маточной артерии, снабжая кровью яичник.
Артерии половых органов сопровождаются хорошо развитыми венозными сосудами.
ЛИМФАТИЧЕСКАЯ СИСТЕМА
Лимфатические
сосуды, отводящие лимфу от наружных половых органов и нижней трети
влагалища, идут к паховым лимфатическим узлам. Лимфатические пути,
отходящие от средней верхней трети влагалища и шейки матки, идут к
лимфатическим узлам, располагающимся по ходу подчревных и подвздошных
кровеносных сосудов.
Лимфа из нижней части матки
поступает в основном в крестцовые, наружные подвздошные и общие
подвздошные лимфатические узлы; часть лимфы также поступает в нижние
поясничные узлы вдоль брюшной аорты и в поверхностные паховые узлы.
Большая часть лимфы из верхней части матки оттекает в латеральном
направлении в широкой связке матки, где она соединяется с лимфой,
собирающейся из маточной трубы и яичника. Далее через связку,
подвешивающую яичник, по ходу яичниковых сосудов лимфа поступает в
лимфатические узлы, расположенные вдоль нижнего отдела брюшной аорты. Из
яичников лимфа отводится по сосудам, располагающимся вдоль яичниковой
артерии, и идет к лимфатическим узлам, лежащим на аорте и нижней половой
вене. Между указанными лимфатическими сплетениями существуют связи —
лимфатические анастомозы.
ИННЕРВАЦИЯ
Иннервация половых органов осуществляется от симпатических и спинномозговых нервов.
Волокна
симпатической части вегетативной нервной системы идут от солнечного
сплетения и на уровне V поясничного позвонка образуют верхнее подчревное
сплетение (plexushipogastricussuperior). От него отходят волокна, образующие правое и левое нижние подчревные сплетения (plexushipogastricus superioretdexterinferior). Нервные волокна от этих сплетений идут к мощному маточно-влагалищному, или тазовому, сплетению (plexusuterovaginalis, s. pelvicus).
Маточно-влагалищные
сплетения располагаются в параметральной клетчатке сбоку и сзади от
матки на уровне внутреннего зева и шеечного канала. К этому сплетению
подходят ветви тазового нерва (n. pelvicus).
Симпатические и парасимпатические волокна, отходящие от
маточно-влагалищного сплетения, иннервируют влагалище, матку, внутренние
отделы маточных труб, мочевой пузырь.
Яичники иннервируются симпатическими и парасимпатическими нервами из яичникового сплетения (plexusovaricus).
Наружные половые органы и тазовое дно в основном иннервируются половым нервом (n. pudendus).
Тазовая
клетчатка хорошо развита в полости малого таза, окружает все его
органы, образуя следующие отделы: пред- и околопузырный; околоматочный и
околовлагалищный; околокишечный. На одних участках клетчатка рыхлая, на
других тяжистая, но все ее отделы связаны между собой.
Источник